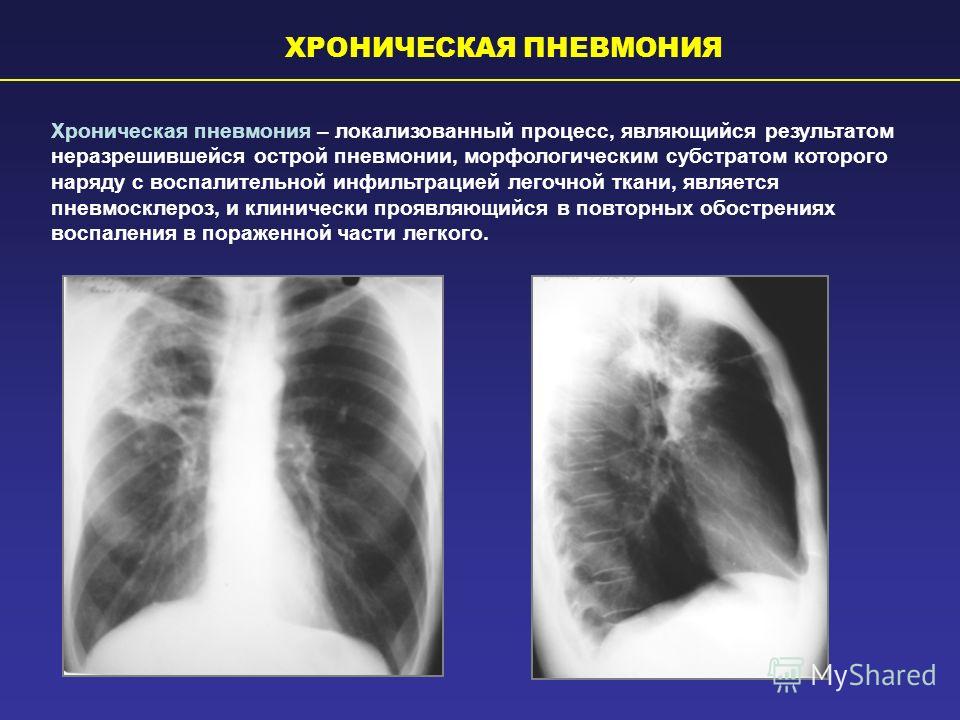
Пневмония по синельникову: Психосоматика пневмонии и воспаления легких у взрослых и детей, методы исцеления
Пневмония как психосоматика у детей (Синельников, Луиза Хей)
Содержание статьи:
- Особенности психосоматики
- Роль психосоматики в развитии болезней
- Факторы психосоматики
- Основные причины
- Похожие статьи
Если диагностируется пневмония, психосоматика не исключена, и ее определение может помочь в выявлении причины, станет помощником в лечении недуга. Каждая болезнь основывается не только на физических факторах, но и на психологических. Определить эти причины возможно по функционированию пораженного органа, устранить же их помогает психосоматика. Заболевания легких сигнализируют о том, что человеку не хватает воздуха.
Психосоматические заболевания возникают не по причине проникновения в организм вирусов или бактерий. Причиной таких нарушений являются какие-либо психологические факторы или проблемы, которые являются своеобразной обратной реакцией. Она свидетельствует о том, что под влиянием отрицательных эмоций в конкретном отделе организма нарушена деятельность какого-либо органа.
Особенности психосоматики
Взаимосвязь тела и психики очень тесная. Можно привести простой пример того, как проявляется психосоматика на астме. Согласно медицинской точке зрения, этот недуг обостряется под влиянием раздражителя, возникает приступ, становится трудно дышать. Эти признаки посылает тело как сигнал о том, что человек не желает или не в состоянии жить полноценной жизнью, считает, что он не должен жить своей жизнью (это касается тех, кто постоянно использует ингалятор). Это свидетельство о том, что человек привык много брать, а отдавать не способен.
Присутствие аллергена, который провоцирует приступ, свидетельствует о том, что человек не может чего-то вынести, он подсознательно протестует против каких-либо обстоятельств, но не может им противостоять. Он не в состоянии дать себе волю и выплеснуть свой внутренний протест по причине своего воспитания и стереотипов, которые сложились в обществе. К тому же, он чрезмерно боится мнения окружающих. Как раз регулярное игнорирование перечисленных факторов становится причиной развития болезни, по этим же причинам недуг переходит в хроническую фазу.
Роль психосоматики в развитии болезней
Психосоматика тесно связана с заболеваниями, возникающими на фоне психологических факторов, например, на фоне стресса. Психологические факторы способны воздействовать и на появление иных недугов, например, мигреней, эндокринных нарушений, опухолей.
Зачастую психосоматика скрыта под признаками соматического недуга. Она может проявлять себя язвой, гипертонией, вегето-сосудистой дистонией, головокружениями, слабостью, усталостью. Когда возникают подобные проявления, больной идет к доктору. Врач прописывает необходимые анализы и проводит лечение по обнаруженным болезням. Но эти медикаменты могут облегчить состояние только на некоторое время, спустя определенный промежуток времени болезнь рецидивирует. В таком случае можно выдвинуть предположение, что это проявляется психосоматика. Это сигнал от подсознания телу о том, что медикаментозным способом невозможно устранить корень проблемы, что недуг имеет скрытые причины, определить которые может помочь психосоматика.
Существует большой перечень психосоматических заболеваний. Многие психологи, работавшие в данном направлении, создали свои схемы, в которых описали воздействие психологических факторов на развитие определенного заболевания. К примеру, доктор Луиза Хей рассматривает физиологические нарушения как следствия психологических проблем. В ее разработках используются различные негативные факторы в жизни человека, которые способны вызывать заболевания. Например, воспаление легких, по ее мнению, возникает по причине отчаяния и усталости от жизни, когда человек не в состоянии противостоять.
Факторы психосоматики
Психосоматика проявляется в разных болезнях, но признаки ее схожи между собой. Практически во всех случаях болезнь начинается с психического фактора, например:
- психической травмы;
- эмоционального стресса;
- невроза.
Действие этих факторов может быть:
- непродолжительным, к примеру, гибель близкого;
- продолжительным, например, непонимание в семье, затяжные заболевания;
- хроническим — неразрешимые проблемы вследствие личностных особенностей (комплекс неполноценности, уродство).

Стресс выступает одним из ключевых факторов в том, что развивается психосоматика. Психологический стресс приводит к возникновению язвы желудка или к серьезным сбоям в деятельности пищеварительного тракта. Это научно доказанные факты, ученые проводили эксперименты на животных, которые доказывают данный факт.
У разных людей один и тот же стресс способствует возникновению разных реакций и болезней. Это обусловлено наследственной склонностью к недугам, особенностями характера человека и его эмоционального типа. Пневмония возникает, по мнению ученых, вследствие того, что человек не может вдыхать жизнь полной грудью, боится расслабиться.
Основные причины
Психосоматика вызывает пневмонию в том случае, если человек не принимает жизнь, не берет от нее то, что ему нужно.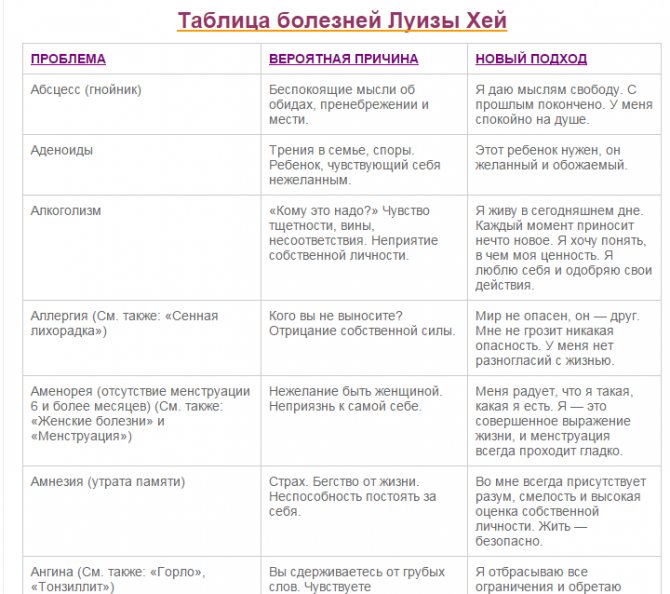 Доктор Синельников трактует это явление, как неспособность человека жить на полную грудь, уверенность в том, что он недостоин лучшего, что это не понравится окружающим. Еще одной причиной нарушения в работе легких является душевная и физическая усталость от жизни.
Доктор Синельников трактует это явление, как неспособность человека жить на полную грудь, уверенность в том, что он недостоин лучшего, что это не понравится окружающим. Еще одной причиной нарушения в работе легких является душевная и физическая усталость от жизни.
Вследствие таких факторов проявляется психосоматика заболевания.
У детей ключевым аспектом в развитии болезни играют личности родителей.
Похожие статьи
2016-02-19
психосоматические причины у взрослых и детей
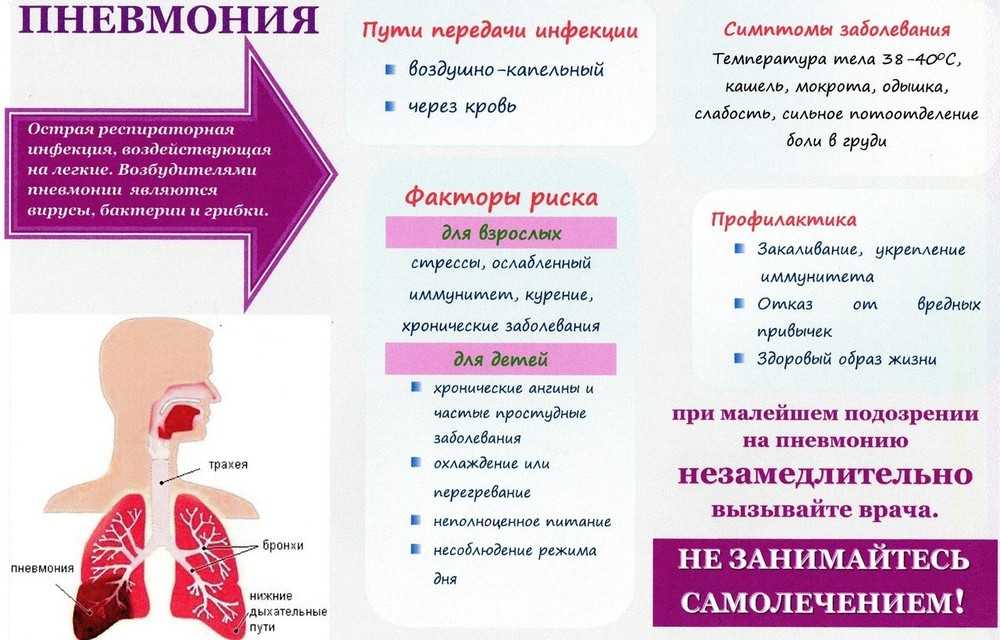
Пневмония — опасное заболевание легких, которое каждый год обнаруживают как минимум у 17 миллионов человек на планете. Мужчины и мальчики страдают недугом чаще женщин и девочек. В группу особого риска входят дети до 5 лет и пожилые люди. При этом недуг является одной из самых распространенных причин смерти среди детей и стариков.
В этой статье мы рассмотрим психологические аспекты пневмонии.
Общая информация
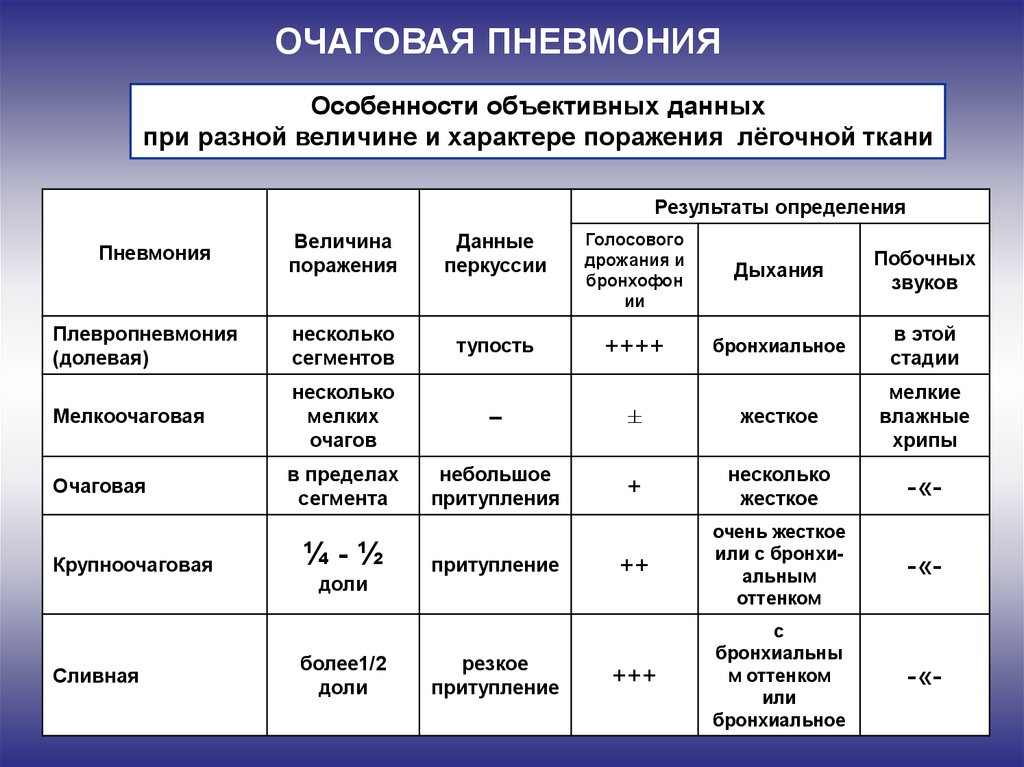
Пневмонией называют воспалительный процесс в тканях легких. Наиболее часто он носит инфекционный характер и сопровождается поражением альвеол. В одно понятие включено несколько разновидностей болезней с поражением легочной ткани. Они могут различаться по типу возбудителя, по механизму и характеру поражения.
Установить такой диагноз «на глазок» невозможно. Если доктор подозревает по характерным легочным хрипам пневмонию, он обязан направить на рентгенологическое исследование легких и лабораторное исследование мокроты, что даст основания для установки диагноза и назначения соответствующего лечения.
По статистике, умирает от пневмонии каждый 65 заболевший. Для остальных она представляет опасность осложнений для других органов и систем.
Психосоматические причины
Органы дыхания выполняют важнейшую функцию, без которой существование человека невозможно. Задумайтесь — вдыхая воздух, мы не только получаем порцию кислорода для поддержания жизни в нашем организме, но и вдыхаем саму жизнь. Во внешнюю среду на выдохе мы отдаем углекислый газ. Так происходит взаимный обмен с миром — мы что-то берем и что-то отдаем. Это единственный правильный механизм.
Задумайтесь — вдыхая воздух, мы не только получаем порцию кислорода для поддержания жизни в нашем организме, но и вдыхаем саму жизнь. Во внешнюю среду на выдохе мы отдаем углекислый газ. Так происходит взаимный обмен с миром — мы что-то берем и что-то отдаем. Это единственный правильный механизм.
Если у человека нарушается взаимодействие с окружающим его миром, людьми, событиями, то нарушается дыхание. Оно становится неглубоким, человек с опаской вдыхает жизнь, повышается вероятность развития недугов легких, в том числе и пневмонии.
Дышать легко и свободно полной грудью человеку может мешать кто-то, что-то или даже он сам. Статистика ВОЗ указывает, что в большей степени подвержены заболеванию мужчины.
Причин для воспаления легких может быть несколько.
- Человек не позволяет себе дышать полной грудью, поскольку считает, что он сам не заслуживает такой «роскоши» – быть свободным. Детская установка, которая сложилась из-за того, что мальчику чаще, чем девочкам, говорят слово «надо»: «надо ходить в секцию, чтобы научиться драться», «ты мужчина, тебе надо получить хорошую денежную профессию», «надо служить в армии».
 Под грузом всех этих «надо», к которым потом добавляется необходимость быть финансово независимым, не плакать и быть сдержанным, необходимость кормить собственных детей и жену, не остается места личным желаниям. Дышать полной грудью не получается.
Под грузом всех этих «надо», к которым потом добавляется необходимость быть финансово независимым, не плакать и быть сдержанным, необходимость кормить собственных детей и жену, не остается места личным желаниям. Дышать полной грудью не получается.
- Человек испытывает сильный страх (перед будущим, перед возможными проблемами), но подавляет его, стараясь показаться сильным, невозмутимым, стойким и решительным. Невысказанные страхи блокируют свободный вдох полной грудью.
- Мужчины чаще, чем женщины разочаровываются в жизни и людях, им быстрее приедается повседневность, будни, рутина. Отсутствие «глотка свежего воздуха» в распланированной до мелочей жизни — тоже фактор риска. В целом те же причины объясняют и пневмонию у женщин. Простой и нехитрый анализ этой информации объясняет, почему недуг шире распространен среди юношей и мужчин.
У детей и взрослых (но чаще все-таки у маленьких) воспаление легких развивается при невозможности выразить свой протест, несогласие с положением вещей, с кем-то из окружения.
Отсутствие возможности сказать словами на физиологическом уровне проявляется кашлем. Развивается бронхит, а следом за ним стартует пневмония.
Если человек, вне зависимости от своего возраста, воспринимает мир враждебно, с опаской, как угрозу его собственной безопасности, то вероятность воспаления легких повышается пропорциональной той агрессии, которая есть у человека внутри по отношению к окружающим.
Простой пример: пневмония нередко выступает осложнением острой вирусной инфекции (ОРВИ, гриппа). При этом один ребенок выздоравливает от ОРВИ в течение пяти дней и без осложнений, а другой при таком же адекватном лечении и уходе попадает в больницу с воспалением легких. С большой долей вероятности, говорят психологи, второй ребенок находится в психологически неблагоприятной обстановке дома, и свой протест не может выразить, поэтому и развивается легочная патология.
Обратите внимание, что на здоровье легких у детей обычно жалуются родители властные, авторитарные, которые привычно навязывают ребенку свои решения, свое мнение.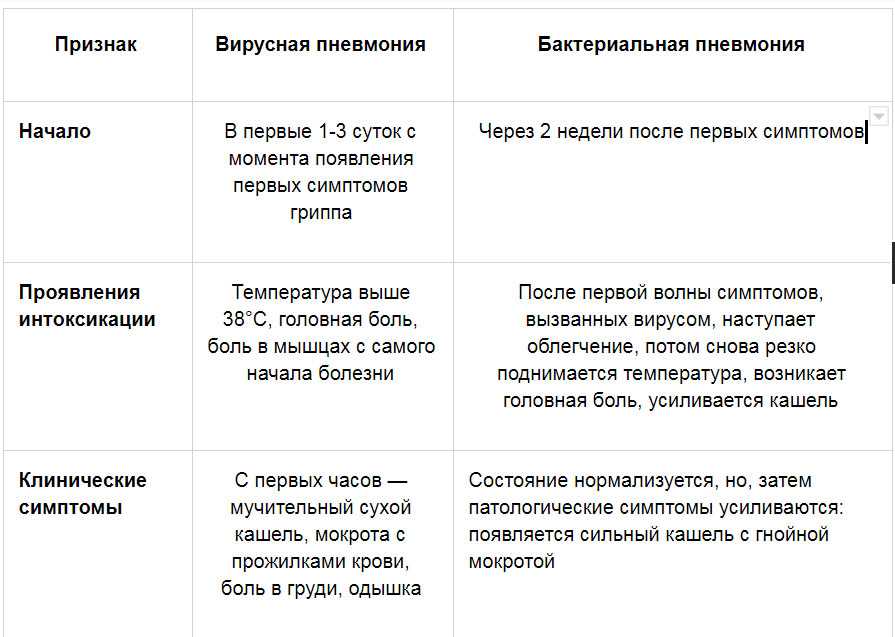 По большому счету, карапуза никто не спрашивает, какую секцию он хочет посещать, и нужны ли ему самому курсы испанского языка. Он покорно посещает занятия, потому что так хотят родители. А в душе копится обида и раздражение, которое и выливается однажды воспалением легких. И также рискуют лечить своих детей от пневмонии родители, которые слишком «душат» чад любовью и постоянной опекой, возведенной в стадию патологической.
По большому счету, карапуза никто не спрашивает, какую секцию он хочет посещать, и нужны ли ему самому курсы испанского языка. Он покорно посещает занятия, потому что так хотят родители. А в душе копится обида и раздражение, которое и выливается однажды воспалением легких. И также рискуют лечить своих детей от пневмонии родители, которые слишком «душат» чад любовью и постоянной опекой, возведенной в стадию патологической.
Часто, по наблюдениям психотерапевтов, воспалению легких предшествует эмоциональное потрясение, важное неприятное для человека событие, которое отнимает много жизненных сил. Он устает, доводит себя до психологического истощения, накапливает обиду и злость на мир, в результате заболевает воспалением легочной ткани.
Не стоит забывать, что психосоматика пневмонии основана именно на скрытой агрессии и злобе. Эти деструктивные эмоции и становятся причиной развития воспаления в легких. Просто подавленные эмоции без агрессии обычно приводят к развитию плеврита.
А затяжная депрессия на фоне недоверия к миру обычно приводит к развитию туберкулеза.
Лечение
Пневмония в обязательном порядке требует лечения традиционного, прописанного доктором. При этом не стоит забывать и о психосоматической составляющей — важно провести работу над ошибками, при необходимости обратиться к человеку, который поможет исправить ошибки и сделать все правильно — психотерапевту или клиническому психологу. Особенно важно это сделать, если воспаление легких началось у ребенка.
Люди, которые находятся в согласии с окружающим миром, которые свободно принимают все новое извне и легко расстаются со старым (легко вдыхают и выдыхают на физиологическом уровне), не испытывают обычно проблем с органами дыхания. Ситуации и люди могут встречаться разные, важно уметь контролировать свои эмоции, особенно если это обида и гнев.
Чем меньше человек радуется жизни (что мы наблюдаем обычно у пациентов пожилого возраста), тем выше вероятность воспаления легких.
Все чаще встречаются и дети, и подростки, которые совершенно не умеют радоваться жизни — не приучены родителями. Они и есть та самая группа риска по вероятности развития легочных патологий.
В качестве профилактики можно посоветовать только одно: научитесь радоваться каждому дню, каждой мелочи, обращайте на это внимание своих детей, ведь можно не просто показать ребенку, как технически вешается новогодний шарик на елку, можно рассказать ему, что этот красивый и яркий шарик похож на его желания, что он обязательно поможет им исполниться, поскольку является не простым, а волшебным. Процесс сбора новогодней елки превратится в радость для ребенка, и доставит радость взрослым членам семьи.
Покажите ребенку, что радоваться можно не только подарку в виде телефона последней модели, но и красиво упакованной конфете, красивой открытке, сделанной своими руками. Такие дети привыкают замечать прекрасное в бытовых мелочах, и потом эта полезная привычка не дает им впадать в депрессию во времена потерь, утрат, потрясений, которые встречаются на пути каждого человека. Лучшее, что можно дать ребенку в детстве — не дорогие игрушки и не карманные деньги, а умение воспринимать мир позитивно, радостно.
Лучшее, что можно дать ребенку в детстве — не дорогие игрушки и не карманные деньги, а умение воспринимать мир позитивно, радостно.
Если пневмония — уже свершившийся факт, стоит подумать о том, какие губительные и разрушительные установки привели к патологии.
Важно выявить их и устранить, заменив на позитивные. В этом также поможет метод обретения детской радости — ведь улыбнуться котенку на улице или снежинкам зимним утром нетрудно и недолго. Не нужно бояться показаться смешным или нелепым.
Радость постепенно, но точно вернется в ваши будни, а вместе с ней и взгляд на людей и события станет более позитивным, что позволит наслаждаться жизнью, дышать полной грудью, избавиться от заболевания легких.
Бактериальная пневмония — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Слово «пневмония» происходит от древнегреческого слова «пневмон», что означает «легкие», поэтому слово «пневмония» становится «болезнью легких». С медицинской точки зрения это воспаление легочной паренхимы, которое чаще, но не всегда, вызывается инфекциями. Многие причины пневмонии включают бактерии, вирусы, грибки и паразиты. В этом упражнении рассматриваются причины, патофизиология, проявления и диагностика бактериальной пневмонии, а также подчеркивается роль межпрофессиональной команды в лечении этих пациентов.
С медицинской точки зрения это воспаление легочной паренхимы, которое чаще, но не всегда, вызывается инфекциями. Многие причины пневмонии включают бактерии, вирусы, грибки и паразиты. В этом упражнении рассматриваются причины, патофизиология, проявления и диагностика бактериальной пневмонии, а также подчеркивается роль межпрофессиональной команды в лечении этих пациентов.
Цели:
-
Определите этиологию бактериальной пневмонии.
-
Вспомнить данные рентгенологического исследования больного с бактериальной пневмонией.
-
Опишите доступные варианты лечения и ведения бактериальной пневмонии.
-
Используйте стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации, чтобы улучшить лечение пациентов с бактериальной пневмонией и улучшить результаты.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Слово «пневмония» происходит от древнегреческого слова «пневмон», что означает «легкие», поэтому слово «пневмония» становится «заболеванием легких». С медицинской точки зрения это воспаление паренхимы одного или обоих легких, которое чаще, но не всегда, вызывается инфекциями. Многие причины пневмонии включают бактерии, вирусы, грибки и паразиты. В этой статье основное внимание будет уделено бактериальной пневмонии, поскольку она является основной причиной заболеваемости и смертности. Согласно новой классификации пневмонии, существует четыре категории: внебольничная (ВП), внутрибольничная (ГВП), внутрибольничная пневмония (ВВП) и вентилятор-ассоциированная пневмония (ВАП).[1][2][ 3]
Типы бактериальной пневмонии
-
CAP: Острая инфекция легочной ткани у больного, заразившаяся вне дома или в течение 48 часов после госпитализации.
-
HAP: Острая инфекция легочной ткани у неинтубированного пациента, развивающаяся через 48 часов после госпитализации.

-
ВАП: Тип внутрибольничной инфекции легочной ткани, которая обычно развивается через 48 часов или дольше после интубации для искусственной вентиляции легких.
-
HCAP: Острая инфекция легочной ткани, полученная в медицинских учреждениях, таких как дома престарелых, диализные центры, амбулаторные клиники, или у пациента с историей госпитализации в течение последних трех месяцев.
Некоторые статьи включают HAP и VAP в категорию HCAP, поэтому определение HCAP проблематично и противоречиво.
Этиология
Внебольничная пневмония может быть вызвана обширным списком агентов, включая бактерии, вирусы, грибки и паразиты, но в этой статье основное внимание будет уделено бактериальной пневмонии и ее причинам. Бактерии классически подразделяются на две категории в зависимости от этиологии: «типичные» и «атипичные» организмы. Типичные организмы можно культивировать на стандартных средах или окрашивать по Граму, но «атипичные» организмы не обладают такими свойствами. [4]
[4]
-
Типичная пневмония относится к пневмонии, вызванной Streptococcus pneumoniae , Haemophilus influenzae , Staphylococcus aureus , стрептококками группы А, Moraxella catarrhalis , а также анаэробными бактериями.
-
Атипичная пневмония в основном вызывается Legionella , Mycoplasma pneumoniae , Chlamydia pneumoniae и Chlamydia psittaci .
Наиболее частой причиной внебольничной пневмонии (ВП) является S. pneumoniae, за которой следуют Klebsiella pneumoniae , Haemophilus influenzae и Pseudomonas aeruginosa . Наиболее частыми причинами HCAP и HAP являются MRSA (метициллин-резистентный Staphylococcus aureus ) и Pseudomonas aeruginosa . Возбудители ВАП включают агенты с множественной лекарственной устойчивостью (МЛУ) (например, S. pneumoniae , другие виды Strep, H. influenzae и MSSA) и не-МЛУ (например, P. aeruginosa , метициллин-резистентный Staphylococcus aureus , Acinetobacter spp. и устойчивый к антибиотикам Enterobacteriaceae ).
и устойчивый к антибиотикам Enterobacteriaceae ).
Эпидемиология
В США на инфекции нижних дыхательных путей приходится больше заболеваемости и смертности, чем на любую другую инфекцию. [5] Заболеваемость ВП в США составляет более 5 миллионов в год; 80% этих новых случаев лечатся амбулаторно с уровнем смертности менее 1%, а 20% лечатся стационарно с уровнем смертности от 12% до 40%.
Заболеваемость ВП различается у разных полов; например, это чаще встречается у мужчин и афроамериканцев, чем у женщин и других американцев. Однако общее число смертей среди женщин растет.[6] Показатели заболеваемости выше в крайнем возрасте; показатель для взрослых обычно составляет от 5,15 до 7,06 случаев на 1000 человек в год, но среди населения в возрасте до 4 лет и старше 60 лет показатель составляет более 12 случаев на 1000 человек. В 2005 году грипп и пневмония вместе взятые были восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде. Уровень смертности различен в разных регионах, например, 7,3 % в США и Канаде9. 0,1% для Европы и 13,3% для Латинской Америки.[7][8]
0,1% для Европы и 13,3% для Латинской Америки.[7][8]
Патофизиология
Нижние дыхательные пути не стерильны и всегда подвергаются воздействию патогенов из окружающей среды. Инвазия и размножение вышеперечисленных бактерий в паренхиме легких на альвеолярном уровне вызывает бактериальную пневмонию. Воспалительная реакция организма на него вызывает клинический синдром пневмонии.
Чтобы предотвратить это размножение микроорганизмов, в легких одновременно работают несколько защитных механизмов, таких как механические (например, волосы в ноздрях и слизь в носоглотке и ротоглотке) и химические (например, белки, продуцируемые альвеолярными эпителиальными клетками, такие как сурфактантный белок А и D, которые обладают свойством опсонизировать бактерии). Другой компонент системы защиты легких состоит из иммунных клеток, таких как альвеолярные макрофаги, которые работают, чтобы поглощать и убивать размножающиеся бактерии, но как только бактерии преодолевают способность защиты хозяина, они начинают размножаться. В этих условиях альвеолярные макрофаги запускают воспалительную реакцию, чтобы усилить защиту нижних дыхательных путей. Эта воспалительная реакция является основной причиной клинических проявлений бактериальной пневмонии. Цитокины высвобождаются в ответ на воспалительную реакцию и вызывают конституциональные симптомы; например, IL-1 (интерлейкин-1) и TNF (фактор некроза опухоли) вызывают лихорадку. Хемокиноподобный IL-8 (интерлейкин-8) и колониестимулирующие факторы, такие как G-CSF (гранулоцитарный колониестимулирующий фактор), способствуют хемотаксису и созреванию нейтрофилов, соответственно, что приводит к лейкоцитозу в серологической лаборатории и гнойным выделениям. Эти цитокины ответственны за истечение альвеолярно-капиллярной мембраны в месте воспаления, вызывая снижение растяжимости и одышку. Иногда даже эритроциты преодолевают этот барьер, что приводит к кровохарканью.[9]][10][11]
В этих условиях альвеолярные макрофаги запускают воспалительную реакцию, чтобы усилить защиту нижних дыхательных путей. Эта воспалительная реакция является основной причиной клинических проявлений бактериальной пневмонии. Цитокины высвобождаются в ответ на воспалительную реакцию и вызывают конституциональные симптомы; например, IL-1 (интерлейкин-1) и TNF (фактор некроза опухоли) вызывают лихорадку. Хемокиноподобный IL-8 (интерлейкин-8) и колониестимулирующие факторы, такие как G-CSF (гранулоцитарный колониестимулирующий фактор), способствуют хемотаксису и созреванию нейтрофилов, соответственно, что приводит к лейкоцитозу в серологической лаборатории и гнойным выделениям. Эти цитокины ответственны за истечение альвеолярно-капиллярной мембраны в месте воспаления, вызывая снижение растяжимости и одышку. Иногда даже эритроциты преодолевают этот барьер, что приводит к кровохарканью.[9]][10][11]
Гистопатология
Патологоанатомически крупозная пневмония представляет собой острое экссудативное воспаление доли легкого.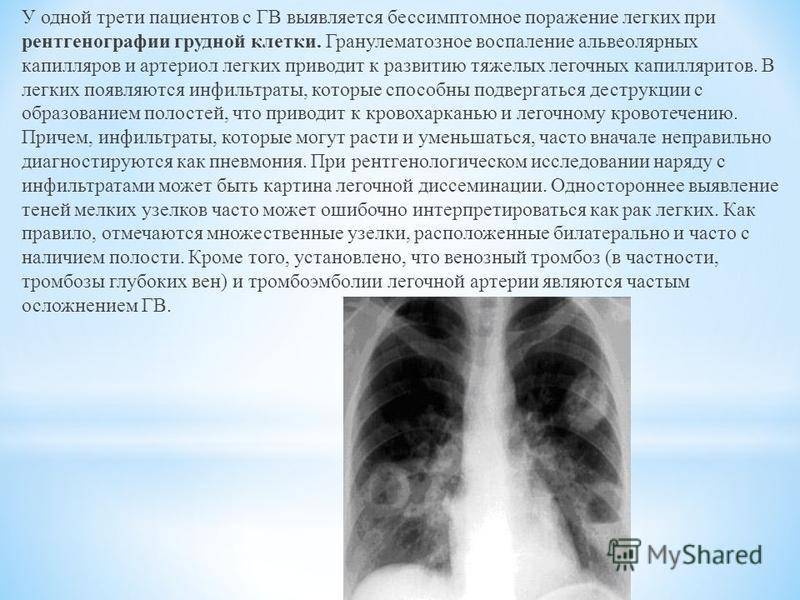 При отсутствии лечения заболевание имеет следующие четыре запущенные стадии:
При отсутствии лечения заболевание имеет следующие четыре запущенные стадии:
-
Застой: На этой стадии легочная паренхима не полностью консолидирована, и микроскопически в альвеолах обнаруживаются серозные экссудаты, патогены, небольшое количество нейтрофилов и макрофагов.
-
Красное опеченение: На этой стадии доля становится консолидированной, твердой и похожей на печень. Микроскопически — фибрин, серозный экссудат, возбудители, нейтрофилы, макрофаги. Капилляры гиперемированы, стенки альвеол утолщены.
-
Серое опеченение: Доля по-прежнему печеночноподобна по консистенции, но серого цвета из-за гнойных и заполненных экссудатом альвеол.
-
Разрешение: Через неделю это начинает разрешаться, так как лимфодренаж или продуктивный кашель очищают экссудат.
Анамнез и физикальное исследование
При сборе анамнеза крайне важно изучить потенциальное воздействие на пациента, риск аспирации, факторы хозяина и имеющиеся симптомы.
Воздействие: Следует изучить подробную историю возможных воздействий, поскольку это может помочь в установлении потенциальной этиологии. Ниже приведены некоторые ассоциации воздействия и этиологии бактериальной пневмонии:
-
Загрязненные системы кондиционирования воздуха и водоснабжения могут вызывать Legionella pneumonia .
-
Места массового скопления людей, такие как тюрьмы, приюты и т. д., подвергают человека воздействию Streptococcus pneumonia , Mycobacteria , Микоплазма и Хламидия .
-
Контакт с некоторыми животными, такими как кошки, овцы и крупный рогатый скот, может привести к заражению Coxiella burnetii попугаи .
Риск аспирации: пациенты с повышенным риском аспирации более склонны к развитию пневмонии, вторичной по отношению к аспирации. Сопутствующие риски:
Механизмы хозяина: Чрезвычайно важно изучить подробный анамнез, чтобы найти ключи к этиологии пневмонии. Например, наличие в анамнезе астмы, ХОБЛ, курения и иммунодефицита может указывать на инфекцию H. influenzae . Грипп Н чаще всего появляется в зимний период. Точно так же социальный, сексуальный, медицинский и семейный анамнез могут быть полезны для определения причины болезни.
Например, наличие в анамнезе астмы, ХОБЛ, курения и иммунодефицита может указывать на инфекцию H. influenzae . Грипп Н чаще всего появляется в зимний период. Точно так же социальный, сексуальный, медицинский и семейный анамнез могут быть полезны для определения причины болезни.
Особенности бактериальной пневмонии в анамнезе могут варьироваться от вялотекущих до молниеносных. Клинические проявления включают как конституциональные признаки, так и признаки повреждения легких и связанных с ними тканей. Ниже приведены важные исторические данные:
-
Лихорадка с тахикардией и/или ознобом и потливостью.
-
Кашель может быть непродуктивным или продуктивным со слизистой, гнойной или кровянистой мокротой.
-
Плевритическая боль в груди при поражении плевры.
-
Одышка при обычной повседневной работе.
-
Другие симптомы включают усталость, головную боль, миалгию и артралгию.
По неизвестным причинам озноб чаще свидетельствует о пневмококковой пневмонии, чем о других бактериальных патогенах. [12]
[12]
Наличие продуктивного кашля является наиболее частым и значительным симптомом. Some bacterial causes have particular manifestations, such as:
-
S. pneumoniae — Rust-colored sputum
-
Pseudomonas , Hemophilus — Green sputum
-
Klebsiella — Red currant-jelly мокрота
-
Анаэробы — мокрота с неприятным запахом и вкусом
Атипичная пневмония проявляется легочными и внелегочными проявлениями, такими как Legionella pneumonia , которая часто проявляется изменением мышления и желудочно-кишечными симптомами.
Физикальные данные также различаются от пациента к пациенту и в основном зависят от тяжести консолидации легких, типа микроорганизма, распространенности инфекции, факторов хозяина и наличия или отсутствия плеврального выпота. Ниже приведены основные клинические данные:
-
Повышенная температура (обычно более 38 C или 100,4 F)[13]
-
Пониженная температура (менее 35 C или 95 F)
-
Повышенная частота дыхания (более 18 105 18 вдохов/мин) 9000
-
Учащение пульса (более 100/мин)
-
Брадикардия (менее 60/мин)
-
Цианоз
-
Перкуторные звуки варьируют от плоских до глухих.

-
Тактильное дрожание
-
При аускультации выслушиваются хрипы, хрипы, бронхиальное дыхание.
-
Девиация трахеи
-
Лимфаденопатия
-
Шум трения плевры У пациентов в критическом состоянии может наблюдаться сепсис или полиорганная недостаточность.
Некоторые результаты обследования специфичны для определенных этиологий, например:
-
Bradycardia — Legionella
-
Dental illnesses — Anaerobes
-
Impaired gag reflex — Aspiration pneumonia
-
Cutaneous nodules — Nocardiosis
-
Bullous myringitis — Mycoplasma
Evaluation
Подход к оценке и диагностике пневмонии зависит от клинического состояния, лабораторных параметров и рентгенологического исследования.[14]
-
Клиническая оценка
-
Она включает тщательный сбор анамнеза пациента и проведение тщательного медицинского осмотра для оценки клинических признаков и симптомов, упомянутых выше.

-
-
Лабораторная оценка
-
Сюда входят лабораторные показатели, такие как общий анализ крови с дифференциацией, биомаркеры воспаления, такие как СОЭ и С-реактивный белок, посев крови, анализ мокроты или окрашивание по Граму и/или анализ мочи на антигены , или полимеразная цепная реакция для обнаружения нуклеиновых кислот определенных бактерий.
-
Анализ газов артериальной крови может выявить гипоксию и респираторный ацидоз.
-
Пульсоксиметрия менее 92% указывает на тяжелую гипоксию, а повышенный СРБ указывает на серьезную инфекцию.[15]
-
Перед введением антибиотиков необходимо получить посев крови. К сожалению, они положительные только в 40% случаев.
-
При хорошем качестве оценка мокроты может выявить более 25 лейкоцитов в поле зрения при малом увеличении и менее 10 клеток плоского эпителия.
-
Некоторые бактериальные возбудители со специфическими биохимическими признаками, такие как Legionella , могут проявляться гипонатриемией и микрогематурией.
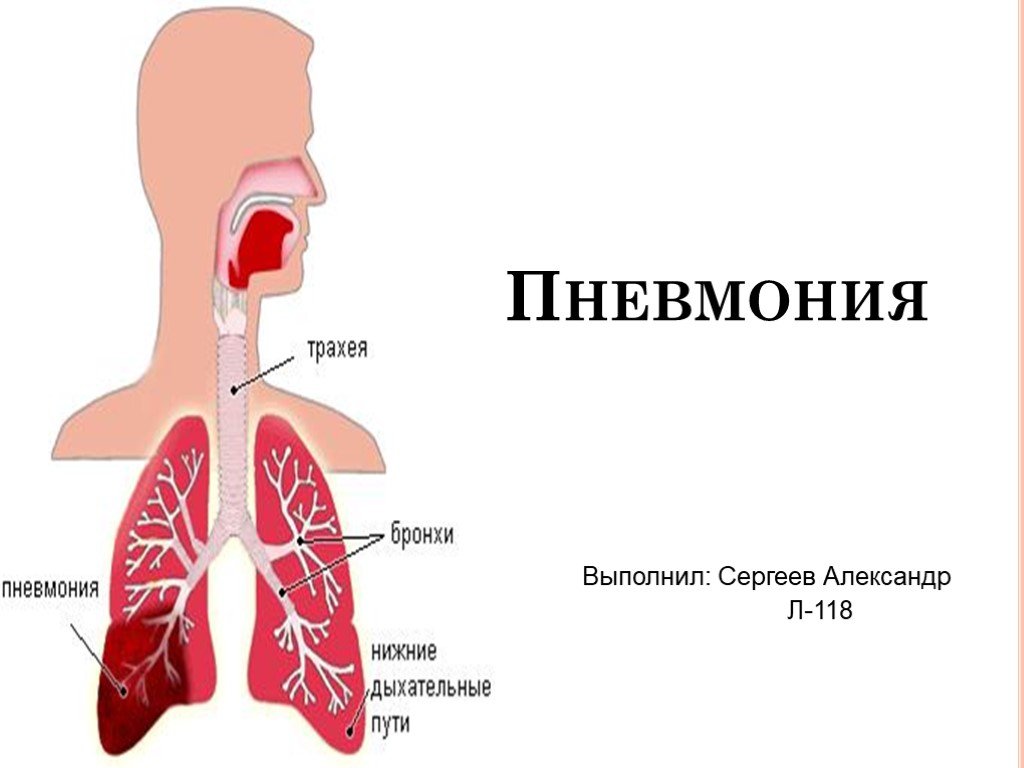
-
Лечение/управление
У всех пациентов с бактериальной пневмонией эмпирическую терапию следует начинать как можно раньше. Первым шагом в лечении является оценка риска, чтобы узнать, следует ли пациенту лечиться в амбулаторных или стационарных условиях. Сердечно-легочные заболевания, возраст и тяжесть симптомов влияют на риск бактериальной пневмонии, особенно ВП [17, 18, 19].]
Для количественной оценки риска можно использовать расширенную шкалу тяжести пневмонии CURB-65 или CURB-65. Он включает C = спутанность сознания, U = уремию (АМК более 20 мг/дл), R = частоту дыхания (более 30 в минуту), B = АД (АД менее 90/60 мм рт. ст.) и возраст старше 65 лет. За каждый из этих факторов риска начисляется один балл. При оценке 0-1 рекомендуется амбулаторное лечение. Если общий балл равен 2 или более, это указывает на госпитализацию в медицинское отделение. Если сумма баллов составляет 3 и более, это свидетельствует о госпитализации в отделение интенсивной терапии.

-
Амбулаторное учреждение: Для пациентов с сопутствующими заболеваниями (например, диабетом, злокачественными новообразованиями и т. д.) назначают фторхинолоны или бета-лактамы + макролиды. Для пациентов без сопутствующих заболеваний макролид или доксициклин могут быть использованы эмпирически. Тестирование обычно не проводится, так как эмпирический режим почти всегда успешен.
-
Стационарное лечение (не отделение интенсивной терапии): Рекомендуемая терапия — фторхинолон или макролид + бета-лактам.
-
Стационарное отделение (ОИТ): Рекомендуемая терапия: бета-лактам + макролид или бета-лактам + фторхинолон.
-
MRSA: можно добавить ванкомицин или линезолид.
После получения положительного лабораторного результата посева терапию следует изменить в соответствии с возбудителем, специфичным для посева.
Пациенту также может помочь прекращение курения, консультирование и вакцинация против гриппа и пневмококка.

Все пациенты, получающие лечение дома, должны быть назначены на контрольный визит в течение 2 дней для оценки любых осложнений пневмонии.
Роль кортикостероидов остается спорной и может быть использована у пациентов с сохраняющейся гипотензией и предполагаемой надпочечниковой недостаточностью.
Прочие меры
-
Гидратация
-
. Физическая терапия грудной клетки
-
Мониторинг с пульсной оксиметрией
-
Вертикальное положение
-
Респиративная терапия.0005
-
Питание
-
Ранняя мобилизация
Дифференциальный диагноз
Отличить пневмонию от других легочных заболеваний может быть непростой задачей, особенно у пациентов с сопутствующей легочной патологией. Дифференциальный диагноз у детей и взрослых различен, как указано ниже:
Дифференциальная диагностика у детей
-
Астма или реактивное заболевание дыхательных путей
-
Бронхиолит
-
Круп
-
Респираторный дистресс-синдром
-
Эпиглоттит
-
Acute and chronic bronchitis
-
Aspiration of a foreign body
-
Asthma
-
Atelectasis
-
Bronchiectasis
-
Bronchiolitis
-
Chronic obstructive pulmonary disease
-
Fungal
-
Lung abscess
-
Pneumocystis jiroveci pneumonia
-
Respiratory failure
-
Viral infection
-
Lung fibrosis
-
Destruction of lung parenchyma
-
Necrotizing pneumonia
-
Cavitation
-
Empyema
-
Pulmonary abscess
-
Meningitis
-
Death
-
Вакцинация против пневмококка
-
Ежегодная вакцинация против гриппа
-
Пациенты пожилого возраста и пациенты с ослабленным иммунитетом должны быть проинструктированы о необходимости обратиться за медицинской помощью, как только у них появятся такие симптомы, как одышка, озноб или лихорадка.
-
У большинства пациентов наступает улучшение в течение 48–72 часов.
-
Результаты рентгенографии грудной клетки отстают от клинических признаков, и их прояснение может занять от 6 до 12 недель.
-
Если состояние пациента не улучшается в течение 72 часов, следует подозревать другую причину, резистентность к антибиотикам или развитие осложнений, таких как эмпиема.
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

-
Комментарий к этой статье.
- 1.
-
Леунг А.К., Хон К.Л., Леонг К.Ф., Серджи К.М. Корь: болезнь, которую часто забывают, но она не исчезла. Hong Kong Med J. 24 октября 2018 г. (5): 512–520. [PubMed: 30245481]
- 2.
-
Горе С.Н., Лоза Дж.К. Руководство по оценке и лечению пневмонии. Прим Уход. 2018 сен; 45 (3): 485-503. [Бесплатная статья PMC: PMC7112285] [PubMed: 30115336]
- 3.
-
Ashurst JV, Dawson A. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 2 февраля 2022 г. Klebsiella Pneumonia. [PubMed: 30085546]
- 4.
-
Чалик С., Ари А., Билгир О., Четинтепе Т., Йис Р., Сонмез У., Тосун С. Взаимосвязь между смертностью и микробиологическими параметрами у фебрильных нейтропенических пациентов с гематологическими злокачественными новообразованиями. Saudi Med J. 2018 Sep;39(9):878-885. [Бесплатная статья PMC: PMC6201010] [PubMed: 30251730]
- 5.
-
Мизгерд Дж.П. Острая инфекция нижних дыхательных путей. N Engl J Med. 2008 14 февраля; 358 (7): 716-27. [Бесплатная статья PMC: PMC2711392] [PubMed: 18272895]
- 6.
-
Kung HC, Hoyert DL, Xu J, Murphy SL. Смерти: окончательные данные за 2005 г. Национальный отдел статистики естественного движения населения, 2008 г., 24 апреля; 56(10):1-120. [PubMed: 18512336]
- 7.
-
Шин Э.Дж., Ким Й, Чжон Дж.И., Юнг Ю.М., Ли М.Х., Чунг Э.Х. Изменения распространенности и этиологии детской пневмонии по данным Национальной информационной системы отделения неотложной помощи в Корее в период с 2007 по 2014 год. Korean J Pediatr. 2018 Сен;61(9): 291-300. [Бесплатная статья PMC: PMC6172518] [PubMed: 30274507]
- 8.
-
Lat I, Daley MJ, Shewale A, Pangrazzi MH, Hammond D, Olsen KM., исследовательская группа DEFINE и исследовательская сеть Discovery. Многоцентровое проспективное обсервационное исследование для определения прогностических факторов полирезистентной пневмонии у взрослых в критическом состоянии: исследование DEFINE.
 Фармакотерапия. 2019 март; 39(3):253-260. [PubMed: 30101412]
Фармакотерапия. 2019 март; 39(3):253-260. [PubMed: 30101412] - 9.
-
Søndergaard MJ, Friis MB, Hansen DS, Jørgensen IM. Клинические проявления у новорожденных и детей с инфекцией Mycoplasma pneumoniae. ПЛОС Один. 2018;13(4):e0195288. [Бесплатная статья PMC: PMC5919654] [PubMed: 29698412]
- 10.
-
Karakuzu Z, Iscimen R, Akalin H, Kelebek Girgin N, Kahveci F, Sinirtas M. Prognostic P-ассоциированные факторы риска при вентиляции легких. Медицинский научный монит. 2018 05 марта; 24:1321-1328. [Бесплатная статья PMC: PMC5848715] [PubMed: 29503436]
- 11.
-
Phillips-Houlbracq M, Ricard JD, Foucrier A, Yoder-Himes D, Gaudry S, Bex J, Messika J, Margetis D, Chatel J , Добриндт У., Денамур Э., Ру Д. Патофизиология пневмонии кишечной палочки: соответствующий вклад островов патогенности в вирулентность. Int J Med Microbiol. 2018 март;308(2):290-296. [PubMed: 29325882]
- 12.
-
ван дер Полл Т., Опал С.
 М. Патогенез, лечение и профилактика пневмококковой пневмонии. Ланцет. 2009 31 октября; 374 (9700): 1543-56. [PubMed: 19880020]
М. Патогенез, лечение и профилактика пневмококковой пневмонии. Ланцет. 2009 31 октября; 374 (9700): 1543-56. [PubMed: 19880020] - 13.
-
Клавдий I, Барафф Л.Дж. Неотложные состояния у детей, связанные с лихорадкой. Emerg Med Clin North Am. 2010 Feb;28(1):67-84, vii-viii. [PubMed: 19945599]
- 14.
-
Knaus WA, Draper EA, Wagner DP, Zimmerman JE. APACHE II: система классификации тяжести заболевания. Крит Уход Мед. 1985 октября; 13 (10): 818-29. [PubMed: 3928249]
- 15.
-
Кан Ю.А., Квон С.И., Юн Х.И., Ли Д.Х., Ли К.Т. Роль С-реактивного белка и прокальцитонина в дифференциации туберкулеза от бактериальной внебольничной пневмонии. Корейский J Intern Med. 2009 дек.; 24(4):337-42. [Бесплатная статья PMC: PMC2784977] [PubMed: 19949732]
- 16.
-
Франке Т. Визуализация внебольничной пневмонии. J Торакальная визуализация. 2018 сен;33(5):282-294. [В паблике: 30036297]
- 17.
-
Айеде А.
 И., Киролос А., Фовобайе К.Р., Уильямс Л.Дж., Бакаре А.А., Оеволе О.Б., Олорунфеми О.Б., Куна О., Ивуала Н.Т., Огунтой А., Кусоро С.О., Окунлола М.Е., Кази С.А., Наир H, Фаладе А.Г., Кэмпбелл Х. Проспективное проверочное исследование в Юго-Западной Нигерии по отчету лиц, осуществляющих уход, о детской пневмонии и лечении антибиотиками с использованием вопросов демографического и медицинского обследования (DHS) и кластерного обследования с множественными показателями (MICS). Джей Глоб Здоровье. 2018 дек;8(2):020806. [Бесплатная статья PMC: PMC6150611] [PubMed: 30254744]
И., Киролос А., Фовобайе К.Р., Уильямс Л.Дж., Бакаре А.А., Оеволе О.Б., Олорунфеми О.Б., Куна О., Ивуала Н.Т., Огунтой А., Кусоро С.О., Окунлола М.Е., Кази С.А., Наир H, Фаладе А.Г., Кэмпбелл Х. Проспективное проверочное исследование в Юго-Западной Нигерии по отчету лиц, осуществляющих уход, о детской пневмонии и лечении антибиотиками с использованием вопросов демографического и медицинского обследования (DHS) и кластерного обследования с множественными показателями (MICS). Джей Глоб Здоровье. 2018 дек;8(2):020806. [Бесплатная статья PMC: PMC6150611] [PubMed: 30254744] - 18.
-
Хэнретти А.М., Галлахер Дж.К. Сокращенные курсы антибиотиков при бактериальных инфекциях: систематический обзор рандомизированных контролируемых испытаний. Фармакотерапия. 2018 июнь; 38 (6): 674-687. [PubMed: 29679383]
- 19.
-
Хулиан-Хименес А., Адан Валеро И., Бетета Лопес А., Кано Мартин Л.М., Фернандес Родригес О., Рубио Диас Р., Сепульо Кандель Хасльведа Кастель Фулес Беррокаль, М.
 А. ., группа CAP (внебольничная пневмония) из рабочей группы Infections in Emergency — Sepsis Code. Рекомендации по ведению больных с внебольничной пневмонией в отделении скорой медицинской помощи. Преподобный Эсп Кимиотер. 2018 апр; 31 (2): 186-202. [Бесплатная статья PMC: PMC6159381] [PubMed: 29619807]
А. ., группа CAP (внебольничная пневмония) из рабочей группы Infections in Emergency — Sepsis Code. Рекомендации по ведению больных с внебольничной пневмонией в отделении скорой медицинской помощи. Преподобный Эсп Кимиотер. 2018 апр; 31 (2): 186-202. [Бесплатная статья PMC: PMC6159381] [PubMed: 29619807] - 20.
-
Cillóniz C, Ewig S, Polverino E, Marcos MA, Esquinas C, Gabarrús A, Mensa J, Torres A. Микробная этиология внебольничной пневмонии и ее связь с строгость. грудная клетка. 2011 Апрель; 66 (4): 340-6. [PubMed: 21257985]
- 21.
-
Кун Э.Р., Малони К.Г., Шен М.В. Несоответствие антибиотиков и диагностики между врачами отделения неотложной помощи и госпиталистами по поводу детских респираторных заболеваний. Хосп Педиатр. 2015 март;5(3):111-8. [В паблике: 25732983]
- 22.
-
Bickenbach J, Schöneis D, Marx G, Marx N, Lemmen S, Dreher M. Влияние бактерий с множественной лекарственной устойчивостью на исход у пациентов с длительным отлучением от груди.
 BMC Пульм Мед. 20 августа 2018 г .; 18 (1): 141. [Бесплатная статья PMC: PMC6102812] [PubMed: 30126392]
BMC Пульм Мед. 20 августа 2018 г .; 18 (1): 141. [Бесплатная статья PMC: PMC6102812] [PubMed: 30126392] - 23.
-
Luan Y, Sun Y, Duan S, Zhao P, Bao Z. Патогенный бактериальный профиль и анализ лекарственной устойчивости внебольничной пневмонии у пожилых амбулаторных пациентов с лихорадкой. J Int Med Res. 2018 ноябрь;46(11):4596-4604. [Статья бесплатно PMC: PMC6259400] [PubMed: 30027805]
-
Объясните причины Типичная внебольничная пневмония.
-
Опишите обследование пациента с типичной внебольничной пневмонией.
-
Обобщите варианты лечения типичной внебольничной пневмонии.
-
Изучение способов улучшения координации помощи между членами межпрофессиональной бригады с целью улучшения результатов лечения пациентов с типичной внебольничной пневмонией.
-
Внебольничная пневмония (ВП): наиболее распространенный тип
- )
-
Вентилятор-ассоциированная пневмония (ВАП)
-
Медико-санитарная пневмония (HCAP)
47
7 Дифференциальная диагностика у взрослых
Prognosis
The prognosis of пневмония зависит от многих факторов, включая возраст, сопутствующие заболевания и стационарное лечение (стационарное или амбулаторное).
 Как правило, прогноз многообещающий во всех других отношениях у здоровых пациентов. У пациентов старше 60 лет или моложе 4 лет прогноз относительно хуже, чем у молодых людей. Если пневмонию не лечить, общая смертность может составить 30%. Устойчивость к антибиотикам вызывает большое беспокойство из-за чрезмерного и неоправданного использования антибиотиков. Индекс тяжести пневмонии (PSI) можно использовать в качестве инструмента для определения риска смерти пациента.
Как правило, прогноз многообещающий во всех других отношениях у здоровых пациентов. У пациентов старше 60 лет или моложе 4 лет прогноз относительно хуже, чем у молодых людей. Если пневмонию не лечить, общая смертность может составить 30%. Устойчивость к антибиотикам вызывает большое беспокойство из-за чрезмерного и неоправданного использования антибиотиков. Индекс тяжести пневмонии (PSI) можно использовать в качестве инструмента для определения риска смерти пациента. В исследовании этиологии ВП было установлено, что S. pneumoniae является причиной смертности у большинства пациентов; однако Pseudomonas , Staphylococcus aureus и смешанной этиологии имели самые высокие показатели смертности среди пострадавших.
Осложнения
Наиболее частыми осложнениями бактериальной пневмонии являются дыхательная недостаточность, сепсис, полиорганная недостаточность, коагулопатия и обострение ранее существовавших сопутствующих заболеваний. Другие потенциальные осложнения бактериальной пневмонии включают:
Сдерживание и обучение пациентов
Пациентам следует рекомендовать бросить курить, воздерживаться от алкогольной интоксикации и поддерживать гигиену полости рта.
 Кроме того, для предотвращения бактериальной пневмонии рекомендации включают:
Кроме того, для предотвращения бактериальной пневмонии рекомендации включают: Pearls and Other Issues
Улучшение результатов работы команды здравоохранения
Лечение пневмонии требует межпрофессиональной команды.
 Причина в том, что большинство пациентов лечат амбулаторно, но при отсутствии надлежащего лечения заболеваемость и смертность высоки.
Причина в том, что большинство пациентов лечат амбулаторно, но при отсутствии надлежащего лечения заболеваемость и смертность высоки. Помимо назначения антибиотиков, этим пациентам часто требуется физиотерапия грудной клетки, консультация по диете, физиотерапия для восстановления мышечной массы и консультация стоматолога. Ключевым моментом является информирование пациента о прекращении курения и воздержании от алкоголя.
Пациенты должны быть направлены к диетологу, чтобы убедиться, что они правильно питаются.
Кроме того, клиницисты должны поощрять пациентов получать соответствующие вакцины против гриппа и пневмококка. Фармацевт должен учить соблюдать режим приема антибиотиков и следить за тем, чтобы пациенту прописывали правильные антибиотики, направленные на целевые микроорганизмы. Фармацевт, прошедший специальную подготовку по инфекционным заболеваниям, особенно полезен, помогая команде при выборе сложной антибиотикотерапии. Сестринское дело может посоветовать надлежащую дозировку и введение лекарств и ответить на вопросы пациента, а также составить график хода лечения и сообщить о любых проблемах врачу, ведущему дело.

Наконец, важно научить пациента наблюдаться у клиницистов, если они хотят полного разрешения инфекционного процесса.[19][21] [Уровень 5] Только при открытом общении между межпрофессиональной командой можно снизить заболеваемость пневмонией.
Исходы
У здоровых людей исход после бактериальной пневмонии отличный. Однако у людей пожилого возраста, заболеваний легких, иммуносупрессии, инфекции агрессивными грамотрицательными микроорганизмами (клебсиелла) и других сопутствующих заболеваний результаты обычно неблагоприятные. Если пневмонию не лечить, смертность от нее превышает 25%. Пневмония также может привести к обширному повреждению легких и остаточным нарушениям функции легких. Другие зарегистрированные осложнения пневмонии, которые возникают у 1–5 % пациентов, включают абсцесс легкого, эмпиему и бронхоэктазы.[22][23] [Уровень 5]
Контрольные вопросы
Ссылки
Типичная бактериальная пневмония — StatPearls
Continuing Education Activity
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая легочную паренхиму в одном или обоих легких, известна как пневмония. Это распространенное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой ведущей причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах. Внебольничная пневмония диагностируется у негоспитализированных или ранее амбулаторных больных в течение 48 ч после поступления в стационар.
 ВП подразделяют на «типичные» и «атипичные». ГП развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на искусственной вентиляции легких более 48 часов после эндотрахеальной интубации, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный контакт с врачом в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной бригады в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов лечения пациентов.
ВП подразделяют на «типичные» и «атипичные». ГП развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на искусственной вентиляции легких более 48 часов после эндотрахеальной интубации, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не были госпитализированы и имели обширный контакт с врачом в течение последних 3 месяцев. В этом упражнении рассматривается оценка и лечение типичной внебольничной пневмонии и подчеркивается роль членов межпрофессиональной бригады в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов лечения пациентов. Цели:
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Тяжелая форма острой инфекции нижних дыхательных путей, поражающая легочную паренхиму в одном или обоих легких, известна как пневмония. Это распространенное заболевание и потенциально серьезное инфекционное заболевание со значительной заболеваемостью и смертностью. Пневмония является шестой ведущей причиной смерти и единственным инфекционным заболеванием в десятке основных причин смерти в Соединенных Штатах.
Пневмонию можно разделить на 2 типа в зависимости от способа заражения:
Внебольничная пневмония диагностируется у негоспитализированных пациентов в течение часов после госпитализации или у ранее амбулаторного пациента4 больница.
 ВП подразделяют на «типичные» и «атипичные».
ВП подразделяют на «типичные» и «атипичные». ГП развивается более чем через 48 часов после госпитализации. У пациентов, находящихся на искусственной вентиляции легких более 48 часов после эндотрахеальной интубации, может развиться пневмония, известная как ВАП. HCAP возникает у амбулаторных пациентов, которые не госпитализированы и имели обширный контакт с врачом в течение последних 3 месяцев.
Этиология
Пневмония возникает вторично по отношению к инфекциям, передающимся воздушно-капельным путем, включая бактерии, вирусы, грибки, паразиты и другие.
Типичными бактериями, вызывающими пневмонию, являются S Treptococcus pneumoniae , Staphylococcus aureus , Группа A Streptococcus , Klebsiella pneumoniae , Haemophilus influenzae , Moraxella catarrhalis. Эти организмы можно легко культивировать на стандартных средах или увидеть при окрашивании по Граму, в отличие от атипичных организмов.
Streptococcus pneumoniae является наиболее часто выявляемой бактериальной причиной ВП во всех возрастных группах во всем мире.
 Метициллин-резистентный Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP.
Метициллин-резистентный Staphylococcus aureu s (MRSA), Escherichia coli и другие Enterobacteriaceae являются преобладающими причинами HAP, VAP и HCAP. Хотя нет необходимости иметь предрасполагающее состояние к заболеванию пневмонией, наличие таких факторов делает человека более склонным к развитию легочной инфекции. Любое состояние или заболевание, которое ослабляет иммунный ответ хозяина, например, пожилой возраст (старше 65 лет), иммуносупрессия, диабет, муковисцидоз, рак легких и т. д. Состояния, повышающие риск макро- или микроаспирации, включают инсульт, судороги, анестезию, лекарственную интоксикацию. Курение сигарет, алкоголизм, недоедание, закупорка бронхов опухолями — другие распространенные предрасполагающие состояния.
Эпидемиология
Общая частота ВП составляет 5-7 на 1000 человек в год. Частота ВП выше у мужчин и увеличивается с возрастом. Чаще наблюдается в зимние месяцы. Сочетание пневмонии и гриппа вызывает высокую смертность и было восьмой по частоте причиной смерти в США и седьмой по частоте причиной смерти в Канаде в 2005 году.
Патофизиология
Легочная система и дыхательные пути постоянно подвергаются веществ и патогенов окружающей среды. Здоровые дыхательные пути обычно содержат некоторые виды бактерий и не стерильны. Наиболее распространенный механизм, посредством которого микроорганизмы или патогены достигают легких, известен как микроаспирация. Другими механизмами являются гематогенное распространение и макроаспирация.
Однако механизмы защиты легких, такие как кашлевой рефлекс, система мукоцилиарного клиренса, иммунный ответ, помогают поддерживать низкий уровень микробиома. ВП возникает, когда имеется дефект в нормальной защите хозяина, или вирулентный патоген подавляет иммунный ответ, или большой инфекционный микробный инокулят. Вторжение и размножение этих вирулентных штаммов бактерий в паренхиме легкого после микроаспирации вызывает активацию иммунного ответа хозяина, что приводит к каскаду воспалительной реакции, вызывающей пневмонию.
Альвеолярные макрофаги являются преобладающей иммунной клеткой, которая реагирует на бактерии нижних дыхательных путей.
 Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляет эти альвеолярные макрофаги привлекать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий. Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли-альфа и интерлейкины. Интерлейкин-8 и гранулоцитарный колониестимулирующий фактор способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению растяжимости и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать конституциональные симптомы, такие как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности. Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления нескольких воспалительных механизмов с помощью IL-10.
Однако более сильный иммунный ответ вступает в игру, когда подавляющий вирулентный патоген или большой инокулят заставляет эти альвеолярные макрофаги привлекать полиморфноядерные нейтрофилы (PMN) для фагоцитоза и поглощения этих бактерий. Альвеолярные макрофаги выделяют цитокины, а именно фактор некроза опухоли-альфа и интерлейкины. Интерлейкин-8 и гранулоцитарный колониестимулирующий фактор способствуют хемотаксису и созреванию нейтрофилов. Утечка альвеолярно-капиллярной мембраны из-за цитокинов может привести к снижению растяжимости и, следовательно, к одышке. Цитокины, такие как IL-1 и TNF, могут вызывать конституциональные симптомы, такие как лихорадка. Бактериальная пневмония является результатом этой воспалительной реакции. Эти цитокины необходимы для иммунитета, но их избыток может привести к сепсису и полиорганной недостаточности. Организм пытается сбалансировать пагубные эффекты цитокинов за счет ослабления нескольких воспалительных механизмов с помощью IL-10. Факторы микробной вирулентности и предрасполагающие условия хозяина делают человека более уязвимым к пневмонии.
 [3]
[3] Гистопатология
В зависимости от пораженной области легкого гистологически пневмонию можно разделить на дольковую, крупозную, бронхопневмонию и интерстициальную. К основным типам острой бактериальной пневмонии относятся:
-
Бронхопневмония: Нисходящая инфекция начинается вокруг бронхов и бронхиол, которая затем распространяется локально в легкие. Обычно поражаются нижние доли. Очаговые участки консолидации, которые представляют собой скопление нейтрофилов в альвеолах и бронхах.
-
Крупозная пневмония: Острое экссудативное воспаление всей доли. Равномерное уплотнение с полным или почти полным уплотнением доли легкого. Большинство этих случаев вызваны Streptococcus pneumoniae.
Крупозная пневмония имеет 4 классические стадии воспалительной реакции, если ее не лечить, а именно:
-
Застой/консолидация в первые 24 часа, когда легкие тяжелые, красные и заболоченные. Микроскопически характеризуется набуханием сосудов и внутриальвеолярным отеком.
 Присутствует много бактерий и мало нейтрофилов.
Присутствует много бактерий и мало нейтрофилов. -
Красное опеченение/ранняя консолидация начинается через 2-3 дня после консолидации и продолжается 2-4 дня и названа из-за твердой печеночной консистенции. Пораженное легкое красно-розовое, сухое, зернистое, безвоздушное. Нити фибрина замещают отек жидкости предыдущей фазы. Видны микроскопически отмеченный клеточный экссудат нейтрофилов, некоторые из которых показывают проглоченные бактерии, экстравазацию эритроцитов, слущенные эпителиальные клетки и фибрин в альвеолах. Альвеолярные перегородки становятся менее заметными из-за экссудата.
-
Серое опеченение/поздняя консолидация возникает через 2–3 дня после красного опеченения и длится от 4 до 8 дней. Легкие выглядят серыми с печеночной консистенцией из-за фибринозно-гнойного экссудата, прогрессирующего распада эритроцитов и гемосидерина. Макрофаги начинают появляться.
-
Рассасывание и восстановление легочной архитектуры начинается на восьмой день.
 Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению прежнего твердого фибринозного содержимого и, в конечном счете, к восстановлению аэрации. Макрофаги являются преобладающими клетками, которые содержат поглощенные нейтрофилы и дебрис.
Ферментативное действие начинается в центре и распространяется по периферии, что приводит к разжижению прежнего твердого фибринозного содержимого и, в конечном счете, к восстановлению аэрации. Макрофаги являются преобладающими клетками, которые содержат поглощенные нейтрофилы и дебрис.
Токсикокинетика
Наиболее частой причиной типичной бактериальной пневмонии во всем мире является Pneumococcus . Полисахаридная капсула Streptococcus pneumoniae ингибирует связывание комплемента с клеточной поверхностью и, следовательно, ингибирует фагоцитоз. Вирулентные пневмококковые белки, такие как протеаза IgA1, нейраминидаза, пневмолизин, аутолизин и поверхностный белок А, дополнительно помогают организму противодействовать иммунному ответу хозяина и позволяют ему вызывать инфекцию у людей.
Генетические мутации, вызывающие активный отток лекарственного средства и, в конечном итоге, резистентность, привели к увеличению количества лекарственно-устойчивых Streptococcus Pneumoniae (DRSP) за последние несколько лет.

Изменение в пенициллин-связывающем белке повысило устойчивость к пенициллину и увеличило уровень резистентности к пенициллину S. pneumoniae . Резистентность к пенициллину возникает из-за невозможности связывания с клеточной стенкой микроба.[1][2]
Анамнез и физикальное исследование
Признаки и симптомы варьируют в зависимости от тяжести заболевания. Общие симптомы бактериальной пневмонии включают лихорадку, кашель, выделение мокроты (может отсутствовать). Цвет и качество мокроты указывают на микробиологическую этиологию. Бактериальная пневмония чаще всего проявляется слизисто-гнойной мокротой.
Плевритическая боль в груди из-за локализованного воспаления плевры может наблюдаться при любом виде пневмонии, но чаще встречается при крупозной пневмонии. Также могут наблюдаться конституциональные симптомы, такие как утомляемость, головная боль, миалгия и артралгия.
Тяжелая пневмония может привести к одышке и одышке. В тяжелых случаях также могут проявляться спутанность сознания, сепсис и полиорганная недостаточность.
Тахипноэ, усиленное голосовое дрожание, эгофония (изменения от E до A), притупление перкуссии являются основными клиническими признаками в зависимости от степени консолидации и наличия/отсутствия плеврального выпота. При аускультации грудной клетки выявляют хрипы, хрипы, бронхиальное дыхание.
Частота дыхания тесно связана со степенью оксигенации и, следовательно, важна для определения тяжести. Гипоксия наблюдается при тяжелой пневмонии, что приводит к гипервентиляции.
Оценка
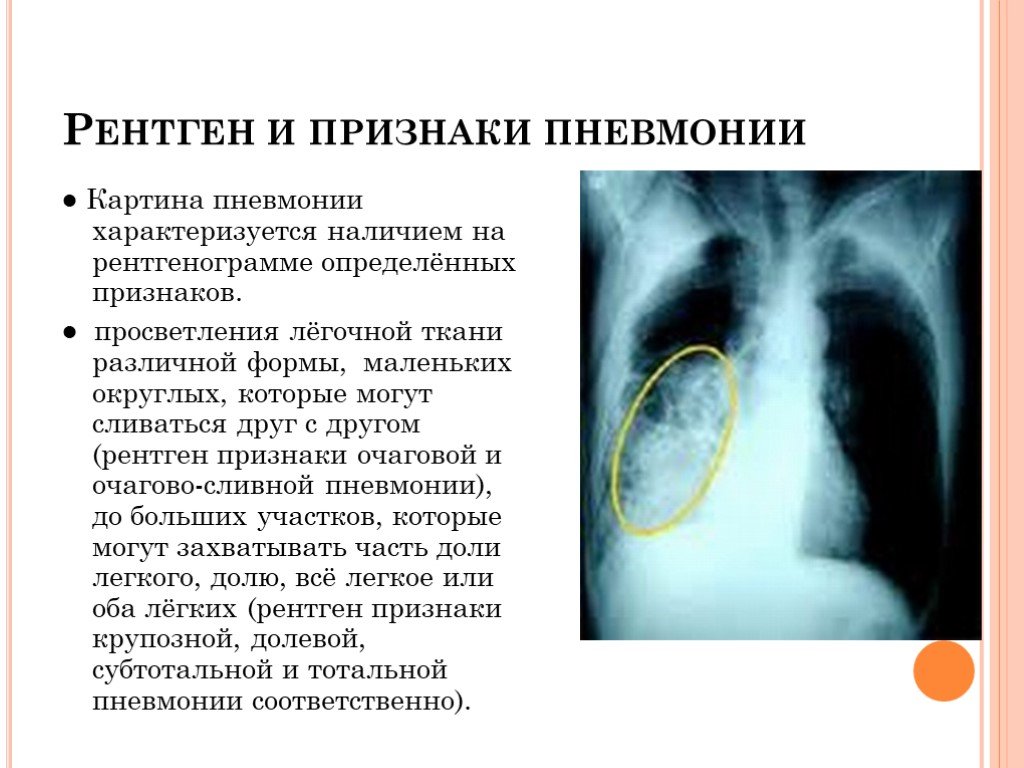
Чтобы начать с оценки любой пневмонии, клинические подозрения, основанные на тщательном изучении истории болезни и физическом осмотре, всегда должны сопровождаться рентгенографией грудной клетки, которая является наиболее важным первоначальным тестом.
Рентген грудной клетки не только показывает наличие заболевания и демонстрирует легочный инфильтрат, но также дает ключ к постановке диагноза, независимо от того, является ли он долевым, интерстициальным, односторонним или двусторонним.
 Типичная бактериальная пневмония обычно представляет собой крупозную пневмонию с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические признаки положительны, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокой лучевой нагрузки и высокой стоимости. Иногда это можно сделать при выраженном клиническом синдроме, благоприятствующем пневмонии, с отрицательным результатом рентгенограммы грудной клетки. У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическую презумптивную антибактериальную терапию с последующим повторным рентгенологическим исследованием органов грудной клетки через 24–48 часов.
Типичная бактериальная пневмония обычно представляет собой крупозную пневмонию с парапневмоническими плевральными выпотами. Однако рентген грудной клетки не может надежно отличить бактериальную причину от небактериальной. Когда лабораторные и клинические признаки положительны, положительная рентгенограмма грудной клетки считается золотым стандартом диагностики пневмонии. Хотя компьютерная томография (КТ) является более надежным и точным тестом, ее использование ограничено из-за относительно высокой лучевой нагрузки и высокой стоимости. Иногда это можно сделать при выраженном клиническом синдроме, благоприятствующем пневмонии, с отрицательным результатом рентгенограммы грудной клетки. У госпитализированного пациента с высоким клиническим подозрением и отрицательной рентгенограммой следует начать эмпирическую презумптивную антибактериальную терапию с последующим повторным рентгенологическим исследованием органов грудной клетки через 24–48 часов. Общий анализ крови (CBC) с дифференциацией, воспалительными биомаркерами СОЭ и реагентами острой фазы показаны для подтверждения признаков воспаления и оценки тяжести.
 Лейкоцитоз со сдвигом влево является серьезной аномалией анализа крови, тогда как лейкопения может возникать и указывает на неблагоприятный прогноз.
Лейкоцитоз со сдвигом влево является серьезной аномалией анализа крови, тогда как лейкопения может возникать и указывает на неблагоприятный прогноз. Мокрота Окрашивание по Граму и посев должны быть выполнены следующим образом, если подозревается крупозная пневмония. Наиболее специфическим диагностическим тестом при крупозной пневмонии является посев мокроты. Очень важно выявить причину для правильного лечения.
Желательно проводить тест на грипп в зимние месяцы, так как сочетание гриппа и пневмонии приводит к летальному исходу.
CURB-65 и индекс тяжести пневмонии помогают стратифицировать пациентов и определить необходимость госпитализации для лечения.
Рутинные диагностические тесты необязательны для амбулаторных пациентов с пневмонией, но госпитализированные пациенты должны пройти посев мокроты, посев крови и/или определение антигена в моче предпочтительно до назначения антибиотикотерапии.
Торакоцентез, бронхоскопия, биопсия плевры или посев плевральной жидкости являются инвазивными тестами и проводятся очень редко.
Открытая биопсия легкого является окончательным специфическим диагностическим тестом.[6]
Лечение/управление
Лечение зависит от тяжести заболевания. Важно определить, нужно ли пациенту лечиться стационарно или амбулаторно. Шкала тяжести пневмонии CURB-65 или расширенная шкала CURB-65 могут использоваться для стратификации пациентов. По одному баллу за каждый фактор, который включает:
-
Confusion
-
Uremia (BUN greater than 20 mg/dL
-
Respiratory rate greater than 30 per minute
-
Hypotension (SBP less than 90 and DBP less than 60)
-
Age старше 65 лет
Пациенты с сопутствующими заболеваниями, такими как заболевания почек, печени, рак, хронические заболевания легких, обычно лучше переносят стационарное лечение внутривенными препаратами
Оценка по шкале CURB-65, превышающая или равная 2, является показанием для госпитализации. Оценка выше или равная 4 является показанием для госпитализации в отделение интенсивной терапии (ОИТ) и более интенсивной терапии.
В зависимости от клинического ответа терапия показана в течение 5–7 дней. Благоприятным клиническим ответом является разрешение тахипноэ, тахикардии, гипотензии; отсутствие лихорадки более 48 часов. В случае отсроченного ответа терапию следует продлить.
Эмпирическая терапия рекомендуется для следующего:
-
Амбулаторное/негоспитализированное ведение пациентов: Эмпирическая терапия почти всегда успешна, и обычно тестирование не требуется. У пациентов без сопутствующих заболеваний монотерапия макролидами, такими как азитромицин и кларитромицин, является первым выбором. В качестве альтернативы можно использовать более новые фторхинолоны, такие как левофлоксацин, моксифлоксацин или гемифлоксацин. Терапия направлена против микоплазмы и хламидийной пневмонии, которые являются распространенными причинами менее тяжелой ВП. Пациенты с сопутствующими заболеваниями (хронические болезни легких или сердца, сахарный диабет, курение, ВИЧ и др.) хорошо себя чувствуют при монотерапии новыми фторхинолонами или в комбинации с бета-лактамом и макролидом.

-
Стационарное лечение вне отделений интенсивной терапии: Рекомендуемая терапия включает только новые фторхинолоны или комбинацию бета-лактамов/цефалоспоринов второго или третьего поколения и макролидов.
-
Стационарное лечение в отделении интенсивной терапии: Рекомендуемая терапия представляет собой комбинацию макролидов/новых фторхинолонов и бета-лактамов. У пациентов с риском аспирации можно использовать ампициллин-сульбактам или эртапенем. Если существует риск заражения Pseudomonas, показана комбинация бета-лактама против псевдомонадокса с фторхинолоном против псевдомонада. Для MRSA следует добавить ванкомицин или линезолид. В случае осложнений, таких как эмпиема, требуется дренирование плевральной полости. Хирургическая декортикация необходима в случае множественных локализаций.
Всех госпитализированных пациентов с положительным результатом теста на вирус гриппа следует лечить осельтамивиром независимо от начала заболевания.

После установления точной причины следует начать специфическую терапию.[3][4][5]
Дифференциальный диагноз
-
Астма или реактивная болезнь дыхательных путей
-
Вирусная пневмония
-
Пневмония, грибковая
-
Pneumonia, Atypical Bacterial
-
Pneumonia, Atypical Bacterial
-
Pneumonia, Atypical Bacterial
-
Pneumonia, Atypical Bacterial
0014 -
Lung Abscess
-
Bronchiectasis
-
Bronchiolitis
-
Asthma
-
Acute and Chronic Bronchitis
-
Atelectasis
-
Croup
-
Respiratory distress syndrome
-
Aspiration инородного тела[6][7]
Осложнения
-
Плевральный выпот
-
Empyema
-
Абсцесс легкого
-
Septicemia
-
Бактериемия
Усиливающие медицинские команды.
 Это требует межпрофессиональной заботы и участия более чем одной узкой специальности. Этот подход, ориентированный на пациента , в котором участвуют врач с командой других медицинских работников, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе для пациента, играет важную роль в повышении качества лечения пациентов с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход заболевания. У здоровых пациентов результаты после лечения превосходны, но у пожилых людей и людей с сопутствующими заболеваниями результаты сомнительны.
Это требует межпрофессиональной заботы и участия более чем одной узкой специальности. Этот подход, ориентированный на пациента , в котором участвуют врач с командой других медицинских работников, физиотерапевтов, респираторных терапевтов, медсестер, фармацевтов и групп поддержки, работающих вместе для пациента, играет важную роль в повышении качества лечения пациентов с пневмонией. Это не только снижает частоту госпитализаций, но и положительно влияет на исход заболевания. У здоровых пациентов результаты после лечения превосходны, но у пожилых людей и людей с сопутствующими заболеваниями результаты сомнительны. Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Абсцесс легкого, КТ, компьютерная томография, Толстостенное полостное образование в правом легком — абсцесс. Диффузные инфильтраты по типу матового стекла в обоих легких свидетельствуют о пневмонии.
 Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее…)
Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее…) Рисунок
Комбинация двух рентгеновских снимков, A представляет собой нормальную здоровую рентгенографию грудной клетки, B представляет рентгенографию грудной клетки, документирующую Ку-лихорадочную пневмонию, патологию. Предоставлено Wikimedia Commons (Public Domain)
Рисунок
Рентгенограмма легких пациента, показывающая инфекцию pneumocystis carinii, пневмонию. Предоставлено Национальным институтом здравоохранения (NIH)
Рисунок
MAI пневмония. Изображение предоставлено S Bhimji MD
Рисунок
Пример антибиотикограммы Streptococcus Pneumoniae. Предоставлено Закари Сэндманом, BA
Ссылки
- 1.
-
Yamaguchi M, Minamide Y, Terao Y, Isoda R, Ogawa T, Yokota S, Hamada S, Kawabata S. Nrc Streptococcus pneumoniae подавляет экспрессию капсулы и усиливает антифагоцитоз. Biochem Biophys Res Commun.
 2009 г., 04 декабря; 390 (1): 155–60. [PubMed: 19799870]
2009 г., 04 декабря; 390 (1): 155–60. [PubMed: 19799870] - 2.
-
Cools F, Torfs E, Vanhoutte B, de Macedo MB, Bonofillio L, Mollerach M, Maes L, Caljon G, Delputte P, Cappoen D, Cos P. Streptococcus pneumoniae galU генная мутация оказывает прямое влияние на рост биопленки, адгезию и фагоцитоз in vitro и патогенность in vivo. Патог Дис. 2018 01 октября; 76 (7) [PubMed: 30215741]
- 3.
-
Segreti J, House HR, Siegel RE. Принципы антибактериальной терапии внебольничной пневмонии в амбулаторных условиях. Am J Med. 2005 июль; 118 Приложение 7A: 21S-28S. [PubMed: 15993674]
- 4.
-
Пинеда Л., Эль Солх А.А. Тяжелая внебольничная пневмония: подход к терапии. Эксперт Опин Фармаколог. 2007 Апрель; 8 (5): 593-606. [PubMed: 17376015]
- 5.
-
Liu JL, Xu F, Zhou H, Wu XJ, Shi LX, Lu RQ, Farcomeni A, Venditti M, Zhao YL, Luo SY, Dong XJ, Falcone M. Исправление : Расширенный CURB-65: новая система оценки позволяет прогнозировать тяжесть внебольничной пневмонии с превосходной эффективностью.
-


