Причины бессонницы у подростка: Бессонница у детей — причины, симптомы, методы диагностики и лечения бессонницы у ребенка в «СМ-Клиника» для детей и подростков
симптомы, причины, диагностика, лечение и профилактика
Бессонница представляет собой наиболее распространенный вид нарушения сна, по-научному заболевание называется инсомния. Здоровый сон человека должен занимать 7-8 часов в сутки, а нормальное его протекание происходит в ночные часы и сменяется бодрствованием в дневные часы. Часы бодрости должны приходиться на время деловой активности, этого требует устройство жизни вокруг человека. В том случае, когда ночью человек не выспался, днем он начинает хуже работать. Наиболее ярко это выражено у работников интеллектуального труда. Также нарушается концентрация внимания, что повышает риск травматизма и несчастных случаев. Хроническая бессонница является самым опасным видом заболевания. Поскольку оказывает негативное влияние на организм человека и его реакции. Раздражительность, нервозность, недомогания, слабость иммунитета и ухудшение памяти – вот лишь небольшой список возможного влияния бессонницы.
Такое нарушение в стандартном проявлении выражается в отсутствии сна в ночные часы.
Нарушение сна у взрослых в виде очень раннего пробуждения является одним из типов инсомнии. Сюда же относятся посттравматические сбои – усталость после целой ночи сна, слабость и вялость.
Симптомы и признаки
Основная черта заболевания – это отсутствие восстановительной стадии сна.
Симптомы нарушения сна разнообразны:
- трудное засыпание – вечный поиск удобной позы, перекладывание одеяла и прочее;
- пробуждение среди ночи и последующее отсутствие сна;
- сонливость в дневные часы, раздражительность и тревожность;
- пробуждение более чем на полчаса раньше положенного времени и отсутствие возможности вернуться ко сну, при этом важным условием является длительность сна, к моменту пробуждения она не превышает 6,5 часа.

Причины возникновения и развития
Причины бессонницы бывают симптоматическими или психическими и соматическими.
Самыми распространенными факторами риска развития патологии являются:
- стресс и нервные перегрузки;
- хронические боли;
- остановка сердечного ритма и гипертиреоз;
- изжога и беспокойство в ногах;
- менопауза;
- воздействие лекарственных или иных веществ, например, кофеин или никотин, алкоголь;
- работа в ночную смену и апноэ.
Депрессия выступает самостоятельной причиной бессонницы. Поскольку данное состояние вызывает дефекты функционирования надпочечников, гипофиза и гипоталамуса в кровь выбрасывается слишком большая доза кортизола, который нарушает качества сна.
Среди прочих причин нарушения сна можно выделить:
- употребление веществ психоактивного свойства – психостимуляторы: травы, кокаин, лекарства, амфетамин, арипипрзол, модафинил и другие;
- проведение торакальных операций на грудной клетке и сердце;
- нарушение дыхания во сне за счет искривленной перегородки в носу.

Почему бессонница бывает из-за неспокойных ног? Наличие дискомфорта вызывает желание перекладывать ноги с места на место в поисках удобного положения, в результате происходит бесконтрольное возбуждение в организме в процессе сна. По такому же принципу действует болевой синдром или травмы.
Инсомния появляется по следующим причинам:
- гормональные перепады перед менструациями или менопаузами;
- события из жизни – потрясения, страхи и тревоги, стрессы, эмоциональные и психические перегрузки, сложности на работе или в финансах;
- нарушения работы ЖКТ – запор, понос, изжога и другие;
- неврологические нарушения ЦНС и головного мозга;
- психические нарушения – повышенная тревожность, депрессия, шизофрения, посттравматический стресс, дефицит внимания и гиперактивность и другие;
- отсутствие гигиены сна – шум, кофе перед сном;
- физические перегрузки – чаще страдают спортсмены;
- генетическая предрасположенность к редкому заболеванию – не более 40 семей по всему миру.

Наиболее распространенные группы риска:
- возраст 60+;
- чрезмерная эмоциональность;
- смена часовых поясов;
- ночные смены работы;
- расстройства психического здоровья.
Осложнения
Осложнения инсомнии:
- повышение риска развития хронических заболеваний;
- нарушение работы иммунитета;
- ожирение;
- замедленность реакций;
- снижение производительности труда;
- расстройства психики.
Когда следует обратиться к врачу
Что делать с бессонницей? Этим вопросом люди задаются очень часто. Идти к врачу – самый простой и верный ответ. Консультацию можно получить у терапевта, невролога или специального врача-сомнолога.
Диагностика
Диагностика инсомнии производится по специальной шкале на основе 8 разных параметров так или иначе связанных со сном. Сбор данных анамнеза и физикальный осмотр позволяют исключить прочие условия развития патологии.
Диагностика предполагает составление истории сна, включая сонные привычки и принимаемые лекарства или другие вещества. С этой целью пациент должен вести дневник сна, способствующий составлению моделей сна. В дневник нужно вносить данные о времени засыпания и пробуждения, длительности сна, количестве пробуждений, приемов лекарств и их эффекта, а также прочих чувствах пациента ночью и утром. Альтернативой дневнику становится амбулаторная процедура актиграфии – недельный контроль при помощи неинвазивных устройств, измеряющих движения.
Лечение
Первый этап лечения нарушений сна – изменение образа жизни и соблюдение гигиены сна. Сюда идеально вписывается когнитивно-поведенческая терапия. Что делать с бессонницей симптоматического характера? Выявлять причины и в первую очередь лечить именно их. В основном в качестве средств от бессонницы прописываются специальные снотворные препараты в качестве кратковременной меры. Таблетки от бессонницы дают возможность управления сном.
Музыка воспринимается как средство от бессонницы. Специальные тренинги способны стать лекарством от бессонницы. Самопомощь основывается на применении психологических тренингов. Как бороться с бессонницей? Одним из методов является принудительное бодрствование. Это значит, что вместо усилий для засыпания человек должен делать все, чтобы не уснуть.
Профилактика и прогноз
Меры профилактики инсомнии:
- создание устойчивости сна – стабильное время для засыпания и пробуждения;
- отсутствие энергичных движений и употребления кофеина за пару часов до сна;
- утренняя зарядка;
- комфорт в комнате для сна – прохлада и темнота;
- соблюдение гигиены сна – принципы правильного и здорового сна: позитивная среда для сна, минимизация сна в дневные часы, регулярность и эффективность эпизодов, минимизация влияния вредных веществ, снижение влияния лекарств и прочее.
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) в центре Москвы (станция метро Маяковская) можно по телефону +7 (495) 775-73-60 (круглосуточно), заполнив форму заявки на сайте или у администраторов клиники по адресу: Москва 2-я Тверской-Ямской переулок д.10.
Что такое бессоница, причины и лечение
Бессонница (инсомния) — это нарушение сна, при котором человек не может уснуть, полноценно отдохнуть и восстановить силы. Согласно мировой медицинской статистике, более 35% женщин и почти 30% мужчин страдают этим недугом. У детей бессонница диагностируется реже — примерно у каждого четвёртого.
Согласно мировой медицинской статистике, более 35% женщин и почти 30% мужчин страдают этим недугом. У детей бессонница диагностируется реже — примерно у каждого четвёртого.
Многие пациенты не обращают внимания на заболевание или пытаются справиться с ним самостоятельно. В результате развивается стойкое нарушение сна — хроническая бессонница, которая трудно поддаётся лечению и вызывает множество проблем со здоровьем. При наличии такого заболевания пациенту стоит обратиться за первичной консультацией к врачу-терапевту.
Что считают бессонницей
Здоровому человеку для полноценного отдыха требуется не менее 6–10 часов сна в сутки. За это время организм восстанавливается, мозг обрабатывает полученную за день информацию. Период погружения в сон занимает не более 15 минут.
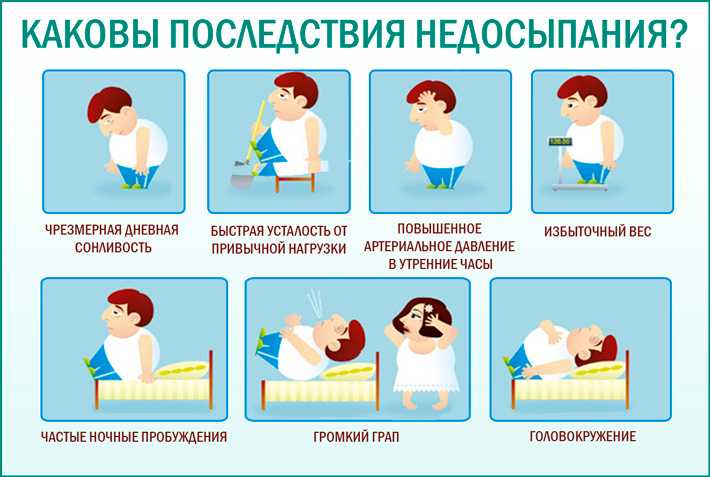
Невозможно обходиться без отдыха более 200 часов. Если сон недостаточный, человек чувствует упадок сил, раздражительность. При хроническом недосыпании возможно снижение иммунитета, заторможенность, развитие психических расстройств.
Бессонница — это нарушение не только количества, но и качества сна. Даже при сильной усталости вечером человек ложится в постель и очень долго пытается найти удобное положение, расслабиться. Сон становится прерывистым. Утром больной с бессонницей чувствует себя по-прежнему уставшим. Диагноз «инсомния» ставят при наличии трёх и более эпизодов каждую неделю на протяжении месяца.
Причины патологии
Существует множество факторов, способных повлиять на сон.
Среди главных причин бессонницы:
- генетическая предрасположенность;
- приём некоторых лекарственных средств;
- злоупотребление алкоголем;
- переедание перед сном;
- нарушение функции щитовидной железы;
- депрессии, неврозы;
- повышенная эмоциональная возбудимость;
- неблагоприятные окружающие условия во время засыпания: холод, жара, жёсткий матрас и т. д.;
- паркинсонизм, другие неврологические расстройства;
- артриты, артрозы, патологии с выраженным болевым синдромом;
- заболевания почек и мочевого пузыря, вызывающие частые позывы к мочеиспусканию;
- синдром беспокойных ног.

Эпизодически бессонница может возникать по причине перелётов между часовыми поясами или изменений рабочего графика (например, ночная работа). После устранения провоцирующего фактора отдых восстанавливается.
Причиной бессонницы у женщины часто становятся нарушения менструального цикла, беременность или наступление климакса.
В группе риска также пациенты пожилого возраста и люди, находящиеся в сложной жизненной ситуации.
Виды бессонницы
По типу провоцирующих факторов инсомния бывает:
- Адаптационная. Симптомы бессонницы проявляются на фоне сильного стресса, например, переезда в другую климатическую зону. Адаптационная инсомния не требует серьёзного лечения и может проходить самостоятельно в течение нескольких недель.
- Психофизиологическая. Больной заранее боится, что не сможет уснуть. К вечеру напряжение усиливается, страх нарастает.
- Идиопатическая.
 Бессонница развивается с детского возраста. Часто установить точную причину нарушения не удаётся.
Бессонница развивается с детского возраста. Часто установить точную причину нарушения не удаётся. - Поведенческая. Инсомнией такого типа обычно страдают маленькие дети, которые привыкли к определённым ритуалам. Например, если ребёнка, которого всегда укачивали, просто положить в кроватку, он будет капризничать и крутиться очень долго. Поведенческая инсомния может наблюдаться в период отучения малыша от груди или пустышки.
- На почве психических расстройств. Более 70% случаев бессонницы диагностируются у пациентов с болезнями психоневрологического характера.
- На почве нарушения гигиены сна. Причиной инсомнии становится невнимательность человека к своему распорядку дня, режиму труда и отдыха. Кофе перед сном, яркий шум и свет тоже являются провоцирующими факторами.
- Вызванная соматическим заболеванием. Причиной может стать любая проблема со здоровьем: боли в животе при гастрите, апноэ, кашель при бронхите и т.
 д.
д. - Псевдоинсомния. Сон человека остаётся в норме и по качеству, и по длительности, но пациент при этом чувствует недосыпание. Ему кажется, что он отдыхал меньше времени, чем прошло на самом деле.
По длительности проявлений бессонница бывает:
- Транзиторная. Нарушения сна носят кратковременный характер, длятся несколько дней. Транзиторную бессонницу вызывают изменения внешней среды, например, переезд или депрессия.
- Острая. Нарушения сна регулярные, но длятся не больше месяца. Острая бессонница чаще связана со стрессом. Пациенты испытывают трудности при засыпании, сон становится коротким, прерывистым.
- Хроническая. Бессонница длится в течение нескольких месяцев и провоцируется различными факторами. Пациенты отмечают периоды ухудшения и улучшения своего состояния.
Симптомы бессонницы
Нарушения сна невозможно спутать с другим заболеванием. Ночью человек не может отдохнуть, а днём становится рассеянным и раздражительным. Спать хочется постоянно. Инсомния не позволяет сосредоточиться на выполнении должностных обязанностей, вызывает упадок мотивации. Дополнительно возможно развитие головных болей, нарушение пищеварения.
Ночью человек не может отдохнуть, а днём становится рассеянным и раздражительным. Спать хочется постоянно. Инсомния не позволяет сосредоточиться на выполнении должностных обязанностей, вызывает упадок мотивации. Дополнительно возможно развитие головных болей, нарушение пищеварения.
Бессонница у детей
Время сна у детей сильно различается. Одному ребёнку нужен долгий отдых, другому достаточно 6 часов, чтобы чувствовать себя полным сил. Если при этом дети активные, жизнерадостные, то врачи рекомендуют не беспокоиться. Оба варианта можно считать нормой — и длинный, и короткий сон.
По мере взросления ребёнок может спать всё меньше. Поводом для беспокойства должна стать капризность, раздражительность ребёнка, его активное нежелание укладываться в постель вечером. Нервозность делает сон «рваным». Ребёнок плохо спит сам и не даёт отдыхать родителям.
Важно не упускать первые проявления бессонницы, когда детский сон ещё достаточно легко скорректировать. Для этого процесс подготовки к отдыху необходимо сделать приятным и расслабляющим. Можно искупать ребёнка, дать ему тёплого молока, разрешить взять в постель любимую игрушку. Не настаивайте на дневном сне, если малыш не хочет, и не позволяйте ему вечером засыпать раньше времени: отвлеките его книжкой, мультфильмами, прогулкой.
Для этого процесс подготовки к отдыху необходимо сделать приятным и расслабляющим. Можно искупать ребёнка, дать ему тёплого молока, разрешить взять в постель любимую игрушку. Не настаивайте на дневном сне, если малыш не хочет, и не позволяйте ему вечером засыпать раньше времени: отвлеките его книжкой, мультфильмами, прогулкой.
Не стоит ложиться в постель вместе с ребёнком и ждать, когда он уснёт. Если совместный отдых станет привычкой, избавиться от неё будет сложно. Игнорируйте капризы, мягко, но настойчиво укладывайте ребёнка одного, и со временем он научится засыпать самостоятельно.
Диагностика бессонницы
Когда появляются первые проблемы с ночным отдыхом, необходимо записаться на консультацию к врачу. Для диагностики бессонницы разработана специальная оценочная методика — шкала Эпворта. С её помощью оценивают степень выраженности симптомов и назначают лечение. Также важно установить причину бессонницы у мужчины или женщины и устранить фактор.
На первой консультации врач собирает анамнез.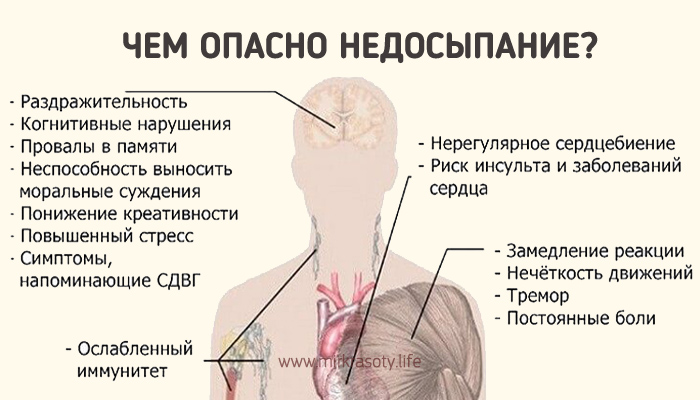 Выясняет, как давно начались проблемы со сном, какие факторы могли их спровоцировать. Пациенту рекомендуют вести специальный дневник. Ежедневно в тетрадь вносят время засыпания и пробуждения, количество прерываний сна в течение ночи. Пациент должен описывать свои ощущения утром. На основании информации дневника врач оценивает качество и продолжительность сна. Данные также необходимы для выбора адекватного лечения.
Выясняет, как давно начались проблемы со сном, какие факторы могли их спровоцировать. Пациенту рекомендуют вести специальный дневник. Ежедневно в тетрадь вносят время засыпания и пробуждения, количество прерываний сна в течение ночи. Пациент должен описывать свои ощущения утром. На основании информации дневника врач оценивает качество и продолжительность сна. Данные также необходимы для выбора адекватного лечения.
Альтернативой дневнику является процедура актиграфии. Пациенту выдают специальное измеряющее устройство, которое необходимо носить с собой на запястье в течение недели. Актиграфия проводится амбулаторно.
Если бессонница вызвана каким-либо заболеванием, назначают диагностику для установления первопричины. Лечение основной патологии устраняет проблемы со сном.
Лечение бессонницы
Важно не заниматься самолечением. Бесконтрольный приём снотворных препаратов и любых других лекарств в лучшем случае не принесёт ожидаемого результата, а в худшем — спровоцирует побочные эффекты. Бессонница будет прогрессировать, а медикаменты негативно повлияют на общее состояние здоровья. Обязательно обращение к врачу.
Бессонница будет прогрессировать, а медикаменты негативно повлияют на общее состояние здоровья. Обязательно обращение к врачу.
Лечение бессонницы комплексное, включает консультации смежных специалистов, приём медикаментов и другие вспомогательные методы.
Психотерапия
Врач помогает преодолеть кризисные ситуации, справиться с неврозами, стрессами, апатией. Курс психотерапии включает несколько сеансов на усмотрение специалиста.
Один из методов лечения — гипноз. Технологию применяют при тяжёлых нарушениях.
Техника парадоксального намерения
Специальный метод лечения, направленный на изменение восприятия (когнитивная техника рефрейминга). Пациенту рекомендуют не задумываться о ночном сне, а, наоборот, прикладывать все усилия для бодрствования. Метод эффективен в большинстве случаев применения.
Медикаментозное лечение
Существует множество препаратов для улучшения качества сна.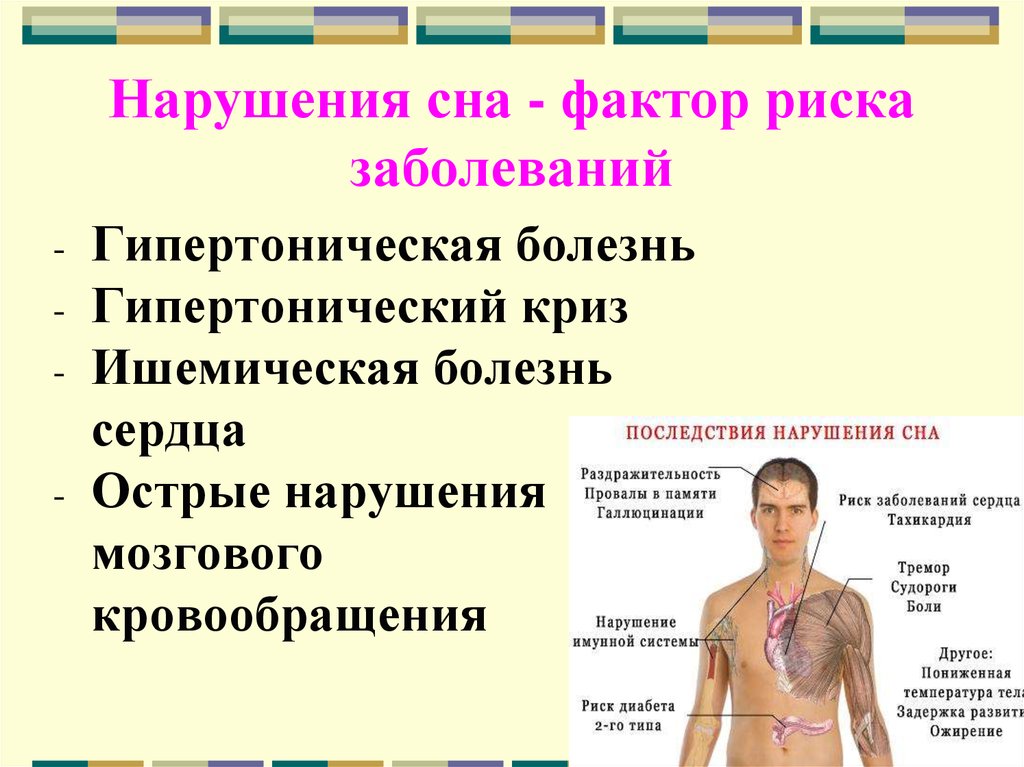 Лекарство подбирают индивидуально с учётом состояния здоровья, выраженности симптомов, образа жизни пациента. Правильное лечение должно помогать в нормализации сна, но при этом не создавать серьёзных побочных эффектов и не мешать в повседневных делах.
Лекарство подбирают индивидуально с учётом состояния здоровья, выраженности симптомов, образа жизни пациента. Правильное лечение должно помогать в нормализации сна, но при этом не создавать серьёзных побочных эффектов и не мешать в повседневных делах.
Чаще врачи делают выбор в пользу препаратов на растительной основе. Лекарства обладают накопительным эффектом, не вызывают привыкания. Синтетические снотворные средства принимают в строго рассчитанной дозировке и в ограниченный период. В большинстве случаев назначают депрессанты (Доксепин, Амитриптилин и другие). Средства обладают быстрым успокаивающим действием, помогают регулировать сон, проявляют антиадренергические, антигистаминные, антихолинергические свойства. Антидепрессанты способствуют засыпанию, увеличивают общую продолжительность отдыха.
Возможно назначение препаратов на основе мелатонина — гормона сна. Лекарство эффективно против хронической бессонницы, особенно у людей пожилого возраста. Средство назначают на 3 недели, после чего необходимо сделать перерыв.
Важно: гормональные препараты имеют множество противопоказаний. Например, Мелатонин нельзя назначать беременным женщинам и девочкам подросткового возраста. В каждом случае приём лекарств необходимо согласовать с врачом-гинекологом.
Массаж
Рефлекторный массаж не имеет противопоказаний, и делать его можно самостоятельно. Всего 15-20 минут перед сном помогут улучшить состояние пациента. Существуют различные методики массажа, которые направлены на стимуляцию биологически активных точек на ушах, шее, животе, стопах.
Дыхательная гимнастика
Ритмичные вдохи и выдохи стимулируют кровообращение в тканях головного мозга, улучшают работу внутренних органов. Дыхательная гимнастика хорошо помогает справиться с бессонницей людям пожилого возраста, но простые упражнения легко осваивают даже дети. Важно, чтобы занятия приносили удовольствие и не создавали дополнительной нагрузки. Комплекс упражнений подберёт врач.
Пациенту необходимо запомнить, что дыхание должно осуществляться через нос с коротким и сильным вдохом и продолжительным выдохом. Можно мысленно вести счёт, чтобы упражнения были ритмичные.
Санаторно-курортное лечение
Регулярные курсы благотворно влияют не только на сон, но и на общее состояние здоровья человека. Рекомендуется отдыхать в санаториях не реже 1 раза в год. В учреждении пациенты соблюдают режим сна, получают комплекс лечебных и восстанавливающих процедур, проходят курсы массажа, фитотерапии, грязевых ванн и т. д.
Профилактика бессонницы
В большинстве случаев инсомнию можно устранить при первых проявлениях и не допустить её повторного проявления. Необходимо продумать распорядок дня, в котором на сон отводится не менее 8 часов.
Ослабить проявления бессонницы помогут следующие действия:
1. Ложитесь спать в одно и то же время каждый день. Многим людям помогает расслабиться тёплый чай, ванна с травами, любимая пижама — не стоит нарушать привычные ритуалы.
2. Откажитесь от алкоголя, курения. Спиртное может кратковременно оказывать седативный эффект и ускорять засыпание, но оно негативно воздействует на фазу глубокого сна. Человек может ночью неожиданно встать и уже не сможет уснуть.
3. Откажитесь от кофе или сведите его количество к минимуму. Кофеин способен задерживаться в клетках в течение суток. Нежелательные вещества содержатся также в шоколаде, крепком чае. Употреблять такие продукты в пищу можно только утром.
4. Внимательно читайте инструкции к лекарствам и советуйтесь с врачом. Многие безрецептурные препараты, которые принимают при простуде или головной боли, содержат эфедрин. Вещество оказывает возбуждающее действие на организм. Если лекарство влияет на сон, попросите врача изменить дозировку или подобрать другой препарат.
5. Не переедайте перед сном. Наполненный желудок всю ночь будет работать и отправлять в мозг сигналы — утром останется ощущение усталости. Чтобы утолить голод, можно выпить стакан кефира, молока или чашку травяного чая.
6. Принимайте тёплую ванну. Некоторым помогают водные процедуры за 2 часа до сна, некоторым — непосредственно перед укладыванием в постель. Время определяется индивидуально. В ванну можно добавлять ароматизированные пены, травяные отвары.
7. Делайте зарядку по утрам. Несколько простых упражнений помогут прийти в тонус и создадут умеренную физическую нагрузку. Регулярная зарядка способствует лучшему засыпанию вечером.
8. Соблюдайте правила гигиены сна. В комнате должно быть темно, тихо и достаточно прохладно — +15…+18 °С. Матрас лучше выбирать плотный, но не жёсткий, на котором тело чувствует себя комфортным. Некоторым людям сложно засыпать в тишине, они используют «фоновые» шумы, например, включают кондиционер или негромкую инструментальную музыку.
9. Откажитесь от долгого дневного сна. Короткие периоды отдыха по 20 минут окажут бодрящее действие на организм, однако более длительный дневной сон способствует инсомнии.
10. Вопреки стереотипу, считать овец не стоит.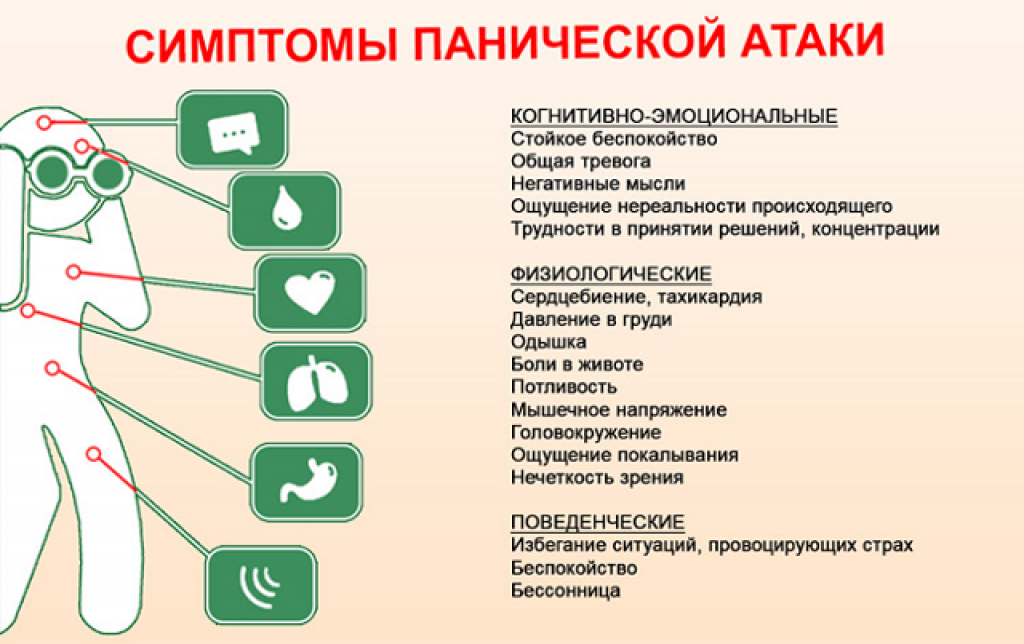 Когда человек сосредоточен на каком-либо действии, в мозге протекают активные процессы, которые мешают сну.
Когда человек сосредоточен на каком-либо действии, в мозге протекают активные процессы, которые мешают сну.
Диагностика и лечение бессонницы в Москве
Клиника персональной медицины MedEx приглашает вас на консультацию по причинам и лечению бессонницы. Опытные врачи помогут найти решение в самых сложных случаях. Позвоните нам, чтобы записаться на приём к врачу неврологу.
Бессонница в подростковом возрасте — ПМЦ
1. Раш Б., Борн Дж. О роли сна в памяти. Физиол. 2013; 93:681–766. doi: 10.1152/physrev.00032.2012. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Hall M.H., Smagula S.F., Boudreau R.M., Ayonayon H.N., Goldman S.E., Harris T.B., Naydeck B.L., Rubin S.M., Samuelsson L., Satterfield S. , и другие. Связь между продолжительностью сна и смертностью опосредована маркерами воспаления и здоровья у пожилых людей: исследование здоровья, старения и состава тела. Спать. 2015;38:189–195. doi: 10.5665/сон.4394. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
Спать. 2015;38:189–195. doi: 10.5665/сон.4394. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
3. Foley L.S., Maddison R., Jiang Y., Marsh S., Olds T., Ridley K. Активность перед сном и время наступления сна у детей . Педиатрия. 2013; 131: 276–282. doi: 10.1542/пед.2012-1651. [PubMed] [CrossRef] [Google Scholar]
4. Чулани В.Л., Гордон Л.П. Подростковый рост и развитие. Прим. Забота. 2014;41:465–487. doi: 10.1016/j.pop.2014.05.002. [PubMed] [CrossRef] [Академия Google]
5. Хендерсон Э.М., Кио Э., Экклстон С. Зачем выходить в интернет, когда у вас болит голова? Качественный анализ использования подростками Интернета для получения рекомендаций по лечению боли. Здоровье по уходу за детьми Dev. 2014; 40: 572–579. doi: 10.1111/cch.12072. [PubMed] [CrossRef] [Google Scholar]
6. Оуэнс Дж. Рабочая группа по подростковому сну, Комитет по подростковому возрасту. Недостаточный сон у подростков и молодых людей: обновленная информация о причинах и последствиях. Педиатрия. 2014;134:e921e32. doi: 10.1542/пед.2014-1696. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Педиатрия. 2014;134:e921e32. doi: 10.1542/пед.2014-1696. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Hirshkowitz M., Whiton K., Albert S.M., Alessi C., Bruni O., DonCarlos L., Hazen N., Herman J., Katz E.S., Kheirandish-Gozal L., et al. Рекомендации Национального фонда сна по продолжительности сна: методология и сводка результатов. Здоровье сна. 2015;1:40–43. doi: 10.1016/j.sleh.2014.12.010. [PubMed] [CrossRef] [Google Scholar]
8. Хавеман Р., Смидинг Т. Роль высшего образования в социальной мобильности. Будущее дитя. 2006; 16: 125–150. doi: 10.1353/foc.2006.0015. [PubMed] [CrossRef] [Академия Google]
9. Бергерс Дж., Гейбл С.Дж., Оуэнс Дж.А. Более позднее время начала школы связано с улучшением сна и дневного функционирования у подростков. Дж. Дев. Поведение Педиатр. 2014; 35:11–17. doi: 10.1097/DBP.0000000000000018. [PubMed] [CrossRef] [Google Scholar]
10. Crowley S.J., Acebo C., Carskadon M.A. Сон, циркадные ритмы и отсроченная фаза в подростковом возрасте. Сон Мед. 2007; 8: 602–612. doi: 10.1016/j.sleep.2006.12.002. [PubMed] [CrossRef] [Google Scholar]
Сон Мед. 2007; 8: 602–612. doi: 10.1016/j.sleep.2006.12.002. [PubMed] [CrossRef] [Google Scholar]
11. Национальный фонд сна. Подростки и сон. Сон в Америке Опросы. Национальный фонд сна; Вашингтон, округ Колумбия, США: 2006 г. [(по состоянию на 2 июля 2018 г.)]. Доступно в Интернете: www.sleepfoundation.org/article/sleep-america-polls/2006-teens-and-sleep [Google Scholar]
12. Арора Т., Броглиа Э., Пушпакумар Д., Лодхи Т., Тахери С. Исследование силы связи и уровней соответствия между субъективной и объективной продолжительностью сна у подростков. ПЛОС ОДИН. 2013;8:e72406. doi: 10.1371/journal.pone.0072406. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Dewald J.F., Meijer A.M., Oort F.J., Kerkhof G.A., Bogels S.M. Влияние качества сна, продолжительности сна и сонливости на успеваемость в школе у детей и подростков: метааналитический обзор. Сон Мед. 2010; 14:179–189. doi: 10.1016/j.smrv.2009.10.004. [PubMed] [CrossRef] [Google Scholar]
14. Kronholm E., Puusniekka R., Jokela J., Villberg J., Urrila A.S., Paunio T., Välimaa R., Tynjälä J. Тенденции в самооценке сна проблемы, усталость и связанная с этим успеваемость в школе среди финских подростков с 1984 по 2011 год. J. Sleep Res. 2015; 24:3–10. doi: 10.1111/jsr.12258. [PubMed] [CrossRef] [Google Scholar]
Kronholm E., Puusniekka R., Jokela J., Villberg J., Urrila A.S., Paunio T., Välimaa R., Tynjälä J. Тенденции в самооценке сна проблемы, усталость и связанная с этим успеваемость в школе среди финских подростков с 1984 по 2011 год. J. Sleep Res. 2015; 24:3–10. doi: 10.1111/jsr.12258. [PubMed] [CrossRef] [Google Scholar]
15. Siomos K.E., Avagianou P.A., Floros G.D., Skenteris N., Mouzas O.D., Theodorou K., Angelopoulos N.V. Психосоциальные корреляты бессонницы у подростков. Детская психиатрия Гум. Дев. 2010; 41: 262–273. doi: 10.1007/s10578-009-0166-5. [PubMed] [CrossRef] [Google Scholar]
16. Вонг М.М., Брауэр К.Дж., Цукер Р.А. Проблемы со сном, суицидальные мысли и самоповреждающее поведение в подростковом возрасте. Дж. Психиатр. Рез. 2011;45:505–511. doi: 10.1016/j.jpsychires.2010.09.005. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
17. Hysing M., Sivertsen B., Stormmark K.M., O’Connor R.C. Проблемы со сном и членовредительство в подростковом возрасте. бр. Дж. Психиатрия. 2015 г.: 10.1192/bjp.bp.114.146514. [PubMed] [CrossRef] [Академия Google]
бр. Дж. Психиатрия. 2015 г.: 10.1192/bjp.bp.114.146514. [PubMed] [CrossRef] [Академия Google]
18. Даутович Н.Д., Макнамара Дж., Уильямс Дж.М., Кросс Н.Дж., Маккрей К.С. Борьба с бессонницей: варианты психологического лечения бессонницы. Нац. науч. Спать. 2010;2:23–37. [PMC free article] [PubMed] [Google Scholar]
19. Taylor D.J., Zimmerman M.R., Gardner C.E., Williams J.M., Grieser E.A., Tatum J.I., Bramoweth A.D., Francetich J.M., Ruggero C. Пилотное рандомизированное контролируемое исследование Влияние когнитивно-поведенческой терапии бессонницы на сон и дневное функционирование студентов. Поведение тер. 2014;45:376–389. doi: 10.1016/j.beth.2013.12.010. [PubMed] [CrossRef] [Google Scholar]
20. Де Брюин Э.Дж., Оорт Ф.Дж., Бегельс С.М., Мейер А.М. Эффективность Интернета и групповой когнитивно-поведенческой терапии при бессоннице у подростков: пилотное исследование. Поведение Сон Мед. 2014;12:235–254. doi: 10.1080/15402002.2013.784703. [PubMed] [CrossRef] [Google Scholar]
21. Де Брюин Э.Дж., Бегельс С.М., Оорт Ф.Дж., Мейер А.М. Эффективность когнитивно-поведенческой терапии бессонницы у подростков: рандомизированное контролируемое исследование с интернет-терапией, групповой терапией и состоянием листа ожидания. Спать. 2015;38:1913–1926. doi: 10.5665/сон.5240. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Де Брюин Э.Дж., Бегельс С.М., Оорт Ф.Дж., Мейер А.М. Эффективность когнитивно-поведенческой терапии бессонницы у подростков: рандомизированное контролируемое исследование с интернет-терапией, групповой терапией и состоянием листа ожидания. Спать. 2015;38:1913–1926. doi: 10.5665/сон.5240. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Маски К.П., Котхаре С.В. Депривация сна и нейроповеденческое функционирование у детей. Междунар. Дж. Психофизиол. 2013; 89: 259–264. doi: 10.1016/j.ijpsycho.2013.06.019. [PubMed] [CrossRef] [Google Scholar]
23. Комбс Д., Гудвин Дж. Л., Куан С. Ф., Морган В. Дж., Шетти С., Партасарати С. Бессонница, Качество жизни, связанное со здоровьем, и результаты для здоровья у детей: семёрка Годовая продольная когорта. науч. 2016;6:27921. doi: 10.1038/srep27921. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
24. Хайсинг М., Паллесен С., Стормарк К., Лундерволд А., Сивертсен Б. Характер сна и бессонница среди подростков: популяционное исследование . Дж. Сон Рез. 2013; 22: 549–556. doi: 10.1111/jsr.12055. [PubMed] [CrossRef] [Google Scholar]
Дж. Сон Рез. 2013; 22: 549–556. doi: 10.1111/jsr.12055. [PubMed] [CrossRef] [Google Scholar]
25. Американская психиатрическая ассоциация. Диагностическое и Статистическое Руководство по Психическим Расстройствам. 4-е изд. Американская психиатрическая ассоциация; Вашингтон, округ Колумбия, США: 1994. [Google Scholar]
26. Американская психиатрическая ассоциация. Диагностическое и Статистическое Руководство по Психическим Расстройствам. 5-е изд. Американская психиатрическая ассоциация; Вашингтон, округ Колумбия, США: 2013. [Google Scholar]
27. Сатейя М. Дж. Международная классификация нарушений сна, третье издание: основные моменты и модификации. Грудь. 2014; 146:1387–1394. doi: 10.1378/сундук.14-0970. [PubMed] [CrossRef] [Google Scholar]
28. Де Замботти М., Голдстоун А., Колрейн И.М., Бейкер Ф.К. Бессонница в подростковом возрасте: диагностика, последствия и лечение. Сон Мед. Ред. 2018; 39: 12–24. doi: 10.1016/j.smrv.2017.06.009. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
29. Кришнан В., Коллоп Н.А. Гендерные различия в нарушениях сна. Курс. мнение Пульм. Мед. 2006; 12: 383–389. doi: 10.1097/01.mcp.0000245705.69440.6a. [PubMed] [CrossRef] [Google Scholar]
Кришнан В., Коллоп Н.А. Гендерные различия в нарушениях сна. Курс. мнение Пульм. Мед. 2006; 12: 383–389. doi: 10.1097/01.mcp.0000245705.69440.6a. [PubMed] [CrossRef] [Google Scholar]
30. Маги М., Марбас Э.М., Райт К.П., Раджаратнам С.М., Бруссард Дж.Л. Диагностика, причина и подходы к лечению расстройства фазы сна-бодрствования с задержкой. Сон Мед. клин. 2016; 11: 389–401. doi: 10.1016/j.jsmc.2016.05.004. [PubMed] [CrossRef] [Академия Google]
31. Thorpy M.J. Классификация нарушений сна. Нейротерапия. 2012; 9: 687–701. doi: 10.1007/s13311-012-0145-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Gradisar M., Crowley S.J. Расстройство задержки фазы сна в молодости. Курс. мнение Психиатрия. 2013; 26: 580–585. doi: 10.1097/YCO.0b013e328365a1d4. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
33. Патке А., Мерфи П.Дж., Онат О.Э., Кригер А.С., Озчелик Т., Кэмпбелл С.С., Янг М.В. Мутация человеческого гена циркадных часов CRY1 в Семейное расстройство отсроченной фазы сна. Клетка. 2017;169: 203–215. doi: 10.1016/j.cell.2017.03.027. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Клетка. 2017;169: 203–215. doi: 10.1016/j.cell.2017.03.027. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
34. Фон Шанц М. Естественные вариации человеческих часов. Доп. Жене. 2017;99:73–96. [PubMed] [Google Scholar]
35. Борбели А.А., Даан С., Вирц-джастис А., Дебоер Т. Двухпроцессная модель регуляции сна: переоценка. Дж. Сон Рез. 2016;25:131–143. doi: 10.1111/jsr.12371. [PubMed] [CrossRef] [Google Scholar]
36. Richardson C., Cain N., Bartel K., Micic G., Maddock B., Gradisar M. Рандомизированное контролируемое исследование терапии ярким светом и утренней активности у подростков. и молодые люди с отсроченным расстройством фазы сна-бодрствования. Сон Мед. 2018;45:114–123. doi: 10.1016/j.sleep.2018.02.001. [PubMed] [CrossRef] [Академия Google]
37. Sletten T.L., Magee M., Murray J.M., Gordon C.J., Lovato N., Kennaway D.J., Gwini S.M., Bartlett D.J., Lockley S.W., Lack L.C., et al. Эффективность мелатонина с поведенческим планированием сна-бодрствования при отсроченном расстройстве фазы сна-бодрствования: A. двойное слепое рандомизированное клиническое исследование. ПЛОС Мед. 2018;15:e1002587. doi: 10.1371/journal.pmed.1002587. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
двойное слепое рандомизированное клиническое исследование. ПЛОС Мед. 2018;15:e1002587. doi: 10.1371/journal.pmed.1002587. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
38. Castro-faúndez J., Díaz J., Ocampo-garcés A. Временная организация цикла сна-бодрствования при уносе пищи у крыс. Спать. 2016;39: 1451–1465. doi: 10.5665/sleep.5982. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
39. Buysse D.J. Здоровье сна: можем ли мы определить его? Это имеет значение? Спать. 2014; 37:9–17. doi: 10.5665/sleep.3298. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
40. Фатима Ю., Дои С.А., Мамун А.А. Продольное влияние сна на избыточный вес и ожирение у детей и подростков: систематический обзор и метаанализ с поправкой на предвзятость. Обес. 2015; 16:137–149. doi: 10.1111/обр.12245. [PubMed] [CrossRef] [Академия Google]
41. Наварро-Солера М., Карраско-Луна Дж., Пин-Арболедас Г., Гонсалес-Карраскоса Р., Сориано Х.М., Кодоньер-Франч П. Короткая продолжительность сна связана с возникающими сердечно-сосудистыми факторами риска у детей с ожирением. Дж. Педиатр. Гастроэнтерол. Нутр. 2015; 61: 571–576. doi: 10.1097/MPG.0000000000000868. [PubMed] [CrossRef] [Google Scholar]
Короткая продолжительность сна связана с возникающими сердечно-сосудистыми факторами риска у детей с ожирением. Дж. Педиатр. Гастроэнтерол. Нутр. 2015; 61: 571–576. doi: 10.1097/MPG.0000000000000868. [PubMed] [CrossRef] [Google Scholar]
42. Kuciene R., Dulskiene V. Ассоциации короткой продолжительности сна с предгипертензией и гипертонией среди литовских детей и подростков: перекрестное исследование. Общественное здравоохранение BMC. 2014;14:255. дои: 10.1186/1471-2458-14-255. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
43. Ммари К., Маршалл Б., Хсу Т., Шон Дж.В., Эгуавоен А. Исследование смешанных методов для изучения влияния социального контекста района на использование медицинских услуг подростками. Служба здоровья BMC. Рез. 2016;16:433. doi: 10.1186/s12913-016-1597-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
44. Blake M.J., Trinder J.A., Allen N.B. Механизмы, лежащие в основе связи между бессонницей, тревогой и депрессией в подростковом возрасте: последствия для поведенческих вмешательств во сне. клин. Психол. 2018; 63:25–40. doi: 10.1016/j.cpr.2018.05.006. [PubMed] [CrossRef] [Академия Google]
клин. Психол. 2018; 63:25–40. doi: 10.1016/j.cpr.2018.05.006. [PubMed] [CrossRef] [Академия Google]
45. Ловато Н., Градисар М., Шорт М., Донт Х., Мичик Г. Расстройство задержки фазы сна в австралийской школьной выборке подростков. Дж. Клин. Сон Мед. 2013;9:939–944. doi: 10.5664/jcsm.2998. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
46. McMakin D.L., Alfano C.A. Сон и тревожность в позднем детстве и раннем подростковом возрасте. Курс. мнение Психиатрия. 2015; 28: 483–489. doi: 10.1097/YCO.0000000000000204. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
47. Баудукко С.В., Тилфорс М., Оздемир М., Флинк И.К., Линтон С.Дж. Слишком устал для школы? Влияние бессонницы на прогулы в подростковом возрасте. Здоровье сна. 2015;1:205–210. doi: 10.1016/j.sleh.2015.07.007. [PubMed] [CrossRef] [Google Scholar]
48. Liang Y., Horrey W.J., Howard M.E., Lee M.L., Anderson C., Shreeve M.S., O’Brien C.S., Czeisler C.A. Прогноз явлений сонливости у ночных смен при утреннем вождении. Авария. Анальный. Пред. 2017 г.: 10.1016/j.aap.2017.11.004. [PubMed] [CrossRef] [Академия Google]
Авария. Анальный. Пред. 2017 г.: 10.1016/j.aap.2017.11.004. [PubMed] [CrossRef] [Академия Google]
49. Рабочая группа по подростковому сну. Комитет по делам подростков. Совет по школьному здоровью Время начала занятий для подростков. Педиатрия. 2014; 134:642–649. doi: 10.1542/пед.2014-1697. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
50. Уотсон Н.Ф., Мартин Дж.Л., Уайз М.С., Карден К.А., Кирш Д.Б., Кристо Д.А., Малхотра Р.К., Олсон Э.Дж., Рамар К., Розен И.М., и другие. Отсрочка начала занятий в средних и старших классах способствует здоровью и успеваемости учащихся: Заявление о позиции Американской академии медицины сна. Дж. Клин. Сон Мед. 2017;13:623–625. doi: 10.5664/jcsm.6558. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
51. Hiscock H., Sciberras E., Mensah F., Gerner B., Efron D., Khano S., Oberklaid F. Влияние поведенческого вмешательства на сон на симптомы и сон у детей с синдромом дефицита внимания и гиперактивности, и психическое здоровье родителей: рандомизированное контролируемое исследование. БМЖ. 2015; 350:1–14. doi: 10.1136/bmj.h68. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
БМЖ. 2015; 350:1–14. doi: 10.1136/bmj.h68. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
52. Лихштейн К.Л., Джастин Томас С., Вусли Дж.А., Гейер Дж.Д. Сопутствующая бессонница и обструктивное апноэ во сне. Сон Мед. 2013; 14: 824–829.. doi: 10.1016/j.sleep.2013.02.008. [PubMed] [CrossRef] [Google Scholar]
53. Fernandez-Mendoza J., Li Y., Vgontzas A.N., Fang J., Gaines J., Calhoun S.L., Liao D., Bixler E.O. Бессонница связана с гипервозбуждением коры уже в подростковом возрасте. Спать. 2016;39:1029–1036. doi: 10.5665/сон.5746. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
54. Rigney G., Ali N.S., Corkum P.V., Brown C.A., Constantin E., Godbout R., Hanlon-Dearman A., Ipsiroglu O., Рейд Г.Дж., Ши С. и др. Систематический обзор для изучения возможности поведенческого вмешательства во сне при бессоннице у детей с нарушениями развития нервной системы: трансдиагностический подход. Сон Мед. Ред. 2018 г. doi: 10.1016/j.smrv.2018.03.008. [PubMed] [CrossRef] [Академия Google]
55. Ван Ю., Раффелд М.Р., Слопен Н., Хейл Л., Данн Э.К. Невзгоды детства и бессонница в подростковом возрасте. Сон Мед. 2016;21:12–18. doi: 10.1016/j.sleep.2016.01.011. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Ван Ю., Раффелд М.Р., Слопен Н., Хейл Л., Данн Э.К. Невзгоды детства и бессонница в подростковом возрасте. Сон Мед. 2016;21:12–18. doi: 10.1016/j.sleep.2016.01.011. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
56. Meltzer L.J., Mindell J.A. Систематический обзор и метаанализ поведенческих вмешательств при бессоннице у детей. Дж. Педиатр. Психол. 2014; 39: 932–948. doi: 10.1093/jpepsy/jsu041. [PubMed] [CrossRef] [Google Scholar]
57. Стояновский С.Д., Расу Р.С., Балкришнан Р., Нахата М.К. Тенденции в назначении лекарств при нарушениях сна у детей в амбулаторных условиях США. Спать. 2007; 30:1013–1017. дои: 10.1093/сон/30.8.1013. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
58. Pelayo R., Yuen K. Педиатрическая фармакология сна. Ребенок-подросток. психиатр. клин. Н. Ам. 2012;21:861–883. doi: 10.1016/j.chc.2012.08.001. [PubMed] [CrossRef] [Google Scholar]
59. Kanstrup M., Holmström L., Ringström R., Wicksell R.K. Бессонница при хронической боли у детей и ее влияние на депрессию и функциональную инвалидность.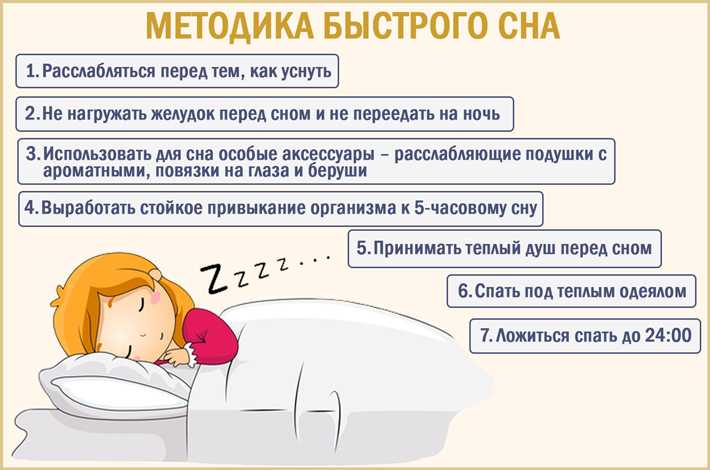 Евро. Дж. Боль. 2014;18:1094–1102. doi: 10.1002/j.1532-2149.2013.00450.x. [PubMed] [CrossRef] [Академия Google]
Евро. Дж. Боль. 2014;18:1094–1102. doi: 10.1002/j.1532-2149.2013.00450.x. [PubMed] [CrossRef] [Академия Google]
60. Чжоу Э. С., Реклитис С. Дж. Бессонница у взрослых, перенесших детский рак: отчет проекта REACH. Поддерживать. Уход за раком. 2014;22:3061–3069. doi: 10.1007/s00520-014-2316-y. [PubMed] [CrossRef] [Google Scholar]
61. Hankins J.S., Verevkina N.I., Smeltzer M.P., Wu S., Aygun B., Clarke D.F. Оценка нарушений сна у детей с серповидно-клеточной анемией. Гемоглобин. 2014; 38: 244–251. doi: 10.3109/03630269.2014.919941. [PubMed] [CrossRef] [Академия Google]
62. Умлауф М.Г., Болланд А.С., Болланд К.А., Томек С., Болланд Дж.М. Влияние возраста, пола, безнадежности и воздействия насилия на симптомы нарушения сна и дневную сонливость среди подростков из бедных районов. Дж. Юноша-подросток. 2015; 44: 518–542. doi: 10.1007/s10964-014-0160-5. [PubMed] [CrossRef] [Google Scholar]
63. Arns M., Conners C.K., Kraemer H.C. Десятилетие исследований соотношения тета/бета ЭЭГ при СДВГ: метаанализ. Дж. Аттен. Беспорядок. 2013; 17: 374–383. doi: 10.1177/1087054712460087. [PubMed] [CrossRef] [Академия Google]
Дж. Аттен. Беспорядок. 2013; 17: 374–383. doi: 10.1177/1087054712460087. [PubMed] [CrossRef] [Академия Google]
64. Корлэтяну А., Пыльченко С., Сирку В., Ботнару В. Предикторы дневной сонливости у пациентов с синдромом обструктивного апноэ сна. Пневмология. 2015;64:21–25. [PubMed] [Google Scholar]
65. Schwengel D.A., Dalesio N.M., Stierer T.L. Обструктивное апноэ сна у детей. Анестезиол. клин. 2014; 32: 237–261. doi: 10.1016/j.anclin.2013.10.012. [PubMed] [CrossRef] [Google Scholar]
66. Барнс М.Е., Гозал Д., Мольфезе Д.Л. Внимание у детей с обструктивным апноэ сна: исследование потенциалов, связанных с событиями. Сон Мед. 2012;13:368–377. doi: 10.1016/j.sleep.2011.06.007. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
67. Венкатешия С.Б., Иоачимеску О.К. Синдром беспокойных ног. крит. Уход клин. 2015; 31: 459–472. doi: 10.1016/j.ccc.2015.03.003. [PubMed] [CrossRef] [Google Scholar]
68. Моргенталер Т., Крамер М., Алесси К., Фридман Л. , Белеке Б., Браун Т., Коулман Дж., Капур В., Ли-Чион Т. ., Оуэнс Дж. и др. Практические параметры психологического и поведенческого лечения бессонницы: обновление. Отчет Американской академии медицины сна. Спать. 2006; 29:1415–1419. [PubMed] [Академия Google]
, Белеке Б., Браун Т., Коулман Дж., Капур В., Ли-Чион Т. ., Оуэнс Дж. и др. Практические параметры психологического и поведенческого лечения бессонницы: обновление. Отчет Американской академии медицины сна. Спать. 2006; 29:1415–1419. [PubMed] [Академия Google]
69. Sateia M.J., Buysse D.J., Krystal A.D., Neubauer D.N., Heald J.L. Руководство по клинической практике фармакологического лечения хронической бессонницы у взрослых: Руководство по клинической практике Американской академии медицины сна. Дж. Клин. Сон Мед. 2017;13:307–349. doi: 10.5664/jcsm.6470. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
70. Williams J., Roth A., Vatthauer K., Mccrae C.S. Когнитивно-поведенческое лечение бессонницы. Грудь. 2013; 143: 554–565. doi: 10.1378/сундук.12-0731. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
71. Митчелл М.Д., Герман П., Перлис М., Умшайд К.А. Сравнительная эффективность когнитивно-поведенческой терапии бессонницы: систематический обзор. БМК Фам. Практика. 2012;13:40. дои: 10.1186/1471-2296-13-40. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
БМК Фам. Практика. 2012;13:40. дои: 10.1186/1471-2296-13-40. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
72. Ma Z.R., Shi L.J., Deng M.H. Эффективность когнитивно-поведенческой терапии у детей и подростков с бессонницей: систематический обзор и метаанализ. Браз. Дж. Мед. биол. Рез. 2018;51:e7070. doi: 10.1590/1414-431×20187070. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
73. Блейк М.Дж., Шибер Л.Б., Юссеф Г.Дж., Ранити М.Б., Аллен Н.Б. Систематический обзор и метаанализ когнитивно-поведенческих вмешательств во сне у подростков. клин. Детская семья. Психол. 2017; 20:227–249. doi: 10.1007/s10567-017-0234-5. [PubMed] [CrossRef] [Google Scholar]
74. Де Брюин Э.Дж., Бегельс С.М., Оорт Ф.Дж., Мейер А.М. Улучшение подростковой психопатологии после лечения бессонницы: результаты рандомизированного контролируемого исследования в течение 1 года. Дж. Детская психология. Психиатрия. 2018;59: 509–522. doi: 10.1111/jcpp.12834. [PubMed] [CrossRef] [Google Scholar]
75. Градисар М., Ричардсон К. КПТ-Я не могу отдыхать, пока сонный подросток не сможет. Спать. 2015; 38:1841–1842. doi: 10.5665/сон.5220. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Градисар М., Ричардсон К. КПТ-Я не могу отдыхать, пока сонный подросток не сможет. Спать. 2015; 38:1841–1842. doi: 10.5665/сон.5220. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
76. Van der Heijden K.B., Smits M.G., Van Someren E.J., Ridderinkhof K.R., Gunning W.B. Влияние мелатонина на сон, поведение и когнитивные функции при СДВГ и хронической бессоннице во сне. Варенье. акад. Ребенок-подросток. Психиатрия. 2007; 46: 233–241. дои: 10.1097/01.чи.0000246055.76167.0д. [PubMed] [CrossRef] [Google Scholar]
77. Wrojanan J., Jacquemont S., Diaz R., Bacalman S., Anders T.F., Hagerman R.J., Goodlin-Jones B.L. Эффективность мелатонина при проблемах со сном у детей с аутизмом, синдромом ломкой Х-хромосомы или аутизмом и синдромом ломкой Х-хромосомы. Дж. Клин. Сон Мед. 2009;5:145–150. [Бесплатная статья PMC] [PubMed] [Google Scholar]
78. Hoebert M., van der Heijden K.B., van Geijlswijk I.M., Smits M.G. Долгосрочное наблюдение за лечением мелатонином детей с СДВГ и хронической бессонницей во сне. Дж. Шишковидная железа. Рез. 2009 г.;47:1–7. doi: 10.1111/j.1600-079X.2009.00681.x. [PubMed] [CrossRef] [Google Scholar]
Дж. Шишковидная железа. Рез. 2009 г.;47:1–7. doi: 10.1111/j.1600-079X.2009.00681.x. [PubMed] [CrossRef] [Google Scholar]
79. Stigler K.A., Posey D.J., McDougle C.J. Ramelteon при бессоннице у двух молодых людей с аутистическим расстройством. Дж. Чайлд Адолеск. Психофармак. 2006; 16: 631–636. doi: 10.1089/cap.2006.16.631. [PubMed] [CrossRef] [Google Scholar]
80. Efron D., Lycett K., Sciberras E. Использование снотворного у детей с СДВГ. Сон Мед. 2014; 15: 472–475. doi: 10.1016/j.sleep.2013.10.018. [PubMed] [CrossRef] [Академия Google]
81. Леви Х.Б. Небензодиазепиновые снотворные и пожилые люди: что мы узнали о золпидеме? Эксперт преп. клин. Фармакол. 2014;7:5–8. doi: 10.1586/17512433.2014.864949. [PubMed] [CrossRef] [Google Scholar]
82. Roehrs T., Roth T. Фармакотерапия бессонницы. Нейротерапия. 2012; 9: 728–738. doi: 10.1007/s13311-012-0148-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
83. Macfarlane J., Morin C.M., Montplaisir J. Гипнотики при бессоннице: опыт применения золпидема. клин. тер. 2014; 36:1676–1701. doi: 10.1016/j.clithera.2014.090,017. [PubMed] [CrossRef] [Google Scholar]
Гипнотики при бессоннице: опыт применения золпидема. клин. тер. 2014; 36:1676–1701. doi: 10.1016/j.clithera.2014.090,017. [PubMed] [CrossRef] [Google Scholar]
84. Chen Y.W., Tseng P.T., Wu C.K., Chen C.C. Залеплон-индуцированный анемический сомнамбулизм с пищевым поведением при однократной дозе. Акта Нейрол. Тайвань. 2014;23:143–145. [PubMed] [Google Scholar]
85. Пеннингтон Дж. Г., Гуина Дж. Эзопиклон-индуцированная парасомния с попыткой самоубийства: клинический случай. иннов. клин. Неврологи. 2016;13:44–48. [Бесплатная статья PMC] [PubMed] [Google Scholar]
86. Stockmann C., Gottschlich M.M., Healy D., Khoury J.C., Mayes T., Sherwin C.M., Spigarelli M.G., Kagan R.J. Взаимосвязь между концентрациями золпидема и параметрами сна у детей с ожогами. Дж. Берн. Уход Рез. 2015; 36: 137–144. дои: 10.1097/BCR.0000000000000164. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
87. Blumer J.L., Findling R.L., Shih W.J., Soubrane C., Reed MD. Контролируемое клиническое исследование золпидема для лечения бессонницы, связанной с дефицитом внимания/ синдром гиперактивности у детей в возрасте от 6 до 17 лет. Педиатрия. 2009; 123: e770–e776. doi: 10.1542/пед.2008-2945. [PubMed] [CrossRef] [Google Scholar]
Педиатрия. 2009; 123: e770–e776. doi: 10.1542/пед.2008-2945. [PubMed] [CrossRef] [Google Scholar]
88. Форд Дж. А., Маккатчеон Дж. Злоупотребление Ambien среди подростков: распространенность и корреляты в национальной выборке. Наркоман. Поведение 2012;37:1389–1394. doi: 10.1016/j.addbeh.2012.06.015. [PubMed] [CrossRef] [Google Scholar]
89. Kawabe K., Horiuchi F., Ochi M., Nishimoto K., Ueno S.I., Oka Y. Suvorexant для лечения бессонницы у подростков. Дж. Чайлд Адолеск. Психофармак. 2017; 27: 792–795. doi: 10.1089/cap.2016.0206. [PubMed] [CrossRef] [Google Scholar]
90. Yeung W.F., Chung K.F., Yung K.P., Ng T.H. Доксепин от бессонницы: систематический обзор рандомизированных плацебо-контролируемых исследований. Сон Мед. Ред. 2015; 19: 75–83. doi: 10.1016/j.smrv.2014.06.001. [PubMed] [CrossRef] [Google Scholar]
91. Ло Х.С., Ян С.М., Ло Х.Г., Ли С.Ю., Тинг Х., Цанг Б.С. Лечебные эффекты габапентина при первичной бессоннице. клин. Нейрофармакол. 2010; 33:84–90. doi: 10.1097/WNF.0b013e3181cda242. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1097/WNF.0b013e3181cda242. [PubMed] [CrossRef] [Google Scholar]
92. Робинсон А.А., Малов Б.А. Габапентин перспективен в лечении рефрактерной бессонницы у детей. Дж. Чайлд Нейрол. 2013; 28:1618–1621. doi: 10.1177/0883073812463069. [PubMed] [CrossRef] [Академия Google]
93. Берш Б., Форги М. Психофармакология для больных подростков. Курс. Психиатрия, 2013; 15:395. doi: 10.1007/s11920-013-0395-y. [PubMed] [CrossRef] [Google Scholar]
94. Оуэнс Дж. А., Розен К. Л., Минделл Дж. А., Киршнер Х. Л. Использование фармакотерапии бессонницы в детской психиатрической практике: национальное исследование. Сон Мед. 2010; 11: 692–700. doi: 10.1016/j.sleep.2009.11.015. [PubMed] [CrossRef] [Google Scholar]
95. Hergenroeder A.C., Benson P.A., Britto M.T., Catallozzi M., D’Angelo L.J., Edman J.C., Emans S.J., Kish E.C., Pasternak R.H., Slap G.B. Подростковая медицина: Тенденции и рекомендации в области кадров. Арка Педиатр. Подросток Мед. 2010; 164:1086–109.0. doi: 10.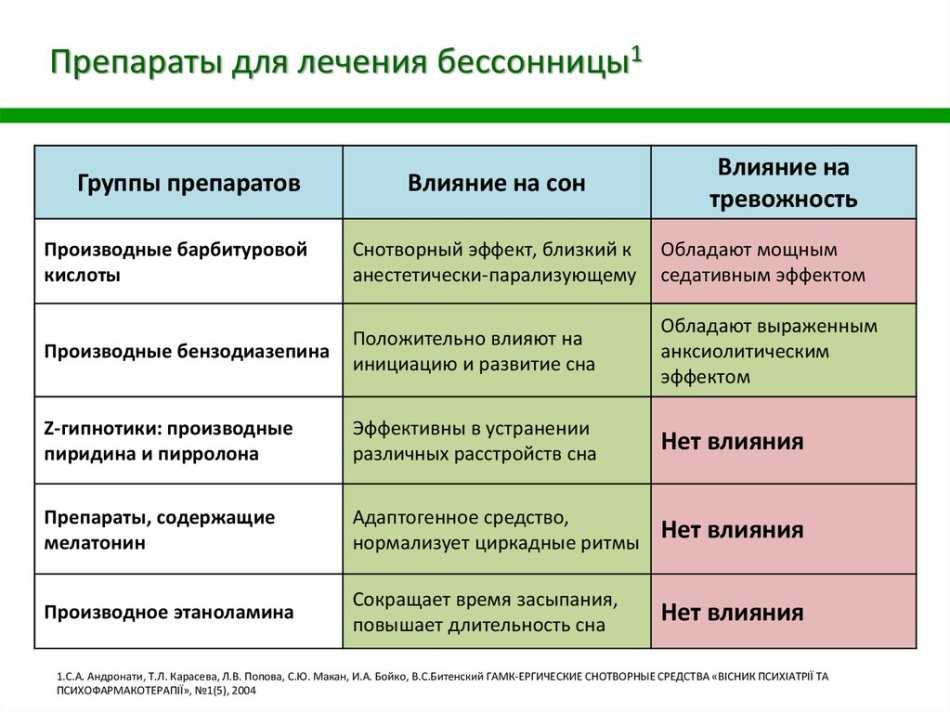 1001/archediatrics.2010.211. [PubMed] [CrossRef] [Google Scholar]
1001/archediatrics.2010.211. [PubMed] [CrossRef] [Google Scholar]
96. The Match, Национальная программа подбора резидентов. Результаты и данные. 2018 Год назначения. [(по состоянию на 2 июля 2018 г.)]; Доступно в Интернете: http://www.nrmp.org/wp-content/uploads/2018/02/Results-and-Data-SMS-2018.pdf
Проблема подростковой бессонницы — MD Monthly
Практически каждый сталкивался с бессонницей. или невозможность заснуть в какой-то момент. Иногда преходящая бессонница длится ночь или две и может быть вызвана такими факторами, как стресс или изменения в привычках сна. Но хроническая бессонница может длиться месяцами или даже годами и оказывать серьезное влияние на повседневную жизнь. Знаете ли вы, что подростки подвержены риску как временной, так и хронической бессонницы? Вот что нужно знать родителям.
Сколько должны спать подростки?
Возможно, вы удивитесь, узнав, как часто подростки выживают, тратя меньше сна, чем им на самом деле нужно. Хотя каждый ребенок индивидуален, и некоторым требуется меньше сна, чем другим, исследователи выявили некоторые общие тенденции. Исследования, проведенные в Соединенных Штатах, показывают, что:
Исследования, проведенные в Соединенных Штатах, показывают, что:
- Подросткам в среднем требуется примерно девять часов сна каждую ночь.
- Среди учащихся средних школ, к которым относятся учащиеся с 6 по 8 классы, около 60% не высыпаются по ночам в школе.
- Среди старшеклассников с 9 по 12 классы более 70% не высыпаются по ночам в школе.
- Потрясающие 2/3 старшеклассников сообщают, что спят семь часов или меньше по ночам в школе.
- Около 17 % подростков соответствуют клиническому определению бессонницы, что означает, что они не могут заснуть или спать по крайней мере две ночи в неделю в течение месяца или дольше.
Что происходит?
Существует множество факторов, способствующих недосыпанию подростков. Важно проконсультироваться с врачом вашего ребенка, чтобы исключить медицинские проблемы, которые могут ограничивать его способность спать. Эксперты определили некоторые основные тенденции, которые являются распространенными причинами лишения сна подростков. Ниже приведены некоторые возможные факторы, которые следует учитывать, помогая подростку высыпаться более качественно.
Ниже приведены некоторые возможные факторы, которые следует учитывать, помогая подростку высыпаться более качественно.
Структура расписания
Школьные расписания расходятся с естественным ритмом тела большинства подростков. Во время и после полового созревания дети естественным образом засыпают позже, чем дети младшего возраста или пожилые люди. Раннее отправление подростков спать обычно не приводит к ожидаемому результату, поскольку они будут лежать без сна до полуночи или позже, несмотря на все усилия, направленные на то, чтобы уснуть. Тем не менее, в большинстве Соединенных Штатов школа редко начинается позже 8 часов утра.
Приблизительно 17 % школьных округов начали получать сообщение, перенеся время начала на 8:30 утра или позже для учащихся средних и старших классов. Эксперты отмечают, что эти эксперименты оказались успешными, что привело к большему количеству сна, меньшему количеству автомобильных аварий и даже лучшему количеству выпускников.
Стресс
Стресс также сильно связан с бессонницей, и большинство подростков находятся под сильным давлением. От экзаменов до домашних заданий и общественной деятельности, средние и старшие школьные годы полны напряжения. Исследования показывают, что 27% подростков сообщают о высоком уровне стресса. Наиболее часто упоминаемым источником подросткового стресса является школа (83%), в то время как 69% подростков испытывают стресс по поводу поступления в колледж или выбора жизненного пути после школы.
От экзаменов до домашних заданий и общественной деятельности, средние и старшие школьные годы полны напряжения. Исследования показывают, что 27% подростков сообщают о высоком уровне стресса. Наиболее часто упоминаемым источником подросткового стресса является школа (83%), в то время как 69% подростков испытывают стресс по поводу поступления в колледж или выбора жизненного пути после школы.
Половое созревание и пол
Половое созревание повергает разум и тело в хаос, и циклы сна не защищены. На самом деле, весь паттерн сон-бодрствование имеет тенденцию реорганизовываться, задерживая естественное начало сна и время пробуждения, а также сокращая продолжительность сна. Это приводит к сонливости в течение дня, а также к нерегулярному режиму сна, когда дети пытаются наверстать упущенное в выходные дни.
Кроме того, скачки роста, связанные с половым созреванием, могут вызывать физический дискомфорт. Эти «болезни роста», как правило, усиливаются перед сном и могут даже заставить подростков просыпаться посреди ночи. Хотя они не опасны, эти боли могут способствовать ухудшению качества сна.
Хотя они не опасны, эти боли могут способствовать ухудшению качества сна.
Похоже, что пол также играет роль в недосыпании подростков. Девочки чаще, чем мальчики, сообщают о короткой продолжительности сна. Частично это может быть связано с половыми дифференцированными биологическими и социальными факторами во время полового созревания. Например, девочки, как правило, имеют более высокий общий уровень стресса и большую реактивность на стресс.
Другие нарушения развития нервной системы
Исследования показывают, что подростки с нарушениями развития нервной системы могут подвергаться повышенному риску проблем со сном. Такие расстройства, как аутизм, синдром дефицита внимания и гиперактивности (СДВГ), синдром Дауна, церебральный паралич и даже фетальный алкогольный синдром, могут усилить беспокойство и затруднить засыпание детей. Они также могут затруднить поддержание сна в течение ночи.
Заметка о COVID
Пандемия COVID-19 нанесла ущерб психическому здоровью граждан по всему миру, и подростки не являются исключением. Согласно опросу Harris Poll, проведенному в июне 2020 года, примерно 70 % подростков сообщают, что кризис негативно сказался на их психическом здоровье. Стресс, тревога и депрессия в сочетании с нарушением школьной структуры и увеличением времени, проводимого перед экраном, могут усугубить типичные проблемы со сном, с которыми сталкиваются подростки. Родители должны уделять детям качественное время вне экрана, а также помогать им выстраивать рутину.
Согласно опросу Harris Poll, проведенному в июне 2020 года, примерно 70 % подростков сообщают, что кризис негативно сказался на их психическом здоровье. Стресс, тревога и депрессия в сочетании с нарушением школьной структуры и увеличением времени, проводимого перед экраном, могут усугубить типичные проблемы со сном, с которыми сталкиваются подростки. Родители должны уделять детям качественное время вне экрана, а также помогать им выстраивать рутину.
Как бессонница влияет на подростков?
Хотя случайный пропуск ночного сна редко имеет серьезные последствия, хроническая бессонница может иметь серьезные последствия как для физического, так и для психического здоровья подростков. Исследователи обнаружили, что с физической точки зрения плохое качество сна и его недостаточность повышают риск диабета, ожирения и даже травм у подростков.
Психологически, даже дети, лишенные сна, которые не соответствуют ни одному клиническому определению проблем психического здоровья, скорее всего, будут страдать от проблем с поведением и снижения успеваемости в школе. Они также подвержены риску беспокойства, симптомов депрессии и чувства безнадежности. Они более склонны к опасному поведению, такому как вождение в нетрезвом виде, непристегнутые ремни безопасности и рискованная сексуальная практика.
Они также подвержены риску беспокойства, симптомов депрессии и чувства безнадежности. Они более склонны к опасному поведению, такому как вождение в нетрезвом виде, непристегнутые ремни безопасности и рискованная сексуальная практика.
Хотя люди всех возрастов могут испытывать негативные когнитивные последствия из-за хронического недостатка сна, подростки подвергаются более высокому риску из-за глубоких изменений в развитии, происходящих в это время. У них могут быть проблемы с изучением и запоминанием новой информации, хорошим выполнением тестов и заданий и контролем своих эмоций в течение дня. Кроме того, они менее мотивированы.
Хотя еще не ясно, реагируют ли подростки таким же образом, дети младшего возраста, лишенные сна, как правило, демонстрируют значительный разрыв в успеваемости по сравнению со своими сверстниками. Потеря всего одного часа сна в сутки может привести к тому, что ребенок будет успевать в школе так же, как полностью отдохнувший ребенок двумя классами ниже.
Исполнительная функция – это способность обрабатывать и систематизировать поступающие данные, концентрировать внимание и отфильтровывать посторонние мысли, чтобы расставлять приоритеты и выполнять каждую задачу упорядоченным образом. Это важный навык для достижения успеха во всех сферах жизни. Управляющее функционирование начинает развиваться в раннем детстве и усложняется в подростковом возрасте. Тем не менее, проблемы со сном могут мешать этому процессу развития, потенциально создавая у детей будущие трудности в их будущем, от их карьеры до их отношений.
Бессонница и психическое здоровье подростков
Влияние бессонницы на психическое здоровье подростков заслуживает более пристального изучения. Следите за своим подростком, особенно если вы знаете, что у него проблемы со сном. Если вы заметили признаки потенциальной проблемы с психическим здоровьем, как можно скорее обратитесь к специалисту, специализирующемуся на подростках.
Отрицательные последствия для психического здоровья, связанные с плохим сном
Хотя вы можете предположить, что незначительное снижение продолжительности сна сопряжено с минимальными рисками, это не всегда так. Даже один час недосыпа может оказать серьезное влияние на детей, а по мере усугубления проблем со сном возрастают и риски. Каждый час недосыпания повышает вероятность чувства грусти или безнадежности на 38%. Это также увеличивает риск злоупотребления психоактивными веществами на 23%, суицидальных мыслей на 42% и попыток самоубийства на 58%.
Даже один час недосыпа может оказать серьезное влияние на детей, а по мере усугубления проблем со сном возрастают и риски. Каждый час недосыпания повышает вероятность чувства грусти или безнадежности на 38%. Это также увеличивает риск злоупотребления психоактивными веществами на 23%, суицидальных мыслей на 42% и попыток самоубийства на 58%.
Даже после того, как исследователи учли демографию, злоупотребление психоактивными веществами, суицидальные мысли и симптомы депрессии в начале, те, кто страдал от проблем со сном в течение года, на 20 % чаще думали о самоубийстве, а также чаще совершали попытка самоубийства.
Конечно, не каждый, кто недосыпает, склонен к суициду. Но в тандеме со всеми изменениями полового созревания и интенсивным давлением, которое испытывают многие подростки, недостатка сна может быть достаточно, чтобы сильно нарушить баланс у подростков.
Бессонница и депрессия: особый случай
Бессонница и депрессия часто связаны сложным образом. Депрессия может повысить вероятность того, что подростки будут бороться с бессонницей, в то время как те, у кого бессонница, подвержены повышенному риску депрессии. Вот что вам нужно знать об этих связанных расстройствах.
Депрессия может повысить вероятность того, что подростки будут бороться с бессонницей, в то время как те, у кого бессонница, подвержены повышенному риску депрессии. Вот что вам нужно знать об этих связанных расстройствах.
Бессонница и депрессия, коморбидность
Коморбидность — это технический термин, обозначающий два или более расстройства, которые возникают одновременно. Депрессия – одна из наиболее распространенных проблем психического здоровья среди подростков, и депрессия и проблемы со сном часто идут рука об руку. Исследования показывают, что среди детей и подростков с диагнозом депрессия более 70% страдают бессонницей или другим расстройством сна, и эти дети, как правило, более тяжело переживают депрессию, чем те, у кого нет проблем со сном. Это указывает на то, что депрессия и бессонница, вероятно, влияют друг на друга, усугубляя обе проблемы.
Риск бессонницы и депрессии
Кроме того, бессонница, по-видимому, является фактором риска развития депрессии. Дети с хроническими проблемами со сном чаще, чем их сверстники, которые спят нормально, сообщают о симптомах тревоги и депрессии. Интересно, что депрессия не является фактором риска бессонницы. Дети, которые сообщают о проблемах со сном, с большей вероятностью разовьют депрессию и даже попытаются покончить жизнь самоубийством в будущем, но у детей с депрессией вероятность развития бессонницы в будущем не выше.
Дети с хроническими проблемами со сном чаще, чем их сверстники, которые спят нормально, сообщают о симптомах тревоги и депрессии. Интересно, что депрессия не является фактором риска бессонницы. Дети, которые сообщают о проблемах со сном, с большей вероятностью разовьют депрессию и даже попытаются покончить жизнь самоубийством в будущем, но у детей с депрессией вероятность развития бессонницы в будущем не выше.
Бессонница мешает лечению депрессии
Когнитивно-поведенческая терапия, или КПТ, является чрезвычайно популярным и высокоэффективным методом лечения многих форм депрессии. Идея заключается в том, что наши мысли создают нашу реальность, а искаженные модели мышления отвечают за наше настроение. Когнитивно-поведенческая терапия фокусируется на изменении как мыслей, так и поведения, заменяя их более здоровыми реакциями на стрессы повседневной жизни.
К сожалению, бессонница может снизить эффективность когнитивно-поведенческой терапии, возможно, из-за влияния нарушений сна на логическое мышление и исполнительную функцию. Дети с хроническими проблемами со сном более склонны к рецидиву депрессии после окончания лечения, чем те, кто спит нормально.
Дети с хроническими проблемами со сном более склонны к рецидиву депрессии после окончания лечения, чем те, кто спит нормально.
Если у вашего подростка диагностировали депрессию, сообщите его терапевту о любых симптомах бессонницы. Специалисты в области психического здоровья привыкли иметь дело с сопутствующими расстройствами и могут корректировать курс лечения для одновременного лечения депрессии и бессонницы. Это может повысить вероятность успешного исхода.
Рискованное поведение
Даже самый логичный и вдумчивый подросток может стать жертвой бессонницы. Дети, которые сообщают, что спят семь часов или меньше в школьные ночи, также чаще сообщают о ношении оружия, употреблении марихуаны или табака, пьянстве, вождении в нетрезвом виде, драках или других потенциально опасных действиях.
Верно и обратное. В школьных округах, которые перешли на более позднее время начала занятий, учащиеся, как правило, спят больше. Они также имеют более высокие показатели зачисления и посещаемости, реже засыпают в классе, проявляют меньше симптомов депрессии и даже реже попадают в автомобильные аварии.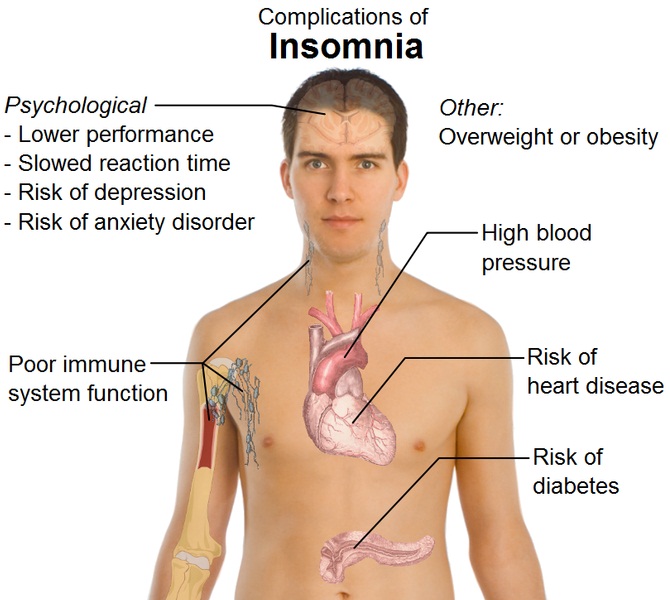 В бодрствующем состоянии подростки склонны мыслить более ясно и принимать более взвешенные и ответственные решения.
В бодрствующем состоянии подростки склонны мыслить более ясно и принимать более взвешенные и ответственные решения.
Что нужно знать родителям
Теперь, когда вы знаете о важной связи между сном и физическим и психическим здоровьем, вам может быть интересно, что вы можете сделать, чтобы помочь. Вот что должен знать каждый родитель о том, как обеспечить качественный сон у подростков.
Родители — ключ к успеху
Даже в подростковом возрасте детям нужна помощь родителей, чтобы лечь спать. Все люди разные, но большинству учащихся средней школы требуется не менее девяти часов сна в сутки, а старшеклассникам — не менее восьми. Установить время сна для старшеклассника может быть сложно, но CDC сообщает, что «подростки, чьи родители устанавливают время сна, с большей вероятностью высыпаются», предполагая, что родители могут влиять на сон своего ребенка, слегка навязывая его.
Даже если строгое время отхода ко сну не предусмотрено, вы можете помочь своему ребенку успокоиться и подготовиться ко сну по вечерам.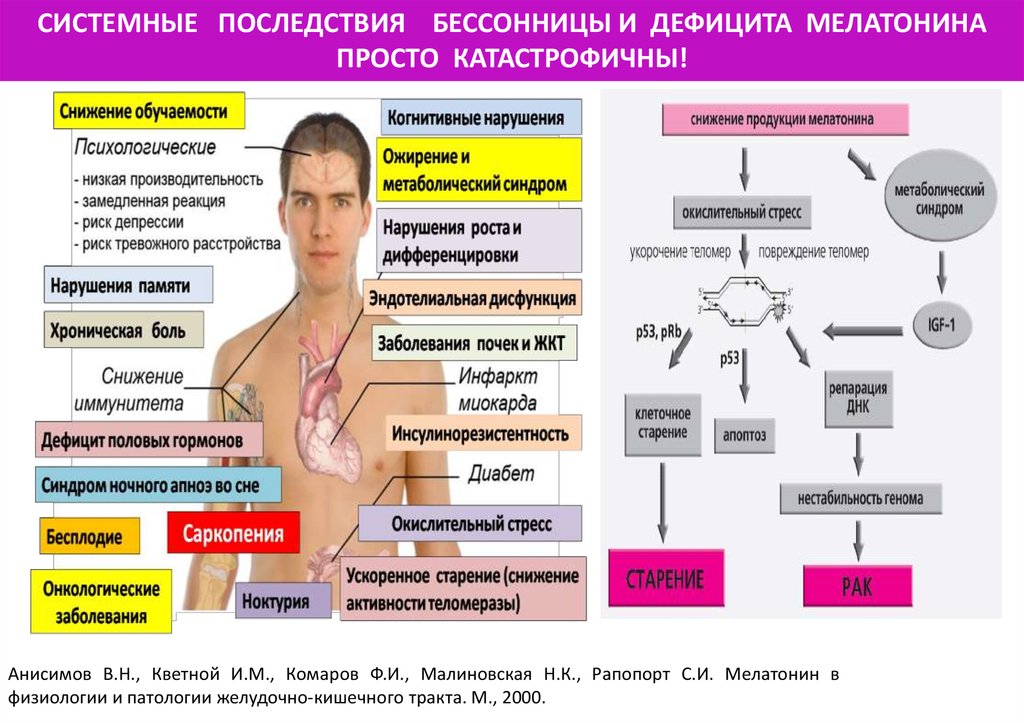 Подайте хороший пример, уменьшив шум и приглушив свет по ходу вечера. Старайтесь избегать ночных ссор из-за домашней работы или работы по дому, а вместо этого создайте непринужденную обстановку.
Подайте хороший пример, уменьшив шум и приглушив свет по ходу вечера. Старайтесь избегать ночных ссор из-за домашней работы или работы по дому, а вместо этого создайте непринужденную обстановку.
Проблемы со сном у детей перерастают в проблемы со сном у подростков и взрослых
Даже если ваш ребенок еще не подросток, никогда не рано начать прививать ему хорошие привычки сна. У многих детей в раннем детстве развиваются хронические проблемы со сном, которые могут сохраняться на протяжении всей жизни. Фактически, проблемы со сном в раннем детстве могут указывать на более рискованное поведение в подростковом возрасте, включая раннее употребление марихуаны, что, в свою очередь, может привести к бессоннице во взрослом возрасте. Точно так же проблемы со сном у подростков связаны с повышенным риском депрессии во взрослом возрасте.
В исследовании есть небольшая загадка о курице и яйце. Есть ли у некоторых людей генетическая предрасположенность к проблемам со сном, депрессии и употреблению психоактивных веществ? Или одно ведет к другому? Ответы еще не ясны, но связь между этими тремя проблемами сильна, и смысл ясен: родители должны вмешиваться как можно раньше, чтобы помочь детям преодолеть проблемы со сном.
Научите детей справляться со стрессом
Стресс-реактивность — это модель реагирования, при которой человек имеет низкий порог восприятия того, что воспринимается как угроза, и сильную стрессовую реакцию на любую воспринимаемую угрозу. Это затрудняет ясное мышление и переключает мозг на самосохранение, а не на эмоции более высокого порядка, такие как сострадание или сочувствие. Стресс-реактивность может развиться после травмирующих событий, но многие дети обнаруживают естественную предрасположенность к ней на раннем этапе.
Исследования показывают, что стрессовая реактивность тесно связана с бессонницей, и некоторые эксперты предлагают проверять на нее детей младшего возраста. Теория состоит в том, что как стресс, так и бессонница становятся более распространенными в подростковом возрасте, поэтому раннее выявление и вмешательство в отношении детей, реагирующих на стресс, может предотвратить проблемы со сном по мере их взросления.
Даже у подростков без реакции на стресс беспокойство непосредственно перед сном может повлиять на качество и количество сна.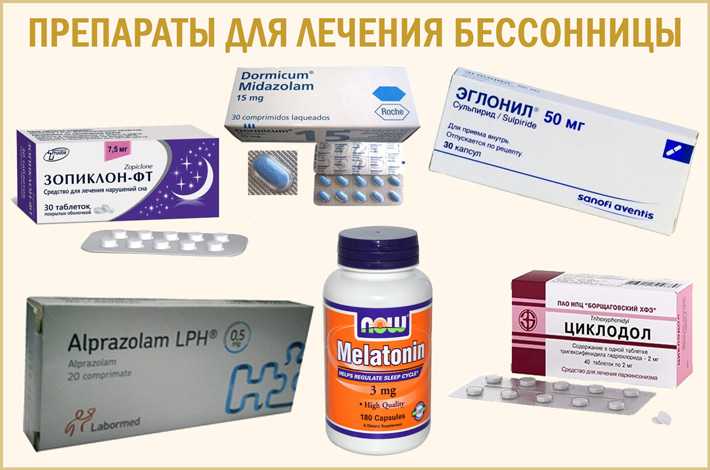 Поэтому имеет смысл помочь вашим детям научиться справляться со стрессом и беспокойством более здоровыми способами. Поработайте с ними, чтобы назвать их чувства и выработать настойчивые, активные ответы. Привлекайте их к участию во внеклассных мероприятиях. Помогите им разбить большие задачи на более мелкие части и научите переформулировать негативные мысли. Рекламируйте время простоя и помогайте им практиковаться в пугающих событиях, таких как выступление с речью.
Поэтому имеет смысл помочь вашим детям научиться справляться со стрессом и беспокойством более здоровыми способами. Поработайте с ними, чтобы назвать их чувства и выработать настойчивые, активные ответы. Привлекайте их к участию во внеклассных мероприятиях. Помогите им разбить большие задачи на более мелкие части и научите переформулировать негативные мысли. Рекламируйте время простоя и помогайте им практиковаться в пугающих событиях, таких как выступление с речью.
Создайте правильную среду для сна
Хотя некоторые люди наделены способностью засыпать где угодно и когда угодно, подавляющее большинство чувствует себя лучше в среде, способствующей сну. Вам не нужно вкладывать кучу денег, просто поработайте со своим подростком, чтобы внести некоторые разумные изменения.
Обучение и моделирование «правильной гигиены сна»
Хорошая гигиена сна – это набор здоровых привычек, способствующих сну. Дети наблюдают за тем, что делают их родители, поэтому обязательно моделируйте такое поведение, а не просто указывайте подростку, что делать. Примеры хорошей гигиены сна включают, но не ограничиваются:
Примеры хорошей гигиены сна включают, но не ограничиваются:
- Регулярно делайте физические упражнения, но не перед сном.
- Соблюдайте здоровую диету, но ограничьте ночные приемы пищи легкими закусками.
- Уменьшение потребления жидкости непосредственно перед сном
- Ложитесь спать и вставайте в одно и то же время каждый день, даже в выходные и праздничные дни.
- Создайте расслабляющую процедуру перед сном, например примите горячий душ или 30 минут чтения для удовольствия.
- Если вы не заснете сразу, встаньте с постели через 20 минут и займитесь чем-нибудь спокойным, пока не почувствуете сонливость.
- Поддерживайте прохладу и темноту в спальне.
Сделайте спальню вашего ребенка комфортным и свободным от стресса пространством
Помогите вашему ребенку создать удобный и расслабляющий оазис в спальне. В Интернете полно простых и недорогих идей для спальни, от успокаивающих красок до диффузоров эфирных масел. Однако одним из самых важных вложений, которое вы можете сделать, является хороший матрас. Исследования показывают, что сон на новом высококачественном матрасе может уменьшить боль в ночное время, уменьшить стресс и улучшить сон. Матрасы доступны в широком спектре типов и уровней жесткости, а удобство очень субъективно, поэтому пусть ваш подросток выберет матрас, который ей подходит.
Однако одним из самых важных вложений, которое вы можете сделать, является хороший матрас. Исследования показывают, что сон на новом высококачественном матрасе может уменьшить боль в ночное время, уменьшить стресс и улучшить сон. Матрасы доступны в широком спектре типов и уровней жесткости, а удобство очень субъективно, поэтому пусть ваш подросток выберет матрас, который ей подходит.
Серьезно отнеситесь к экранному времени
Экранное время – неотъемлемая часть современной жизни. Невероятные 72% подростков используют мобильный телефон перед сном, 64% используют электронные музыкальные устройства, 60% используют ноутбук и 23% играют в видеоигры. А 18% сообщают, что несколько ночей в неделю их будит мобильный телефон.
Крайне важно установить ограничения, поскольку использование экрана в ночное время может затруднить сон по нескольким причинам. Воздействие синего света, излучаемого этими устройствами, может подавлять выработку гормона мелатонина, способствующего сну.