Что может привести пациента к информационной ятрогении: Ятрогенные заболевания: мифы и реалии
Врачебные ошибки: «темная» сторона медицины
Патологоанатом Олег Иноземцев представил обзор самых частых причин летальных ятрогений
Секционный зал. Очередное рядовое вскрытие. Передо мной мужчина средних лет. Клиницисты ставили прижизненный диагноз «Тромбоз мезентериальных сосудов и некроз кишечника». Но ревизия брюшной полости показала наличие геморрагического панкреонекроза. И вот казалось бы «рядовое» вскрытие стало показательным примером ятрогении в хирургической практике. И таких примеров за трудовую деятельность врача-патологоанатома накапливается много.
Наш эксперт:
Олег Иноземцев
врач-патологоанатом, стаж по специальности — 15 лет. По совместительству эндоскопист и лучевой диагност. Место работы — многопрофильная больница.
Когда врачи оказываются бессильны и пациент умирает, начинаю свою работу я — патологоанатом. Вначале за секционным столом, затем — в гистологической лаборатории. Кроме установления точной причины смерти пациента, мне важно выяснить, есть ли расхождение клинического и патологоанатомического диагнозов. Если расхождение есть, каждый раз я испытываю разочарование в несовершенстве медицинской науки, в неграмотности коллег и задумываюсь об их ответственности. Основываясь на собственных наблюдениях, я составил свой личный топ самых распространенных врачебных ошибок, приводящих к смерти пациента, и привел истории-иллюстрации. Пойдем от самого частого к менее частому.
Если расхождение есть, каждый раз я испытываю разочарование в несовершенстве медицинской науки, в неграмотности коллег и задумываюсь об их ответственности. Основываясь на собственных наблюдениях, я составил свой личный топ самых распространенных врачебных ошибок, приводящих к смерти пациента, и привел истории-иллюстрации. Пойдем от самого частого к менее частому.
1. Молниеносные ситуации
Пример из личного опыта: молодой человек 20‑ти лет заболел ОРВИ, которая началась с озноба, повышения температуры тела, кашля, насморка. Было начато симптоматическое лечение. Но через четыре дня состояние больного резко ухудшилось, диагноз — «пневмония». Заболевание протекало стремительно, и через сутки больной экзитировал. Патологоанатомическое вскрытие подтвердило наличие воспаления лёгких. Почему такое заболевание, как банальная пневмония, которая чаще всего заканчивается благополучно, привела к страшному финалу?! Причина ятрогении кроется в поздней диагностике заболевания и молниеносном его течении.
Впервые понятие «ятрогения» предложил немецкий психиатр Освальд Бумке в 1925 году. Данным термином он предложил обозначать психогенные заболевания, возникающие вследствие неосторожного врачебного высказывания (с греческого языка: iatros — врач, genes — порождающий, т. е. «болезнь, порожденная врачом»). Согласно МКБ-10 под ятрогенией понимают любые неблагоприятные или нежелательные последствия медицинских процедур (профилактических, диагностических и лечебных вмешательств). Сюда же надо отнести осложнения лечебных процедур, которые стали следствием действий медицинского работника, независимо от того, ошибочными или правильными они были.
На заметку: Одна только возможность молниеносного течения заболеваний заставляет начинать лечение как можно раньше и соответствующими дозами эффективных препаратов.
2. Инвазивные методики
Больная с подозрением на язвенную болезнь желудка и двенадцатиперстной кишки была направлена на фиброгастродуоденоскопию. Во время процедуры произошла перфорация задней стенки глотки. Дефект сразу не обнаружили, развилась флегмона шеи с глубокой интоксикацией, пациентка скончалась. Еще один пример: у больного дивертикулез нисходящей и сигмовидной кишки. Назначена колоноскопия. При ее проведении произошел разрыв толстого кишечника в области ректосигмоидного угла с обильным кровотечением, и смерть больного от кровопотери.
Во время процедуры произошла перфорация задней стенки глотки. Дефект сразу не обнаружили, развилась флегмона шеи с глубокой интоксикацией, пациентка скончалась. Еще один пример: у больного дивертикулез нисходящей и сигмовидной кишки. Назначена колоноскопия. При ее проведении произошел разрыв толстого кишечника в области ректосигмоидного угла с обильным кровотечением, и смерть больного от кровопотери.
На заметку: Направлять пациентов на инвазивные методы диагностики стоит только по строгим показаниям, а проведение эндоскопических вмешательств и лечебных процедур должно осуществляться с предельной осторожностью под контролем видеоэндоскопической техники.
3. Болезни от «лекарства»
Мужчина 55 лет длительное время страдает обменным артритом. Заболел остро после приёма комбинированного НПВП. Сразу же появилась сыпь на кожных покровах, изменения в анализах крови (повышение СОЭ и лейкоцитоз). Позже появилась тяжелая одышка, боли в груди, поясничной области. Лечение не давало положительных результатов. Состояние прогрессивно ухудшалось, и вскоре больной скончался. На аутопсии макроскопических изменений практически не обнаружено. Однако, гистологическое исследование внутренних органов выявило серозно-продуктивное воспаление с преобладанием лимфоцитарных и макрофагальных инфильтратов, пролиферативно — мембранозный гломерулонефрит, эндокардит, межуточную пневмонию и гепатит.
Лечение не давало положительных результатов. Состояние прогрессивно ухудшалось, и вскоре больной скончался. На аутопсии макроскопических изменений практически не обнаружено. Однако, гистологическое исследование внутренних органов выявило серозно-продуктивное воспаление с преобладанием лимфоцитарных и макрофагальных инфильтратов, пролиферативно — мембранозный гломерулонефрит, эндокардит, межуточную пневмонию и гепатит.
Непереносимость или сверхчувствительность к определенным лекарственным препаратам и процедурам (радиотерапия, рентгенотерапия, наркоз) встречается часто. Непереносимость лекарственных препаратов достигает 10—20%, и 0,5—5% больным требуется лечение от лекарственных осложнений. Своевременная отмена препаратов позволяет избежать непредвиденных грозных осложнений, например, анафилактического шока или острого гемолиза. Но если доктор не связывает тяжесть состояния больного с применением препарата и не отменит его, то не исключен смертельный исход.
На заметку: При назначении любого лекарственного препарата нужно помнить, что может развиться нежелательная реакция. Из личного опыта вспоминаются серьезные изъязвления слизистой оболочки желудка и кровотечение со смертельным исходом при приеме НПВС. Ульцерогенным свойством также обладают цитостатики, глюкокортикоиды, тетрациклин, кофеин, резерпин и т. д.
Из личного опыта вспоминаются серьезные изъязвления слизистой оболочки желудка и кровотечение со смертельным исходом при приеме НПВС. Ульцерогенным свойством также обладают цитостатики, глюкокортикоиды, тетрациклин, кофеин, резерпин и т. д.
Остерегаться аллергических реакций особенно следует при приёме антибиотиков, сульфаниламидных препаратов, ненаркотических анальгетиков, местных анестетиков, противоэпилептических средств, препаратов йода, мышьяка, ртути. Последствия при этом не зависят от дозы: даже одна таблетка может привести к тяжелым осложнениям.
4. «Маскировка»
Бывают случаи, которые требуют разграничения понятия врачебная ошибка и врачебный проступок. Приведу пример. Поступает больной с жалобами на боль в животе, тошноту, рвоту. Лечащий врач, а позже и консилиум, заключил: у больного обострение хронического холецистопанкреатита. Было назначено соответствующее лечение, но оно не дало положительных результатов. Состояние больного ухудшалось, и вскоре он скончался. При проведении патологоанатомического вскрытия был обнаружен острый инфаркт миокарда. Очевидно, имела место абдоминальная форма инфаркта без типичных загрудинных болей. Как поступить в данном случае: привлечь врача к уголовной ответственности? Врачебный проступок или врачебная ошибка? В этом случае речь, конечно же, о врачебной ошибке, так как заболевание имело атипичное течение.
При проведении патологоанатомического вскрытия был обнаружен острый инфаркт миокарда. Очевидно, имела место абдоминальная форма инфаркта без типичных загрудинных болей. Как поступить в данном случае: привлечь врача к уголовной ответственности? Врачебный проступок или врачебная ошибка? В этом случае речь, конечно же, о врачебной ошибке, так как заболевание имело атипичное течение.
На заметку: Клиницисты всегда должны помнить о том, что многие заболевания имеют похожие симптомы и «маскируются», приводя врача в заблуждение. Поэтому никогда не забываем о дифференциальной диагностике: сопоставив несколько заболеваний с похожими симптомами, выйдем на верный диагноз.
5. Атипичная история
В хирургии порой бывает так, что правильно проведенное оперативное вмешательство приводит к летальному исходу. Пример? Он был описан в 1983 году в книге Натана Владимировича Эльштейна «Диалог о медицине». У больной удалили миндалины. Операция простая, проводится часто и обычно не имеет последствий. Но у этой пациентки открылось кровотечение из операционной раны. Дело в том, что у больной имелось атипичное расположение кровеносного сосуда, и этот сосуд был поврежден во время вмешательства. К счастью, кровотечение было вовремя остановлено. Но как мог хирург предусмотреть наличие этой аномалии?! Это типичный случай хирургической ятрогении, которую сложно предугадать. И очень тяжело бывает в таком случае объяснить родственникам больной, почему и как простая операция могла привести к трагическому исходу.
Но у этой пациентки открылось кровотечение из операционной раны. Дело в том, что у больной имелось атипичное расположение кровеносного сосуда, и этот сосуд был поврежден во время вмешательства. К счастью, кровотечение было вовремя остановлено. Но как мог хирург предусмотреть наличие этой аномалии?! Это типичный случай хирургической ятрогении, которую сложно предугадать. И очень тяжело бывает в таком случае объяснить родственникам больной, почему и как простая операция могла привести к трагическому исходу.
На заметку: Хирургам не стоит забывать, что человеческий организм не идеален, органы и сосуды могут иметь атипичное расположение. Заподозрить и быть готовым к «неожиданностям» иногда можно по внешним аномалиям (стигмам). Например, при каком‑либо хирургическом вмешательстве у больного с синдромом Морфана с явными внешними стигмами возможен разрыв расслаивающей аневризмы аорты, встречающейся при данном синдроме. При любых сомнениях лучше подстраховаться, сделав дополнительные исследования (ангиографию, УЗИ и т. д.).
д.).
6. Страшная вещь — статистика
Больная 35 лет поступила в гематологическое отделение больницы с увеличенными лимфатическими узлами в нескольких областях тела, увеличением печени и селезенки. Также присутствовали кашель, одышка. В ОАК выявили анемию, а при рентгенологическом исследовании в ткани легкого обнаружили участок затемнения 4×5 сантиметров и геморрагический выпот (пунктат) в плевральных полостях. Был взят мазок из увеличенных лимфатических узлов, в котором обнаружили клетки Березовского — Штернберга и ретикулярные клетки. На основании этих данных поставили диагноз: лимфогранулематоз. Назначено лечение. Вскоре больная умерла. При патологоанатомическом вскрытии обнаружен рак бронха с метастазами в лимфатические узлы и печень. Клинический и патологоанатомический диагноз не совпали из‑за неверной диагностики и лечения.
Этот курьезный случай ятрогении «от слова», закончившийся смертью пациентки, произошел в моей практике. У женщины была хроническая ишемическая болезнь сердца.
Её это, естественно, беспокоило как физически, так и психологически. И чтобы как‑то успокоить свою пациентку, лечащий врач «подбодрил» больную, сказав ей, что все будет хорошо, и что она раньше него самого не умрет. Роковая случайность привела к тому, что лечащий доктор умер на следующий день от внутримозгового кровоизлияния. А пациентка, узнав о его смерти, скончалась через несколько дней от инфаркта миокарда.
Что послужило ошибкой в диагностике? Врачам известно, что рак легкого у молодых женщин встречается редко, примерно в 5–6 раз реже, чем у мужчин. Этот факт «отсеял» гипотезу о раке легкого. Затем резкое и распространенное увеличение лимфатических узлов вызвало подозрение на лимфогранулематоз. Также клиницисты неверно истолковали геморрагический характер выпота, который говорил о раке легкого, и неправильно интерпретировали данные цитологического исследования из лимфоузлов. Необходимо было взять биопсию из лимфоузла на гистологическую диагностику, что не было проведено.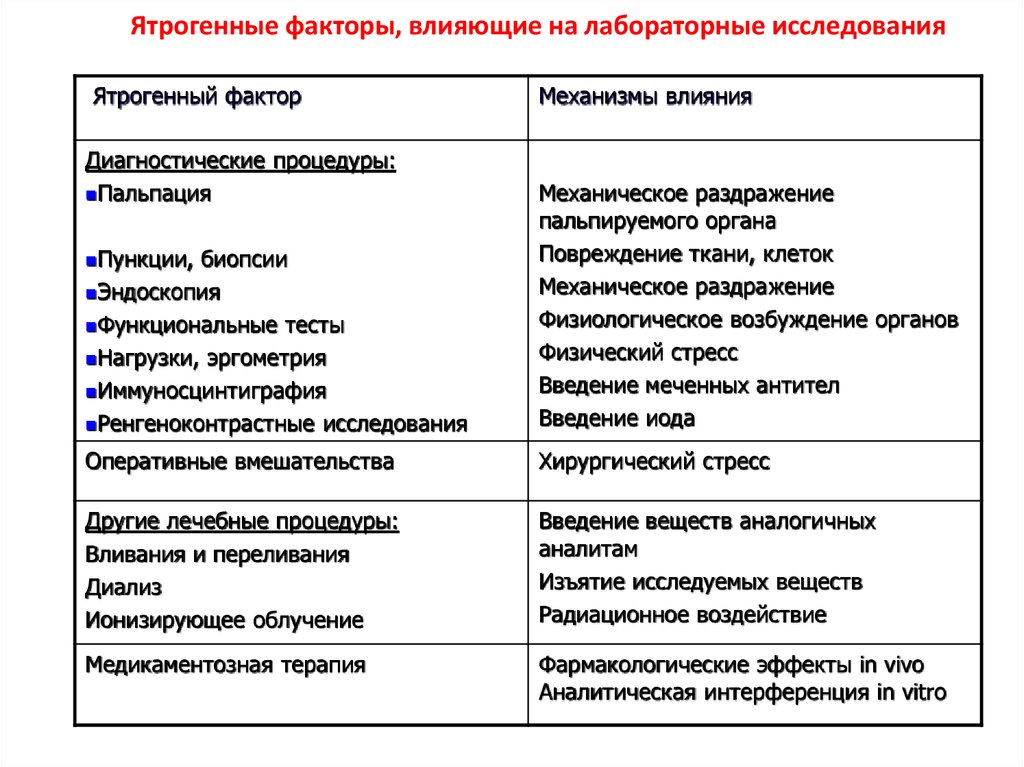 В данном случае верный диагноз вряд ли бы смог способствовать выздоровлению, но факт ятрогении присутствует.
В данном случае верный диагноз вряд ли бы смог способствовать выздоровлению, но факт ятрогении присутствует.
На заметку: преподаватель по пропедевтике говорил нам, студентам-медикам: «Если вы будете думать о статистике, то никогда не поставите правильный диагноз». Он был чертовски прав. Кроме того, если при определенном состоянии разработан стандарт диагностики — следуйте ему.
Ради общего дела
Дело патологоанатомов — не уличение лечащего врача в допущенных ошибках, не моральное его поражение (иногда и материальное), но помощь врачу на допущенных ошибках учиться. Каждый раз, проводя разбор, а также приглашая врачей на аутопсии, я надеюсь, что эти нелегкие «учебные» мероприятия отсрочат следующий случай ятрогении с летальным исходом.
Телемедицина и смерть на марафонах: правовые проблемы здравоохранения глазами юристов и врачей
По данным Всемирной организации здравоохранения, по оказанию медицинской помощи и состоянию здоровья граждан Россия занимает лишь 95 место в рейтинге стран, рядом –Кабо-Верде и Вануату. Выше оказались, например, Чили, Турция, Иран, Белоруссия и Украина. Первую строчку заняла Испания.
Выше оказались, например, Чили, Турция, Иран, Белоруссия и Украина. Первую строчку заняла Испания.
«Успех Испании связан с первичным звеном, с семейными врачами, медсестрами, которые оказывают профилактические услуги детям, женщинам, пациентам пожилого возраста. Это главное звено, главный удар борьбы за уровень жизни, соответствующий развитым странам», – уверен доктор медицинских наук, профессор, заведующий кафедрой организации здравоохранения и медицинского права СПбГУ Игорь Акулин.
Отдельно специалист выделил момент ответственности пациента за свое здоровье. Статья 27 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», где прописано, что граждане обязаны заботиться о здоровье, проходить медицинское обследование и соблюдать режим лечения, по меткому выражению Игоря Акулина, пока «пустая». В законе не прописано, какие санкции и ответственность несет гражданин за несоблюдение положений статьи.
«Была идея в свое время возвращать деньги по ОМС тем, кто не болеет. Конечно, это романтическая инициатива, но интересный момент. ВОЗ предлагает другой вариант – разделить профилактические и медицинские услуги. Медицина должна быть сильнее, сделать это можно только через врача общей практики, через так называемого адвоката здоровья. Думаю, что через него можно восстановить доверие к врачу, создать систему, которая могла бы сделать эту профессию престижной, уважаемой, и достичь определенного спокойствия в обществе», – уверен Игорь Акулин.
Конечно, это романтическая инициатива, но интересный момент. ВОЗ предлагает другой вариант – разделить профилактические и медицинские услуги. Медицина должна быть сильнее, сделать это можно только через врача общей практики, через так называемого адвоката здоровья. Думаю, что через него можно восстановить доверие к врачу, создать систему, которая могла бы сделать эту профессию престижной, уважаемой, и достичь определенного спокойствия в обществе», – уверен Игорь Акулин.
Медицина не стоит на месте, и не всегда право успевает за ее развитием. Появление в правом поле телемедицины дало новые возможности для регионов и жителей удаленных населенных пунктов, где неразвита инфраструктура. Однако специалисты с тревогой отмечают, что на сайтах уже появились объявления о наборе врачей на телемедицинские услуги – тренд цифровизации этой области. Доктор медицинских наук, профессор Игорь Акулин считает, что процесс идет слишком быстро, а между тем этот вид помощи может породить врачебные ошибки. «Важный момент обсуждения – ясно, что пациент нуждается, но в какой именно консультации? В организационной или непосредственно медицинской?», – отмечает специалист. Однако заместитель председателя Уставного суда Санкт-Петербурга, доктор медицинских наук Игорь Тимофеев считает, что законодатель в статье 36.2 Федерального закона «Об основах охраны здоровья граждан в РФ» на самом деле установил достаточно жесткие рамки, и необходимо только следить за их соблюдением.
«Важный момент обсуждения – ясно, что пациент нуждается, но в какой именно консультации? В организационной или непосредственно медицинской?», – отмечает специалист. Однако заместитель председателя Уставного суда Санкт-Петербурга, доктор медицинских наук Игорь Тимофеев считает, что законодатель в статье 36.2 Федерального закона «Об основах охраны здоровья граждан в РФ» на самом деле установил достаточно жесткие рамки, и необходимо только следить за их соблюдением.
«Сначала мы должны посмотреть очно пациента, а потом уже давать какие-то консультации. В пятом пункте [статьи] законодатель закладывает и иные права пациентов – соблюдение персональных данных, и в том числе неприкосновенность соблюдения врачебной тайны. Еще одно жесткое ограничение законодателя в том, что пациент должен быть обязательно зарегистрирован в единой системе идентификации и аутентификации», – объясняет Игорь Тимофеев.
Наравне с наступлением технологий существует и вечная проблема недостаточности защиты медперсонала. Решать ее, по мнению Игоря Акулина, мог бы специальный закон, который регулировал бы деятельность общественных национальных медицинских ассоциаций. Именно поэтому, по словам специалиста, в России не появилось сильных союзов как в США, в Германии и других странах Европы.
Решать ее, по мнению Игоря Акулина, мог бы специальный закон, который регулировал бы деятельность общественных национальных медицинских ассоциаций. Именно поэтому, по словам специалиста, в России не появилось сильных союзов как в США, в Германии и других странах Европы.
«Если бы был такой закон, было бы проще работать, тогда бы существовало обязательное членство и ответственность ассоциации перед врачами. Заключение Конституционного Суда предполагает подобную законодательную инициативу. Врач трудится постоянно, обладает персональной властью – ни одна профессия не отличается такой особенностью и независимостью в принятии своих решений. Это очень важный момент. А информированное согласие не спасет во многих случаях», – отмечает Игорь Акулин.
Кандидат юридических наук, заведующий кафедрой конституционного права, декан юридического факультета СПбГУ Сергей Белов считает, что в ряду неотложных задач права в медицине стоит и регламентирование, и контроль допуска людей для участия в массовых спортивных соревнованиях.
«В России происходит огромное количество массовых физкультурных и спортивных мероприятий. Большинство участников, которые бегут марафон, – это те, кто не имеют спортивной подготовки. И в отношении них возникают сложности обеспечения медицинского контроля и допуска к участию в подобных событиях. Эффект физкультуры и спорта дает чрезвычайно много плюсов, и физическая активность – то, что совершено необходимо для поддержания здоровья. Но, с другой стороны, мы видим, что без неприятных и прискорбных случаев дело тоже не обходится. 2019 год в этом плане стал особенно трагическим, потому что на трех самых крупных марафонах – Московском, Петербургском и Казанском – зафиксированы смертельные случаи, когда непосредственно в процессе или сразу после марафона кто-то из участников в результате сердечного приступа умирал. В связи с этим возникает вопрос медицинского контроля», – поясняет актуальность проблемы Сергей Белов.
В действующем законодательстве о здравоохранении, по словам Сергея Белова, почти не говорится о вопросах медицинского обеспечения занятий физкультурой и спортом. Есть упоминание в Федеральном законе 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» о помощи спортсменам, реабилитации и восстановлении после нагрузок и травм, но основное регулирования прописано в Федеральном законе 329-ФЗ «О физической культуре и спорте в Российской Федерации». Однако эксперт отмечает, что там прописывается в основном медпомощь для тех, кто занимается спортом постоянно, а на спортсменов-любителей почти не распространяется. Более того, именно медицинский контроль в этих законах вообще отходит на второй план.
Есть упоминание в Федеральном законе 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» о помощи спортсменам, реабилитации и восстановлении после нагрузок и травм, но основное регулирования прописано в Федеральном законе 329-ФЗ «О физической культуре и спорте в Российской Федерации». Однако эксперт отмечает, что там прописывается в основном медпомощь для тех, кто занимается спортом постоянно, а на спортсменов-любителей почти не распространяется. Более того, именно медицинский контроль в этих законах вообще отходит на второй план.
«Организация контроля становится одной из наиболее актуальных задач всей системы здравоохранения. Как он должен осуществляться, как он должен юридически и организационно обеспечиваться – вопрос, который не имеет прямого ответа в действующем законодательстве. Допуск на спортивное мероприятие не регулирован. Все сводится к необходимости принести справку. Но она выдается в результате очень беглого осмотра врачом, при котором невозможно выявить особенности организма и состояния человека, способные причинить неприятные последствия вплоть до летального исхода в результате значительной физической нагрузки», – комментирует Сергей Белов.
Допуск на спортивные события поднимает еще один вопрос – как распределена степень ответственности между участником, организатором и врачом, отмечает специалист. Более того в это уравнение входит и государство: правовые принципы законодательства в сфере здравоохранения не предполагают возможности оставить все на усмотрение самого участника. Зарубежная практика транслирует свой опыт – обязательное информированное согласие плюс страховка. Однако, как отмечает Сергей Белов, сегодня это приводит к тому, что организаторы ставят максимальные условия – справка, страховка, информированное согласие, но и это не панацея.
«Во многих ситуациях от правоохранительных органов требуют найти виновных, которые так или иначе способствовали допуску человека на участие в мероприятии. И вопрос в том, в каких пределах несут ответственность организаторы и врач, который в результате осмотра не увидел особенности и состояние организма, приведшие к несчастному случаю. Этот вопрос не урегулирован у нас никак. В судебной практике пока, к счастью или нет, таких случаев не очень много. О выработанном общем подходе говорить рано, однако очевидно, что в ближайшее время его сформулировать необходимо», – считает декан юридического факультета СПбГУ.
В судебной практике пока, к счастью или нет, таких случаев не очень много. О выработанном общем подходе говорить рано, однако очевидно, что в ближайшее время его сформулировать необходимо», – считает декан юридического факультета СПбГУ.
Раскол по теме декриминализации медицинских работников – стал одной из главных тем конференции. Статистика Следственного комитета, приведенная Игорем Акулиным, показывает, что в 2017 году поступило более 6 тысяч обращений, возбуждено было более 1700 дел, год спустя уже более двух тысяч – рост на 24%.
«Количество жалоб увеличилось с 2012 года в три раза. Основная статья – 109 УК РФ «Причинение вреда здоровью по неосторожности». Неверный диагноз – ⅔ ошибок врачей приходится на это, а главная причина конфликтов, которые возникают и доводятся до жалоб в правоохранительные органы, – неумение общаться в формате «врач-пациент». Исследование Мартина Макари и Майкла Дэниела взорвало мировое пространство: в ходе их исследования на третье место по общей смертности после сердечно-сосудистых заболеваний и онкологии вышли врачебные ошибки. Если грубо, то около 9% общей смертности занимает непреднамеренное причинение вреда, связанного со смертью», – подчеркивает Игорь Акулин.
Если грубо, то около 9% общей смертности занимает непреднамеренное причинение вреда, связанного со смертью», – подчеркивает Игорь Акулин.
Специалист уверен, что скрывать статистику нельзя, необходимо разбираться и изучать проблему. По мнению Игоря Акулина, ситуацию может изменить только комплекс мер: обязательная процедура досудебного урегулирования, ограничение суммы компенсации морального вреда в связи с врачебными делами, обязанность врачей РФ в силу закона (пока его нет) вступать в ассоциацию, обязательное страхование медработников, создание резервного фонда, который позволит компенсировать вред.
«На самом деле напряжение нарастает с обеих сторон, потому что увеличивается количество обращений граждан, которые почувствовали, что хотя бы используя ресурс правоохранительных органов можно добиться компенсации причиненного вреда. А с другой стороны, гораздо сильнее нарастает недовольство медицинского сообщества. И любое движение, даже связанное с разъяснением со стороны Следственного комитета, судебных органов, воспринимается в штыки медицинским сообществом. Это очень неприятная тенденция, поэтому какие-то меры должны быть приняты», – отмечает юрист, доцент кафедры уголовного права Северо-Западного филиала Российского государственного университета правосудия Елена Топильская.
Это очень неприятная тенденция, поэтому какие-то меры должны быть приняты», – отмечает юрист, доцент кафедры уголовного права Северо-Западного филиала Российского государственного университета правосудия Елена Топильская.
Специалисты считают, что сообщество медиков недовольно применением статьи 238 УК РФ об оказании услуг, не отвечающих требованиям безопасности. Сама Елена Топильская уверена, что закон в смысле ятрогенных преступлений нуждается в реформировании, особенно в связи с возрастанием обращений: юридические инструменты, которые есть в арсенале правоприменителей, должны быть усовершенствованы.
«Врач не стоит у истоков патологического процесса. Вариантов развития события может быть только два: либо врач вмешивается в развитие событий, которое началось с заболевания или травмы – это действие может привести к нежелательным последствиям – либо врач не вмешивается, не препятствуя естественному неблагоприятному течению болезни и осложнениям. Количество составов преступлений, которые вменяются медицинским работникам, расширяется с каждым законом. Практика видимо интуитивно ищет выход из ситуации», – отмечает специалист.
Практика видимо интуитивно ищет выход из ситуации», – отмечает специалист.
Очередная коллизия возникает и в случаях, когда пациент оказался на столе у хирурга в результате преступных действий другого лица. Елена Топильская приводит пример: после ножевого ранения человек поступает в распоряжение врача, тот ненадлежащим образом оказывает медпомощь – пациент умирает. Если в отношении врача возбуждается дело о причинении смерти (нередкий случай в судебной практике), то возникает парадоксальная ситуация, когда одна и та же смерть вменяется двум разным людям, не связанным друг с другом. Один оказывается виновен в умышленном, а другой в неосторожном причинении смерти – одной и той же.
Шире на проблему ненадлежащего оказания медицинской помощи и декриминализации врачей смотрит Игорь Акулин. Заведующий кафедрой организации здравоохранения и медицинского права СПбГУ считает, что спрос с врачей может быть в том случае, когда им обеспечат все условия труда, а это уже обязанность конкретного учреждения: управления здравоохранения и Минздрава. Однако специалист отмечает, что еще предстоит заново рассмотреть стандарты и порядок оказания медпомощи, который прописан в документах, рекомендациях, приказах, инструкциях, и разобраться – что обязательно, и что – нет.
Однако специалист отмечает, что еще предстоит заново рассмотреть стандарты и порядок оказания медпомощи, который прописан в документах, рекомендациях, приказах, инструкциях, и разобраться – что обязательно, и что – нет.
Ятрогенные расстройства: скрытый риск медицинского лечения
Медикаментозное лечение предназначено для облегчения страданий, купирования симптомов и улучшения здоровья пациентов. Однако медицинские вмешательства сопряжены с неотъемлемыми рисками, включая риск ятрогенных нарушений. Ятрогенные расстройства — это проблемы со здоровьем, вызванные медицинским лечением или процедурами. Эти расстройства могут быть серьезными и даже опасными для жизни, и ежегодно от них страдают миллионы людей во всем мире. В этой статье мы рассмотрим природу ятрогенных расстройств, их распространенность и стратегии их предотвращения.
Что такое ятрогенные расстройства?
Термин «ятрогенный» происходит от греческого слова «iatros», что означает «врач», и «genes», что означает «происхождение». Ятрогенные расстройства — это состояния, вызванные медицинским лечением или процедурами. Они могут возникнуть в результате ошибки, допущенной при диагностике, операции или назначении лекарств. Ятрогенные расстройства также могут быть результатом инфекций, приобретенных в медицинских учреждениях, или ненадлежащего использования медицинского оборудования.
Ятрогенные расстройства — это состояния, вызванные медицинским лечением или процедурами. Они могут возникнуть в результате ошибки, допущенной при диагностике, операции или назначении лекарств. Ятрогенные расстройства также могут быть результатом инфекций, приобретенных в медицинских учреждениях, или ненадлежащего использования медицинского оборудования.
Ятрогенные расстройства обозначаются различными названиями, включая болезни медицинской практики, болезни, вызванные врачами, болезни, вызванные лекарствами, болезни, вызванные лекарствами, неблагоприятные последствия медикаментозной терапии, медицинские травмы, которых можно было бы избежать, и несчастный случай с лекарствами.
Распространенность ятрогенных расстройств
По данным Всемирной организации здравоохранения (ВОЗ), ятрогенные расстройства являются причиной значительной части вреда, связанного со здравоохранением. В США около 250 000 смертей в год вызваны ятрогенными расстройствами. Кроме того, исследование, опубликованное в Journal of Patient Safety, оценивает, что медицинские ошибки, в том числе ятрогенные расстройства, являются причиной до 440 000 смертей в год в больницах.
Типы ятрогенных расстройств
Ятрогенные расстройства могут принимать различные формы, включая ошибки при лечении, хирургические ошибки, диагностические ошибки и инфекции. Медикаментозные ошибки являются наиболее распространенным типом ятрогенных расстройств, при этом побочные реакции на лекарства возникают у 10% госпитализированных пациентов. Хирургические ошибки, такие как хирургическое вмешательство в неправильном месте или оставление хирургического оборудования внутри пациента, также являются серьезной причиной ятрогенных нарушений.
Диагностические ошибки — еще один тип ятрогенных нарушений, которые могут иметь серьезные последствия. Пропущенный или неверный диагноз может задержать необходимое лечение или привести к неадекватному лечению, что приведет к осложнениям или ухудшению состояния. Инфекции, связанные с оказанием медицинской помощи, например, приобретенные в больницах или домах престарелых, также являются распространенным типом ятрогенных расстройств.
Профилактика ятрогенных расстройств
Профилактика ятрогенных расстройств требует комплексного подхода, в котором участвуют пациенты, поставщики медицинских услуг и политики. Пациенты могут снизить риск ятрогенных расстройств, проявляя инициативу в своем уходе, задавая вопросы и сообщая о любых побочных реакциях или симптомах своему лечащему врачу.
Медицинские работники также могут играть решающую роль в предотвращении ятрогенных заболеваний, придерживаясь установленных руководств и протоколов, улучшая общение и участвуя в постоянном обучении и обучении. Медицинские учреждения могут принимать меры по профилактике инфекций, такие как гигиена рук и очистка окружающей среды, чтобы снизить риск инфекций, связанных с оказанием медицинской помощи.
Лица, ответственные за разработку политики, также могут играть роль в предотвращении ятрогенных заболеваний, разрабатывая политику и правила, способствующие безопасности пациентов, улучшению качества и подотчетности. Такие политики могут включать системы отчетности о нежелательных явлениях, стандарты аккредитации медицинских учреждений и обязательные требования к обучению и образованию для поставщиков медицинских услуг.
Такие политики могут включать системы отчетности о нежелательных явлениях, стандарты аккредитации медицинских учреждений и обязательные требования к обучению и образованию для поставщиков медицинских услуг.
Лечение ятрогенных нарушений
Лечение ятрогенных нарушений зависит от типа и тяжести заболевания. Варианты лечения включают медикаментозное лечение, физиотерапию, хирургическое вмешательство и другие медицинские вмешательства. В некоторых случаях ятрогенное расстройство может пройти само по себе, в то время как в других может потребоваться длительное лечение.
Юридические аспекты и Этические соображения
Ятрогенные расстройства могут привести к судебным искам о врачебной халатности. Пациенты, страдающие ятрогенными расстройствами, могут подать иск против поставщика медицинских услуг, ответственного за это расстройство. В иске может требоваться компенсация медицинских расходов, потерянной заработной платы, боли и страданий и других убытков.
Ятрогенные расстройства вызывают этические проблемы, связанные с автономией пациента, информированным согласием и клятвой Гиппократа. Пациенты имеют право принимать обоснованные решения в отношении своего медицинского обслуживания, а поставщики медицинских услуг несут этическое обязательство обеспечивать полную информированность пациентов о потенциальных рисках и преимуществах медицинского лечения. Клятва Гиппократа требует от медицинских работников не причинять вреда, и ятрогенные расстройства можно рассматривать как нарушение этой клятвы.
Ключевые выводы
Ятрогенные расстройства представляют серьезную проблему для здравоохранения. Они могут быть вызваны различными причинами и могут иметь серьезные последствия для здоровья. Профилактика ятрогенных нарушений необходима для обеспечения безопасности пациентов, и медицинские работники должны принимать все необходимые меры для предотвращения таких нарушений. В случае возникновения ятрогенного расстройства пациенты имеют право обратиться в суд и получить компенсацию. Медицинские работники также несут этическое обязательство обеспечивать полную информированность пациентов о потенциальных рисках и преимуществах медицинского лечения, а также соблюдать клятву Гиппократа.
Медицинские работники также несут этическое обязательство обеспечивать полную информированность пациентов о потенциальных рисках и преимуществах медицинского лечения, а также соблюдать клятву Гиппократа.
Профилактика ятрогенных заболеваний требует комплексного подхода, в котором участвуют пациенты, поставщики медицинских услуг и политики. Работая вместе, мы можем снизить риск ятрогенных заболеваний и повысить безопасность пациентов.
Инж. Dex Marco Tiu Guibelondo, BS Pharm, RPH , BS CPE
Редактор.0000 Отчет о клиническом случае: чрескожное лечение сердечной недостаточности с высоким выбросом из-за ятрогенного аортокоронарного венозного шунтирования в коронарный синус в результате операции аортокоронарного шунтирования (АКШ). Если не выявить своевременно, ACAVF имеет значительные клинические последствия, связанные со сбросом крови слева направо и возможной остаточной ишемией миокарда.
Описание клинического случая
82-летний мужчина с аортокоронарным шунтированием в анамнезе, поступил с одышкой. В течение 2 лет после АКШ у пациента появились прогрессирующая одышка при физической нагрузке и периферические отеки. У больного обнаружена новая кардиомиопатия с резко сниженной фракцией выброса на 30–35%. Пациенту была выполнена диагностическая катетеризация левых отделов сердца, и была обнаружена ACAVF между трансплантатом подкожной вены и коронарным синусом. Пациент прошел успешную чрескожную спираль ACAVF без остаточного потока. Контрольная эхокардиография через 3 месяца выявила восстановление систолической функции левого желудочка до 50% и значительное уменьшение симптомов сердечной недостаточности.
В течение 2 лет после АКШ у пациента появились прогрессирующая одышка при физической нагрузке и периферические отеки. У больного обнаружена новая кардиомиопатия с резко сниженной фракцией выброса на 30–35%. Пациенту была выполнена диагностическая катетеризация левых отделов сердца, и была обнаружена ACAVF между трансплантатом подкожной вены и коронарным синусом. Пациент прошел успешную чрескожную спираль ACAVF без остаточного потока. Контрольная эхокардиография через 3 месяца выявила восстановление систолической функции левого желудочка до 50% и значительное уменьшение симптомов сердечной недостаточности.
Выводы
ACAVF является чрезвычайно редким ятрогенным осложнением АКШ, которое может привести к остаточной ишемии непересаженного участка миокарда и другим последствиям, связанным со сбросом крови слева направо и состоянием высокого выброса. Лечение этой патологии включает, но не ограничивается использованием чрескожной спиральной спирали, имплантацией покрытых стентов, удалением и реплантацией трансплантата, а также лигированием.
История вопроса
В 1951 году Vineberg впервые сообщил об использовании внутренней грудной артерии для реваскуляризации сердечной мышцы путем прямой имплантации ее в миокард [1]. В 1958 г. Лонгмайр [1] выполнил первое аортокоронарное шунтирование (АКШ) с внутренней грудной артерией. Типичные осложнения КШ включали инсульт, окклюзию венозного шунта, острый инфаркт миокарда, стенокардию, повреждение аорты, кровотечение и смерть [2]. Ятрогенная аортокоронарная артериовенозная фистула (АКАВФ) вследствие непреднамеренного присоединения сосуда к коронарному синусу является крайне редким осложнением КШ [2,3,4]. Пациенты с ACAVF могут иметь стенокардию, одышку, утомляемость, желудочковую аритмию или сердечную недостаточность [1]. Этих пациентов необходимо контролировать на наличие симптомов или новых непрерывных шумов [1]. Большинство пациентов испытывают симптомы в период от 6 недель до 4 лет после АКШ [1]. Проявление симптомов может быть отсроченным, особенно у пациентов с небольшой ACAVF [1].
ACAVF может оставаться невыявленным у пациентов с бессимптомным течением или со значительно менее выраженными клиническими проявлениями [3]. ACAVF может привести к значительной заболеваемости [3]. ACAVF может приводить к сбросу крови слева направо, провоцируя сердечную недостаточность с высоким выбросом [3]. Шунт слева направо может вызвать повышение внутрисердечного давления в правой половине сердца и увеличение насыщения кислородом [2]. У пациентов с нелеченой гемодинамически значимой ACAVF со временем могут развиться симптомы и осложнения [2]. Следовательно, если шунтирование не лечить, оно может предрасполагать к бактериальному эндокардиту, тяжелому системному легочному шунтированию или разрыву фистулы [3, 4]. В долгосрочной перспективе артериализация коронарной вены или синуса может привести к ее расширению и вызвать наружную компрессию левой огибающей артерии [2]. Существует несколько факторов риска, которые могут предрасполагать к ятрогенной пересадке коронарной вены или синуса. Эти факторы включают рубцевание и фиброз от перенесенного заболевания перикарда, ранее перенесенное АКШ, инфаркт миокарда или наличие эпикардиального жира, что может привести к тому, что у оператора возникнут трудности с локализацией коронарной артерии [3, 5].
Эти факторы включают рубцевание и фиброз от перенесенного заболевания перикарда, ранее перенесенное АКШ, инфаркт миокарда или наличие эпикардиального жира, что может привести к тому, что у оператора возникнут трудности с локализацией коронарной артерии [3, 5].
У бессимптомных пациентов с ACAVF рекомендуется медикаментозное лечение и наблюдение без какого-либо вмешательства [3]. Делигонул и др. сообщили о двух случаях, когда бессимптомная ятрогенная AVACF спонтанно закрылась [3]. Однако у пациентов с симптомами или у пациентов, рефрактерных к медикаментозной терапии, потребуется закрытие ACAVF и шунтирование пораженной коронарной артерии путем повторного АКШ или перевязки фистулы [3, 5]. Вмешательства с чрескожным катетером могут устранить необходимость в торакотомии, сократить время восстановления и сократить пребывание в стационаре и стоимость с лучшим профилем безопасности по сравнению с хирургическими вариантами [1]. Большинство случаев ятрогенной ACAVF обнаруживается при использовании трансплантата подкожной вены по сравнению с внутренней грудной артерией [1].
Описание случая
82-летний мужчина с АКШ в анамнезе поступил в амбулаторное отделение с жалобами на одышку при физической нагрузке и стенокардию. В анамнезе у него ишемическая болезнь сердца, гипертония, сахарный диабет 2 типа, гиперлипидемия, заболевание периферических сосудов, постоянная фибрилляция предсердий, хроническая обструктивная болезнь легких и болезнь Меньера. Его домашние лекарства включают аспирин, кумадин, тамсулозин, витамин D3, карведилол, дигоксин, инсулин гларгин, инсулин аспарт, финастерид, флутиказон, сеннозиды, торасемид, ингалятор альбутерол, ингалятор тиотропий, ингалятор будесонид/формотерол и аторвастатин. У него аллергия на лизиноприл. Больная бросила курить 35 лет назад, периодически употребляет алкоголь. 14 месяцев назад он перенес четырехсосудистое АКШ, при котором левая внутренняя грудная артерия была пересажена в его левую переднюю нисходящую артерию; подкожная вена была пришита к его тупой краевой, диагональной ветви и правой коронарной артерии.
Выполнена эхокардиограмма, которая показала новую кардиомиопатию с резко сниженной фракцией выброса левого желудочка на 30–35%. Множественные эхокардиограммы после АКШ последовательно демонстрировали сохраненную систолическую функцию левого желудочка. Дальнейшая оценка его новой кардиомиопатии была проведена с использованием сосудорасширяющего ядерного стресс-теста, который был отрицательным.
Свищ между трансплантатом подкожной вены, анастомозирующим с притоком, соединенным с коронарным синусом (стрелки)
Изображение в натуральную величину
Доп. вена, связанная с венечным синусом.
Используя мультидисциплинарный подход и сотрудничество с интервенционной радиологией, было принято решение использовать чрескожный доступ для закрытия ACAVF. Процедура выполнялась с использованием микрокатетера 2,4 French, который продвигали по микропроводу длиной 0,014 дюйма в среднюю/дистальную часть подкожного венозного трансплантата.
Ангиографическое изображение успешного скручивания аортокоронарной фистулы
Изображение полного размера
Дополнительный файл 2: Видео 2 : Ангиограмма, показывающая почти полное разрешение аортокоронарной фистулы
Заключение
Приобретенная ACAVF может рассматриваться как осложнение кардиохирургии, инфаркта миокарда, эндомиокардиальной биопсии, имплантации кардиостимулятора, коронарной ангиографии или травмы грудной клетки [2]. У нашего пациента ретроспективный обзор диагностических тестов в течение 2 лет после КШ выявил постепенное ухудшение легочной гипертензии и размеров правого желудочка с помощью эхокардиографического анализа (таблица 1). Эти изменения из-за шунтирования слева направо разрешились после чрескожной спиральной спирали. Использование техники чрескожной спиральной окклюзии для окклюзии кровотока через венозный трансплантат в фистулу сердечной вены эффективно устранило сброс крови слева направо и уменьшило симптоматическую нагрузку, а последующая эхокардиография показала значительное улучшение систолического давления в правом желудочке и размеров правых отделов сердца. Мультидисциплинарный подход и сотрудничество с интервенционной радиологией в нашем случае были эффективными в выявлении патологии и выборе оптимального плана лечения для успешного закрытия ACAVF.
У нашего пациента ретроспективный обзор диагностических тестов в течение 2 лет после КШ выявил постепенное ухудшение легочной гипертензии и размеров правого желудочка с помощью эхокардиографического анализа (таблица 1). Эти изменения из-за шунтирования слева направо разрешились после чрескожной спиральной спирали. Использование техники чрескожной спиральной окклюзии для окклюзии кровотока через венозный трансплантат в фистулу сердечной вены эффективно устранило сброс крови слева направо и уменьшило симптоматическую нагрузку, а последующая эхокардиография показала значительное улучшение систолического давления в правом желудочке и размеров правых отделов сердца. Мультидисциплинарный подход и сотрудничество с интервенционной радиологией в нашем случае были эффективными в выявлении патологии и выборе оптимального плана лечения для успешного закрытия ACAVF.
Полная таблица
Наличие данных и материалов
Н/Д
Сокращения
- АКШ:
Аортокоронарное шунтирование
- ACAVF:
-
Аортокоронарная артериовенозная фистула
Каталожные номера
- «>
-
Wayangankar SA, Saucedo JF (2015)Транскатетерная спираль трансплантата подкожной вены к коронарному синусу после операции шунтирования коронарной артерии: клинический случай. J Cardiovasc Med (Хагерстаун) 16:S45–S48. https://doi.org/10.2459/JCM.0b013e328339d957
Статья Google Scholar
-
Gardner JD, Maddox WR, JB C Jr (2012)Ятрогенная аортокоронарная артериовенозная фистула после коронарного шунтирования: отчет о клиническом случае и полный обзор литературы. Case Rep Cardiol 2012: 652086.
 https://doi.org/10.1155/2012/652086
https://doi.org/10.1155/2012/652086 Статья пабмед ПабМед Центральный Google Scholar
-
Ornek E, Kundi H, Kiziltunc E, Cetin M (2016) Лечение ятрогенной аортокоронарной артериовенозной фистулы, покрытой коронарным стентом.
Статья пабмед ПабМед Центральный Google Scholar
-
Sheiban I, Moretti C, Colangelo S (2006) Ятрогенный анастомоз левой внутренней грудной артерии и коронарной вены, лечение закрытого развертывания стента через ретроградный чрескожный доступ к коронарному синусу. Катетер Cardiovasc Interv . 68 (5): 704–707. https://doi.org/10.1002/ccd.20842
Статья пабмед Google Scholar
Jung IS, Jeong JO, Kim SS, Shin BS, Shin SK, Park YK, Jin SA, Ahn KT, Seong IW (2011) Ятрогенный анастомоз левой внутренней грудной артерии с большой сердечной веной, леченный спиральной эмболизацией. Корейский цирк J . 41(2):105–108. https://doi.org/10.4070/kcj.2011.41.2.105
Статья пабмед ПабМед Центральный Google Scholar
Скачать ссылки
Благодарности
В дополнение к упомянутым выше авторам, Васим Лала, DO 1,2 , внес свой вклад в редактирование этой рукописи истории болезни.
Финансирование
Нет
Информация об авторе
Авторы и организации
-
Отделение сердечно-сосудистой медицины, Медицинский центр McLaren Macomb-Oakland, 1000 Harrington Street, Mount Clemens, MI, 48043, США
Акарш Парех, Вивек Сенгупта, Райан Малек и Марк Зайнеа
5 Университет штата Мичиган Медицина, Ист-Лансинг, Мичиган, США
-
Медицинский факультет Университета Уэйна, Детройт, Мичиган, США
Марк Зайнеа
Акарш Парех, Вивек Сенгупта и Райан Малек
Авторы
- Акарш Парех
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Vivek Sengupta
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Райан Малек
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Марк Зайня
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
AP отвечал за составление проекта, обзор литературы и редактирование рукописи. В.С., Р.М. и М.З. отвечали за обзор и редактирование литературы. Все авторы читали и одобрили окончательный вариант рукописи.
В.С., Р.М. и М.З. отвечали за обзор и редактирование литературы. Все авторы читали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Переписка с Акарш Парех.
Декларация этики
Утверждение этики и согласие на участие
Н/Д
Согласие на публикацию
Да. Письменное информированное согласие на публикацию данной информации получено от пациента.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующие права на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения.


