Декортикация головного мозга симптомы: Диффузное аксональное повреждение головного мозга. Что такое Диффузное аксональное повреждение головного мозга?
Диффузное аксональное повреждение головного мозга. Что такое Диффузное аксональное повреждение головного мозга?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диффузное аксональное повреждение головного мозга — вариант тяжелой черепно-мозговой травмы, основным субстратом которого выступают диффузные разрывы или надрывы аксонов. Клинически с первых минут травмы наблюдается кома с симптомами стволового поражения, которая может перейти в вегетативное состояние. Диагностика осуществляется по травматическому анамнезу, особенностям клиники и томографическим данным. Лечение комы заключается в проведении ИВЛ и интенсивной терапии, после выхода из комы применяют сосудистые, ноотропные, метаболические препараты, лечебную физкультуру, психостимуляцию, логопедическую коррекцию.
МКБ-10
S06.7 Внутричерепная травма с продолжительным коматозным состоянием
- Причины и морфология диффузного аксонального повреждения
-
Симптомы диффузного аксонального повреждения
- Варианты исходов диффузного аксонального повреждения
- Диагностика диффузного аксонального повреждения
- Лечение диффузного аксонального повреждения
- Прогноз диффузного аксонального повреждения
- Цены на лечение
Общие сведения
Диффузное аксональное повреждение мозга как отдельный вид тяжелой ЧМТ было описано в 1956 г., термин предложен в 1982 г. Диффузное аксональное повреждение (ДАП) характеризуется продолжительным коматозным состоянием, возникающим с момента ЧМТ. Его морфологическим субстратом выступают обусловленные травмой диффузно распространенные по церебральным структурам разрывы аксонов и мелкоочаговые кровоизлияния. Наиболее типичными зонами повреждения являются мозговой ствол, белое вещество полушарий, мозолистое тело и перивентрикулярные области.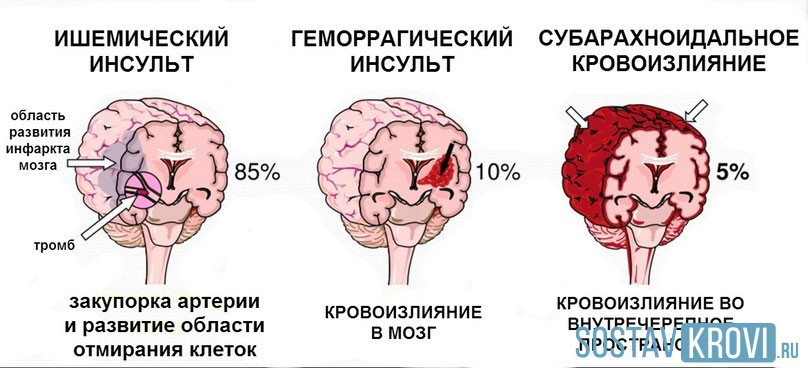
Отдельные авторы предлагают разделение ДАП по степени тяжести. Легкой степени соответствует длительность комы 6-24 ч, умеренной — кома дольше суток, но без грубых стволовых проявлений. Тяжелое диффузное аксональное повреждение характеризуется продолжительной комой с симптомами декортикации и децеребрации. В любом случае ДАП — это серьезное состояние с высоким риском перехода в вегетативное состояние и летального исхода. В связи с этим его эффективное лечение остается актуальной проблематикой практической травматологии и неврологии.
Диффузное аксональное повреждение головного мозга
Причины и морфология диффузного аксонального повреждения
ДАП возникает вследствие травм, обусловленных угловым ускорением головы. При этом может не быть прямого контакта головы с твердым предметом.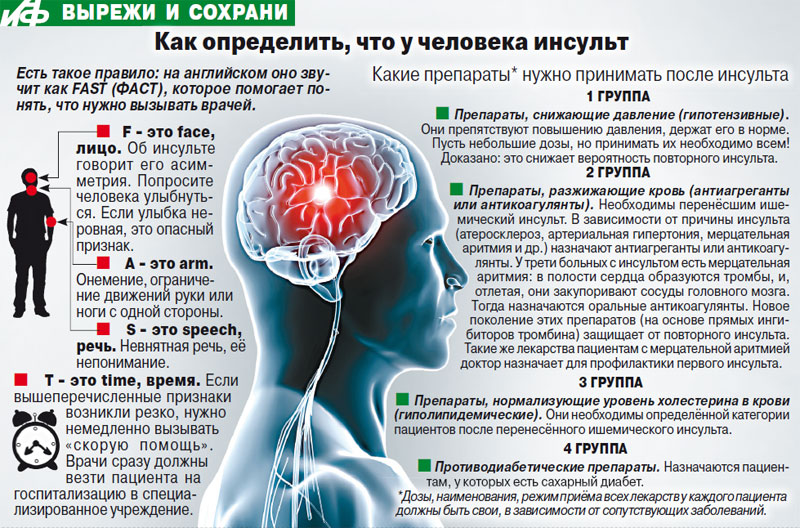 Поэтому у ряда пациентов с ДАП отсутствуют переломы черепа и другие визуальные повреждения. Наблюдения показали, что ускорение в сагиттальной плоскости вызывает в основном сосудистые повреждения с образованием кровоизлияний в веществе мозга, а ускорения в косой и боковой плоскостях — травмирование аксонов.
Поэтому у ряда пациентов с ДАП отсутствуют переломы черепа и другие визуальные повреждения. Наблюдения показали, что ускорение в сагиттальной плоскости вызывает в основном сосудистые повреждения с образованием кровоизлияний в веществе мозга, а ускорения в косой и боковой плоскостях — травмирование аксонов.
Причинами ДАП выступают преимущественно автомобильные травмы, падения с высоты (кататравмы) и баротравмы. Именно при таких травмах происходит угловое ускорение головы. При этом более подвижные полушария мозга подвергаются ротации, а более фиксированные стволовые отделы — перекручиванию. Кроме того, возможно взаимное смещение отдельных слоев или частей головного мозга. Даже небольшое смещение церебральных структур способно привести к частичному или полному разрыву аксонов, а также мелких сосудов.
Морфологически для ДАП патогномоничны 3 признака: очаг повреждения в мозолистом теле, очаг в стволе мозга и диффузные аксональные разрывы. Первые 2 признака являются макроскопическими и вначале имеют вид обычного кровоизлияния (гематомы) размером до 5 мм. Иногда они выглядят как надрыв ткани, края которого пропитаны кровью. Спустя несколько дней после ЧМТ очаги повреждения трансформируются в пигментированные в цвет ржавчины участки, а затем на их месте формируются рубцы. Очаги повреждения в мозолистом теле могут разрешаться с образованием небольших кист.
Иногда они выглядят как надрыв ткани, края которого пропитаны кровью. Спустя несколько дней после ЧМТ очаги повреждения трансформируются в пигментированные в цвет ржавчины участки, а затем на их месте формируются рубцы. Очаги повреждения в мозолистом теле могут разрешаться с образованием небольших кист.
Выявление аксональных повреждений возможно только путем специальных микроскопических исследований тканей мозга (иммуно-гистохимическим методом и путем импрегнации серебром), которые дают возможность увидеть множественные аксональные шары, расположенные в местах разрывов нервных волокон. Дальнейшие изменения характеризуются макрофагальной реакцией с появлением реактивных микроглиоцитов и астроцитов. Отсутствие сегментоядерных элементов резко отличает картину ДАП от изменений, происходящих при ушибе головного мозга. Спустя 2-3 недели наблюдается фрагментация и демиелинизация поврежденных аксонов. Причем процесс демиелинизации имеет тенденцию к распространению по проводящим путям, и чем более длительно протекает кома и вегетативное состояние, тем он более распространен.
Симптомы диффузного аксонального повреждения
Отличительной особенностью ДАП, в сравнении с клиникой других ЧМТ, выступает длительная умеренная или глубокая кома, возникающая сразу после получения травмы. У взрослых соотношение случаев умеренной комы к глубокой составляет 63% к 37%, у детей — 43% к 57%. Средняя длительность комы варьирует от 3 до 13 суток.
Типичными для комы при ДАП являются позно-тонические реакции диффузного характера, провоцируемые различными раздражителями, периодическое моторное возбуждение на фоне адинамии. Характерна стволовая симптоматика: снижение или полное выпадение фотореакции и корнеальных рефлексов, анизокория, различное расположение зрачков по горизонтали, расстройство дыхательного ритма и частоты дыхания. Кроме этого, в неврологическом статусе зачастую выявляется вариабельный спонтанный нистагм, ригидность мышц затылка и симптом Кернига, вегетативные симптомы (гипергидроз, артериальная гипертензия, гиперсаливация и пр. ).
).
Двигательные расстройства обычно представлены грубым пирамидно-экстрапирамидным тетрасиндромом. У большинства пострадавших руки со свисающими кистями приведены к туловищу и согнуты в локтях (т. н. «лапки кенгуру»). Сухожильные рефлексы вначале повышены, затем снижаются или полностью выпадают. Зачастую имеют место патологические стопные знаки. Нарушения мышечного тонуса варьируют от генерализованной гипотонии до горметонии, склонны изменяться, часто имеют асимметричный или диссоциативный характер.
Варианты исходов диффузного аксонального повреждения
У выживших пациентов дальнейшее течение ДАП может идти в 2-х направлениях: выход из комы и переход в вегетативное состояние. В первом случае начинает происходить открывание глаз, сопровождающееся слежением и фиксацией взора. Оно может быть как спонтанным, так и спровоцированным различными раздражителями (звуковыми, болевыми). Постепенно происходит восстановление сознания, становится возможным исполнение простых инструкций, расширяется словесный контакт.
Длительная кома в большинстве случаев приводит к переходу в вегетативное состояние, которое может иметь стойкий или транзиторный характер и продолжаться от 1-2 дней до нескольких месяцев. О наступлении вегетативного состояния говорит открывание глаз, не сопровождающееся фиксацией взора и слежением. Появляются признаки разобщения полушарных и стволовых структур — вариабельные, необычные, изменяющиеся очаговые симптомы. При стойких вегетативных состояниях развиваются нейротрофические расстройства (в т. ч. пролежни) и вегето-висцеральные нарушения (тахикардия, гипертермия, гиперемия лица, тахипноэ и др.). Существенную роль в возникновении последних играет появляющееся как осложнение поражение соматических органов (полиорганная недостаточность) и интеркуррентные инфекции (пневмония, пиелонефрит, сепсис).
Диагностика диффузного аксонального повреждения
В пользу ДАП свидетельствует механизм полученной ЧМТ с угловым ускорением головы, наступление комы сразу после травмы и характерные особенности ее клиники.
Достоверно выставить диагноз «Диффузное аксональное повреждение» позволяет наличие на МРТ или КТ головного мозга патогномоничных макроскопических признаков. На КТ и МРТ головного мозга в остром периоде определяется отек головного мозга с уменьшением желудочков и субарахноидальных пространств; зачастую над лобными долями визуализируется скопление жидкости. Более трудной является диагностика легких и средних степеней ДАП, при которых макроскопические признаки обычно отсутствуют, отек мозга и геморрагии выражены незначительно, а в некоторых случаях томографическая картина существенно не отличается от нормы. В такой ситуации опираются на типичную томографическую динамику — регресс геморрагий и отека с тенденцией к расширению желудочков, последующая вентрикуломегалия и нарастание диффузной атрофии церебральных структур.
Лечение диффузного аксонального повреждения
Пациентам с ДАП в состоянии комы необходимы длительная ИВЛ, парентеральное питание и интенсивная терапия, направленная на поддержание гомеостаза и основных систем организма, купирование отека мозга, предупреждение инфекционных осложнений. В случае эпизода выраженного моторного возбуждения иногда приходится прибегать к лечебному использованию наркоза. После выхода из комы целесообразно раннее начало психостимулотерапии для скорейшего регресса психоэмоциональных расстройств, ЛФК для восстановления двигательной активности и профилактики контрактур суставов, логопедической коррекции нарушений речи. С целью улучшения функционирования ЦНС назначают ноотропные (ницерголин, пирацетам, кортексин, гамма-аминомасляная к-та) и сосудистые (винпоцетин, циннаризин) препараты. При наличии показаний в схему лечения включают антихолинэстеразные (неостигмин, галантамин) средства и нейромедиаторы (левадопу, пирибедил).
Хирургическое лечение не показано. Оно проводится только при наличии сопутствующих внутричерепных повреждений (субдуральных или внутримозговых гематом, очагов размозжения, вдавленных переломов черепа и т. п.), опасных развитием сдавления головного мозга.
Оно проводится только при наличии сопутствующих внутричерепных повреждений (субдуральных или внутримозговых гематом, очагов размозжения, вдавленных переломов черепа и т. п.), опасных развитием сдавления головного мозга.
Прогноз диффузного аксонального повреждения
Исход ДАП зависит от степени его тяжести. Последнее время высказано предположение о возможной регенерации аксонов у детей и пострадавших молодого возраста, в пользу чего свидетельствует происходящее со временем частичное восстановление неврологических и психических функций у перенесших ДАП. Однако, чем более длительно протекает кома и чем более грубой неврологической симптоматикой она сопровождается, тем больше вероятность выраженной инвалидизации в случае выживания пострадавшего. Диффузное аксональное повреждение с комой длительностью не более 7 суток заканчивается хорошим восстановлением или умеренной инвалидизацией. ДАП с комой дольше 8 суток, как правило, приводит к грубой инвалидизации или переходу в вегетативное состояние.
Резидуальными остаточными явлениями после перенесенного ДАП выступают парезы и параличи, мнестические нарушения, психические расстройства, нарушения речи, бульбарный синдром, экстрапирамидные расстройства. У пациентов, вышедших из вегетативного состояния, преобладает экстрапирамидная симптоматика: вторичный паркинсонизм и мелкие гиперкинезы, сопровождающаяся выраженными нарушениями психики (деменцией, аффективными расстройствами, амнестической спутанностью, аспонтанностью). Стойкое вегетативное состояние приводит к летальному исходу вследствие истощения нейромедиаторных реакций и возникновения осложнений соматического характера.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении диффузного аксонального повреждения головного мозга.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Черепно-мозговая травма Реабилитационный центр
Черепно-мозговая травма — механическое повреждение черепа и внутричерепных образований — головного мозга, сосудов, черепных нервов, мозговых оболочек.
Выделяют открытую черепно-мозговую травму, при которой имеется сообщение полости черепа с внешней средой, и закрытую. Основными клиническими факторами, определяющими степень тяжести травмы, являются: продолжительность утраты сознания и амнезии, степень угнетения сознания на момент госпитализации, наличие стволовой неврологической симптоматики.
Причины
Причинами ЧМТ чаще всего являются автомобильная травма и бытовой травматизм. Подробнее о причинах, статистике и других общих сведениях, смотрите в разделе информация по ЧМТ
Последствия, осложнения
- В результате механического воздействия может сформироваться фокусное повреждение головного мозга, и это повреждение первоначально вызывает локальное поражение корковых отделов головного мозга с формированием зоны его ушиба и (или) внутричерепное кровоизлияние (внутричерепную гематому) вследствие повреждения сосудов мозговых оболочек или сосудов непосредственно питающих головной мозг.

- При приложении различных факторов механического воздействия одномоментно на все структуры головного мозга развивается диффузное аксональное повреждение мозга. В особенности Диффузное аксональное повреждение мозга распространено при автомобильных авариях. Характеризуется разрывом или повреждением длинных отростков нервных клеток – аксонов, при котором искажается передача нервного импульса. У пострадавших с диффузным аксональным повреждением наблюдается нарушение дыхания, кровотока и других витальных функций из-за первичного повреждения ствола мозга. Клиническое проявление Диффузного аксонального повреждения мозга – состояние комы, которое может длиться несколько недель. Летальность по статистике составляет 80-90%, а у выживших может появиться осложнение – апаллический синдром, с последующим переходом в вегетативное состояние.
- Вторичные гипоксические повреждения головного мозга развиваются вследствие поздней или неадекватной терапии первичного повреждения головного мозга и характеризуются развитием ишемических очагов поражения различных отделов головного мозга (ишемических инсультов).
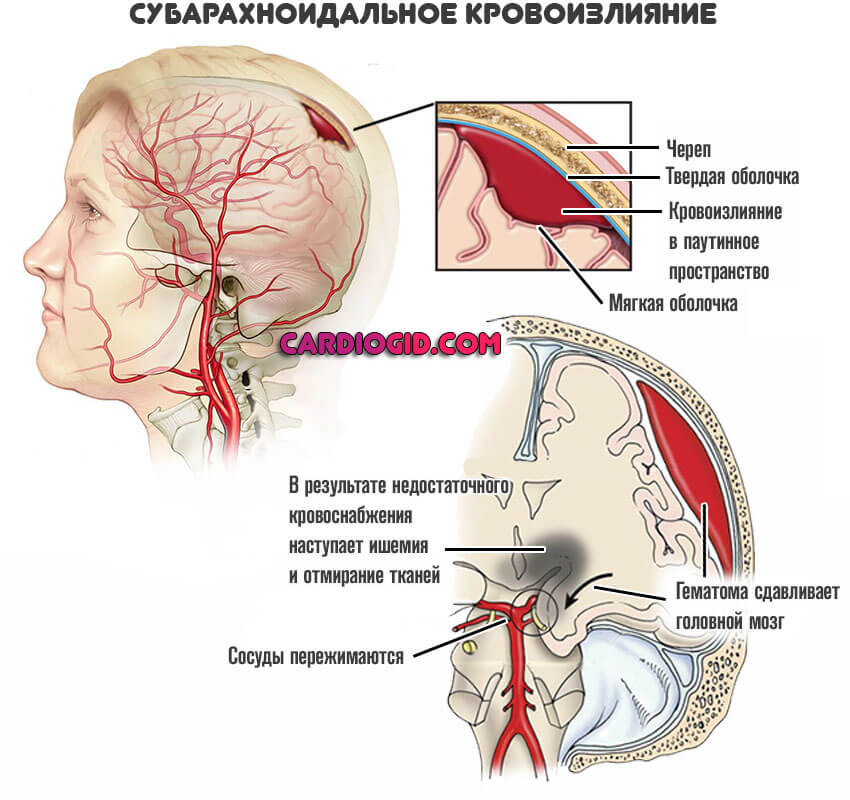 Например, позднее удаление внутричерепной гематомы приводит к неконтролируемому росту внутричерепного давления, отеку-дислокации головного мозга, нарушению кровообращения в различных отделах головного мозга и развитию вторичных ишемических очагов (инсультов) в различных отделах головного мозга.
Например, позднее удаление внутричерепной гематомы приводит к неконтролируемому росту внутричерепного давления, отеку-дислокации головного мозга, нарушению кровообращения в различных отделах головного мозга и развитию вторичных ишемических очагов (инсультов) в различных отделах головного мозга.
Тяжесть полученной травмы определяется такими факторами как продолжительность состояния амнезии, степень угнетения сознания пациента при госпитализации, а также усугубляется при стволовой неврологической симптоматике.
Черепно-мозговая травма может привести к состоянию комы. Это крайне неблагоприятное последствие травмы, при котором больной находится в бессознательном положении, не воспринимает внешнее воздействие и не понимает, в каком состоянии он находится. В коме больной беспробудно лежит с закрытыми глазами.
Исход ЧМТ может быть еще более тяжелым в случае, когда кома переходит в вегетативное состояние. Такое состоянии может возникнуть после продолжительного нахождения в коме, в большинстве случаев наблюдается при выходе из травматической комы. При вегетативном состоянии организм поддерживает артериальное давление, кровоснабжение, дыхание и сердечный ритм. Характерная черта вегетативного состояния – периодическое пробуждение больного, которое периодически наступает после периода сна. Однако во время бодрствования, больной по прежнему продолжает находится в бессознательном состоянии, не воспринимает окружающую обстановку и не способен к речи. Наблюдается положение, свойственное для декортикации, признаки пирамидной недостаточности, подкорковые симптомы, примитивные рефлекторные двигательные феномены, например, возможен произвольный хватательный рефлекс, симптомы орального автоматизма; наблюдаются хаотические движения как реакция на болевые раздражения. Продлиться вегетативное состоянии может от нескольких суток до года и даже более.
При вегетативном состоянии организм поддерживает артериальное давление, кровоснабжение, дыхание и сердечный ритм. Характерная черта вегетативного состояния – периодическое пробуждение больного, которое периодически наступает после периода сна. Однако во время бодрствования, больной по прежнему продолжает находится в бессознательном состоянии, не воспринимает окружающую обстановку и не способен к речи. Наблюдается положение, свойственное для декортикации, признаки пирамидной недостаточности, подкорковые симптомы, примитивные рефлекторные двигательные феномены, например, возможен произвольный хватательный рефлекс, симптомы орального автоматизма; наблюдаются хаотические движения как реакция на болевые раздражения. Продлиться вегетативное состоянии может от нескольких суток до года и даже более.
Основные признаки вегетативного состояния:
- Бессознательное состояние больного.
- Неадекватная и беспорядочная реакция на слуховые, зрительные, тактильные или болевые стимулы.
- Смена периода пробуждения сном.
- Функциональная активность гипоталамуса и ствола головного мозга, достаточная для поддержания спонтанного дыхания и адекватной гемодинамики.
- Спонтанное моргание, нормальная реакция зрачков на световое воздействие и корнеальные рефлексы.
- Взгляд не фокусируется и не воспринимаются перемещения предметов.
- Недержание мочи и кала.
У пациентов после перенесенной травмы на фоне прямого повреждения коры головного мозга, а также вторичных ишемических инсультов может развиться посттравматическая энцефалопатия с характерными симптомами,
- Двигательные нарушения, слабость или паралич – это может привести к трудностям при движении, ходьбе и координации. Нарушения движения на одной стороне тела называются гемипарез или гемиплегия.
- Нарушение Глотания. Нарушение акта глотания может привести к попаданию пищи и жидкости не в пищевод, а в дыхательное горло и легкие, становясь тем самым причиной тяжелого воспаления легких.
 Нарушение глотания может привести так же к запорам и обезвоживанию организма.
Нарушение глотания может привести так же к запорам и обезвоживанию организма. - Нарушение Речи. Нарушение воспроизведения и понимания речи, в том числе трудности в чтении, письме, счете происходят в результате повреждения левого полушария головного мозга.
- Проблемы восприятия. При нормальном зрении человек не в состоянии понять, что он видит. Нарушения восприятия затрудняют использование человеком предметов обыденного обихода. Например, человек не может взять стакан и налить в него воду и затем выпить её.
- Когнитивные нарушения. Нарушается способность к умственному восприятию и переработке внешней информации. Нарушается ясное и логическое мышление, ухудшается память, утрачивается способность к обучению, принятию решений и перспективному планированию.
- Нарушения поведения. Может появиться агрессия, замедленная реакция, пугливость, эмоциональная нестабильность, дезорганизация.

- Нарушение мочеиспускания и дефекации. Трудности с кишечником или мочевым пузырем (недержание или задержка мочи, недержания кала) может быть вызвано целым рядом различных проблем после инсульта.
- Психологические нарушения. Резкие колебания настроения, депрессия, раздражительность, беспричинный смех или плач. Депрессия очень частая проблема у людей перенесших инсульт и часто сопровождается потерей аппетита, беспричинным смехом или плачем, бессонницей, низкой самооценкой и повышенным чувством тревоги…
- Посттравматическая Эпилепсия.
Реабилитация
В Германии, в странах Европейского Союза у пациентов с черепно-мозговой травмой процесс реабилитации начинается непосредственно в отделении интенсивной терапии. В последующем, в зависимости от уровня первичного поражения головного мозга составляются реабилитационные программы, и определяется дальнейшее направление в лечении пациента.
Раннее восстановление и реабилитация после ЧМТ возвращают к нормальной жизни миллионов людей.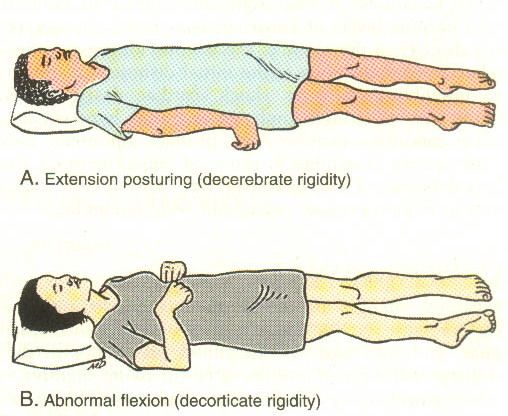
Для получения профессиональной консультации по вопросам лечения ЧМТ в Германии
Звоните нам по телефону: +49 228 972 723 72
или пишите на Email здесь
Возникновение черепно-мозговой травмы
Основными причинами ЧМТ являются дорожно-транспортные происшествия, падения и спортивные травмы. Головной мозг очень уязвим, несмотря на то, что заключен в надежную оболочку черепа.
Подробнее
Классификация черепно-мозговых травм
Сотрясение мозга — мгновенный срыв функций головного мозга, наиболее лёгкая форма черепно-мозговой травмы с кратковременной потерей сознания. После возвращения сознания больные жалуются на головную боль, головокружение, тошноту, часто рвоту, шум в ушах, потливость, нарушение сна. Жизненно важные функции без значимых отклонений. Общее состояние обычно улучшается в течение первых, реже вторых суток. При обнаружении каких- либо симптомов пострадавшим следует сразу пройти медицинское обследование, чтобы исключить сотрясение. Эта ЧМТ поддается лечению.
Эта ЧМТ поддается лечению.
Подробнее
Диагностика черепно-мозговой травмы
К сожалению, не существует четких признаков, которые указывают на необратимое повреждение головного мозга в результате определенной травмы. Врачи принимают во внимание любые жалобы и симптомы, чтобы вовремя диагностировать это заболевание.
Приведены некоторые из них:
Подробнее
Реабилитация больных после черепно-мозговых травм
У каждого больного реабилитационный период протекает по-разному. Это зависит от вида травмы и степени повреждения мозга. Все необходимые процедуры назначаются индивидуально каждому пациенту. Цель реабилитации после черепно-мозговой травмы – восстановить как можно больше утраченных функций головного мозга. В эту программу входит терапия, направленная на восстановление жизненно-необходимых функций организма: речь и движение. Также оказывается помощь в преодолении осложнений, вызванных неизлечимыми травмами, разрабатываются методики, помогающие компенсировать утраченные способности, развившиеся из-за неправильной работы ЦНС.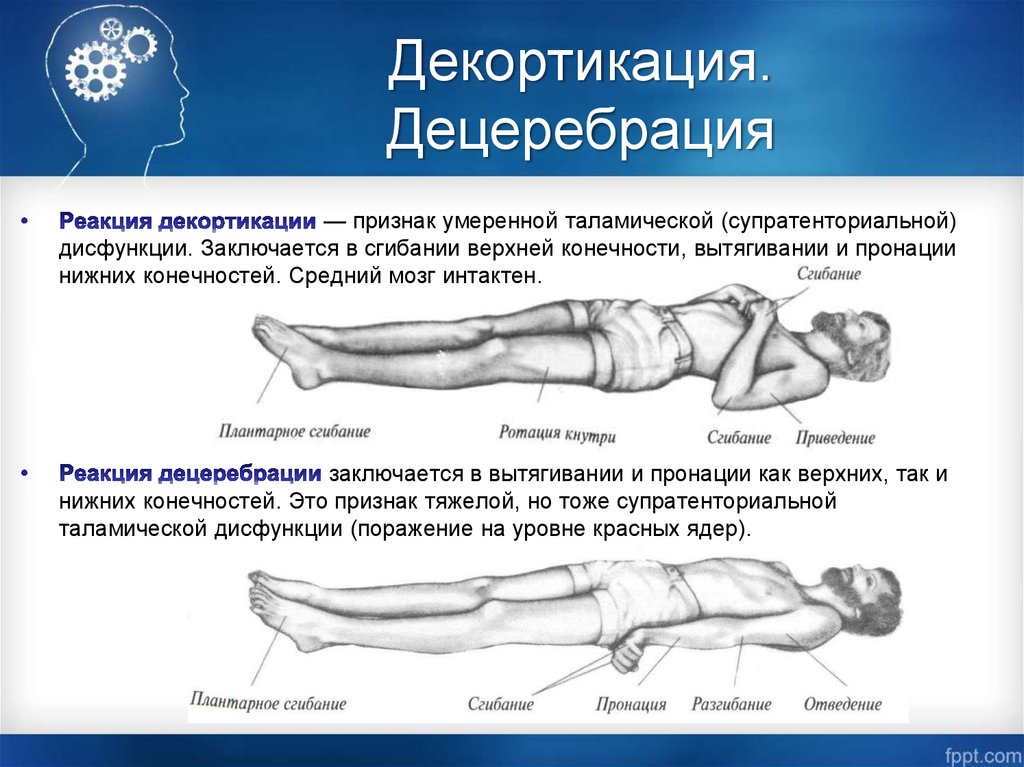
Подробнее
Симптомы черепно-мозговой травмы
Черепно-мозговая травма может повлиять на любую функцию мозга. Сбой в работе мозга приводит к
чрезмерной сонливости, невнимательности, трудности с концентрацией внимания, нарушению памяти, депрессии, раздражительности, эмоциональным вспышкам, нарушению сна, снижению либидо, трудностям в переключении между двумя задачами и замедлению мышления.
Подробнее
Черепно-мозговые травмы у детей
К сожалению, травма головы у детей – довольно распространенное явление. Примерно сто тысяч госпитализаций в год. Причинами таких травм являются дорожно-транспортные происшествия, падения с велосипеда, спортивные травмы, падения с высоты, а также жестокое обращение с детьми. Выделяют некоторые особенности, свойственные только детским травмам. Симптомы и последствия черепно-мозговых травм у детей сильно отличаются от таких же травм у взрослых. Например, намного труднее определить у ребенка степень повреждения мозга и наличие каких-либо дисфункций.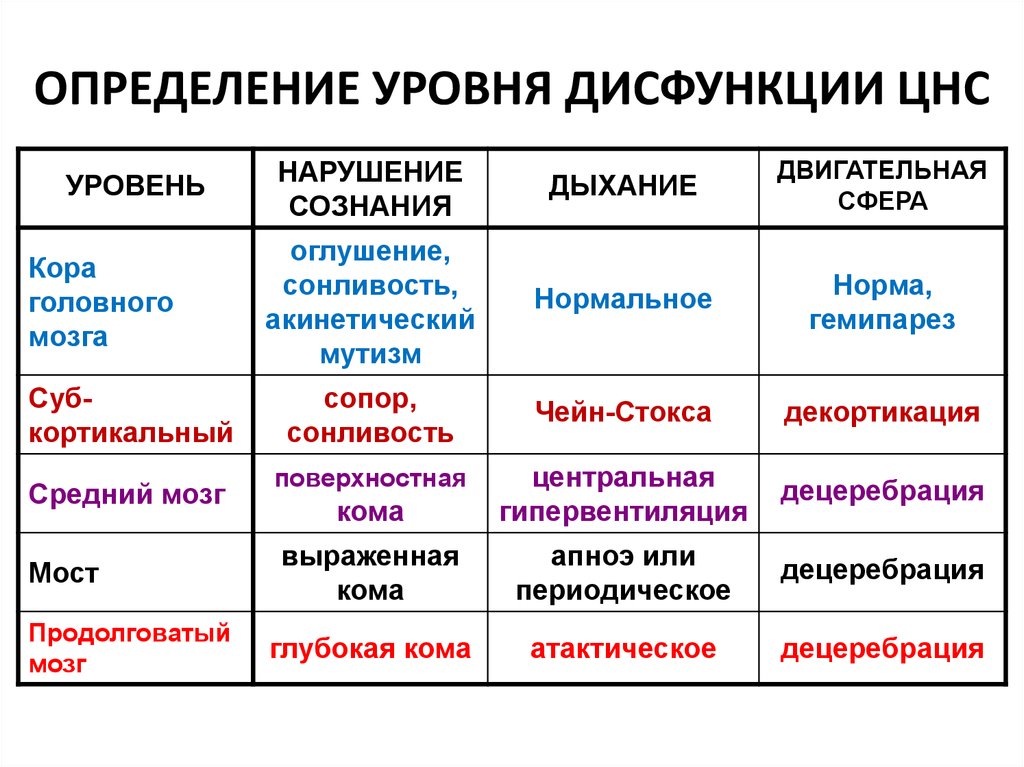 Врачи, проанализировав результаты учебы в школе и высших учебных заведениях, коэффициент умственного развития и профессиональную деятельность (для взрослых), могут определить тяжесть травмы. В свое время считалось, что дети более устойчивы к травмам головного мозга, чем взрослые, потому что их растущий мозг восстанавливался быстрее с течением времени. Однако, все больше исследований указывают на противоположное. На самом деле, дети более восприимчивы, чем взрослые к необратимым повреждениям мозга, даже когда сила удара одинакова.
Врачи, проанализировав результаты учебы в школе и высших учебных заведениях, коэффициент умственного развития и профессиональную деятельность (для взрослых), могут определить тяжесть травмы. В свое время считалось, что дети более устойчивы к травмам головного мозга, чем взрослые, потому что их растущий мозг восстанавливался быстрее с течением времени. Однако, все больше исследований указывают на противоположное. На самом деле, дети более восприимчивы, чем взрослые к необратимым повреждениям мозга, даже когда сила удара одинакова.
Подробнее
Черепно-мозговая травма увеличивает риск развития Болезни Паркинсона
В ходе исследования было установлено, что ЧМТ является одним из факторов, приводящих к разрушению нейронов непосредственно взаимосвязанных с развитием Болезни Паркинсона.
Подробнее
Статины защитят головной мозг при травме головы
Применение статинов при черепно-мозговой травме головы позволяет избежать осложнений, а иногда и летального исхода среди людей среднего и пожилого возраста.
Подробнее
Обоняние и вкус после ЧМТ
Методы исследования нарушений обоняния у пациентов с черепно-мозговой травмой подразделяют на объективные и субъективные, а также на качественные и количественные. У тяжелых больных с острой ЧМТ выполняется исследование обоняния по методу Борхтейна. Методика достаточно проста, условием для её проведения является сохранение пациентом сознания. Для проведения теста применяют следующий набор пахучих веществ:
Подробнее
Слух после ЧМТ
При черепно-мозговых травмах наиболее частой причиной снижения являются трещины пирамиды височной кости. Несколько реже к ухудшению слуха приводят травматические повреждения центральных слуховых путей в области ядер (в этом случае слух снижается на стороне поражения) или в среднем мозге (снижение слуха происходит с двух сторон, причем больше на разговорную речь).
Подробнее
Назад 1 2 Далее
Декоративная осанка: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus. gov/ency/article/003300.htm
gov/ency/article/003300.htm
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Декортикационная поза — это ненормальная поза, при которой человек неподвижен, с согнутыми руками, сжатыми кулаками и выпрямленными ногами. Руки согнуты к телу, запястья и пальцы согнуты и прижаты к груди.
Такая поза является признаком серьезного повреждения головного мозга. Людям с этим заболеванием следует немедленно обратиться за медицинской помощью.
Декортикационная осанка является признаком повреждения нервного пути в среднем мозге, который находится между головным и спинным мозгом. Средний мозг контролирует моторные движения. Хотя декоративная осанка серьезна, она обычно не так серьезна, как тип ненормальной осанки, называемый децеребративной позой.
Поза может возникать на одной или обеих сторонах тела.
Причины декоративной осанки включают:
- Кровоизлияние в мозг по любой причине
- Опухоль ствола головного мозга
- Инсульт
- Проблемы с мозгом из-за наркотиков, отравления или инфекции
- Травматическое повреждение мозга
- Проблемы с головным мозгом вследствие печеночной недостаточности
- Повышенное давление в головном мозге по любой причине
- Опухоль головного мозга
- Инфекции, такие как синдром Рея
- Повреждение головного мозга из-за недостатка кислорода
Любая ненормальная поза обычно сопровождается снижением уровня бдительности.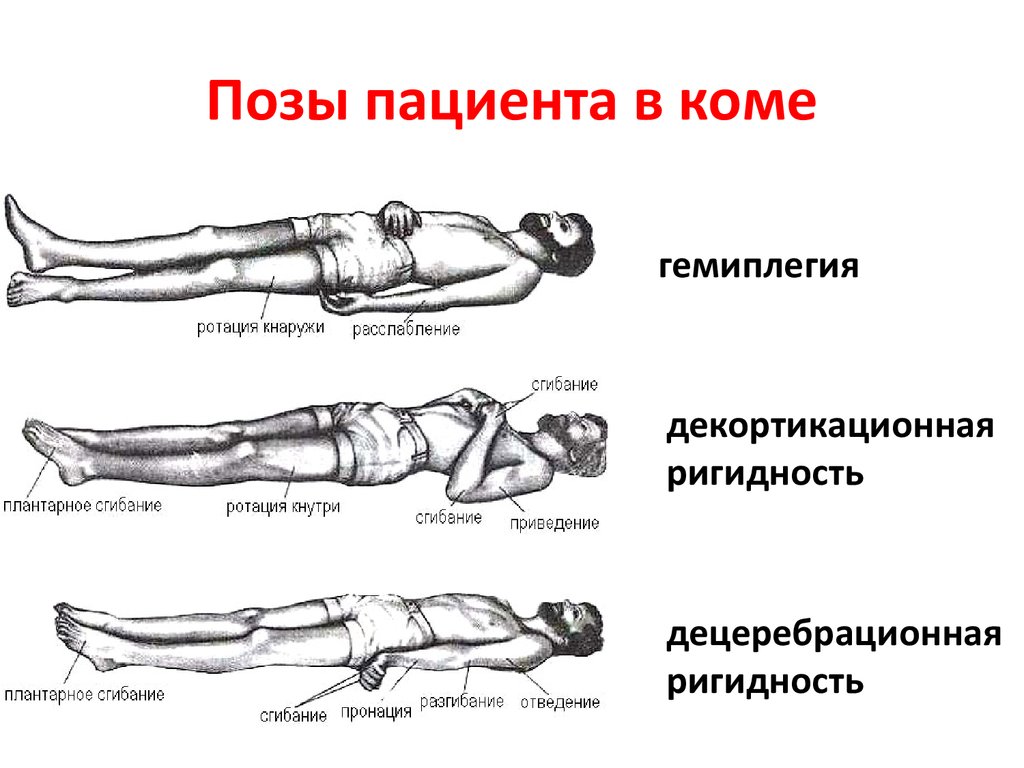 Любой, у кого есть ненормальная осанка, должен быть немедленно осмотрен врачом и немедленно лечен в больнице.
Любой, у кого есть ненормальная осанка, должен быть немедленно осмотрен врачом и немедленно лечен в больнице.
Человеку будет оказана неотложная помощь. Это включает в себя получение дыхательной трубки и помощь при дыхании. Скорее всего, человека госпитализируют и поместят в отделение интенсивной терапии.
После того, как состояние стабилизируется, поставщик медицинских услуг получит историю болезни от членов семьи или друзей и проведет более подробное медицинское обследование. Это будет включать тщательное обследование головного мозга и нервной системы.
Вопросы истории болезни могут включать:
- Когда появились симптомы?
- Есть ли закономерность в эпизодах?
- Положение тела всегда одинаковое?
- Были ли в анамнезе травмы головы или употребление наркотиков?
- Какие другие симптомы возникали до или во время неправильной позы?
Анализы, которые могут быть проведены, включают:
- Анализы крови и мочи для проверки показателей крови, скрининг на наркотики и токсические вещества, а также определение химических и минеральных веществ в организме
- Церебральная ангиография (красочное и рентгенологическое исследование кровеносных сосудов головного мозга)
- МРТ или КТ головы
- Электроэнцефалограмма (ЭЭГ) (исследование волн головного мозга)
- Мониторинг внутричерепного давления (ВЧД)
- Люмбальная пункция для сбора спинномозговой жидкости
Прогноз зависит от причины. Может быть травма головного мозга и нервной системы, а также необратимое повреждение головного мозга, что может привести к:
Может быть травма головного мозга и нервной системы, а также необратимое повреждение головного мозга, что может привести к:
- Коме
- Неспособности общаться
- Паралич
- Судороги
Аномальная осанка — декортикационная осанка; Черепно-мозговая травма — декортикационная поза
Ball JW, Dains JE, Flynn JA, Solomon BS, Stewart RW. Неврологическая система. В: Болл Дж. В., Дейнс Дж. Э., Флинн Дж. А., Соломон Б. С., Стюарт Р. В., ред. Руководство Зайделя по медицинскому осмотру. 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 23.
Хамати А.И., Фелькар М.В. Неврологические осложнения системных заболеваний: дети. В: Jankovic J, Mazziotta JC, Pomeroy SL, Newman NJ, eds. Неврология Брэдли и Дароффа в клинической практике. 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 59.
Папа Л., Голдберг С.А. Травма головы. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика.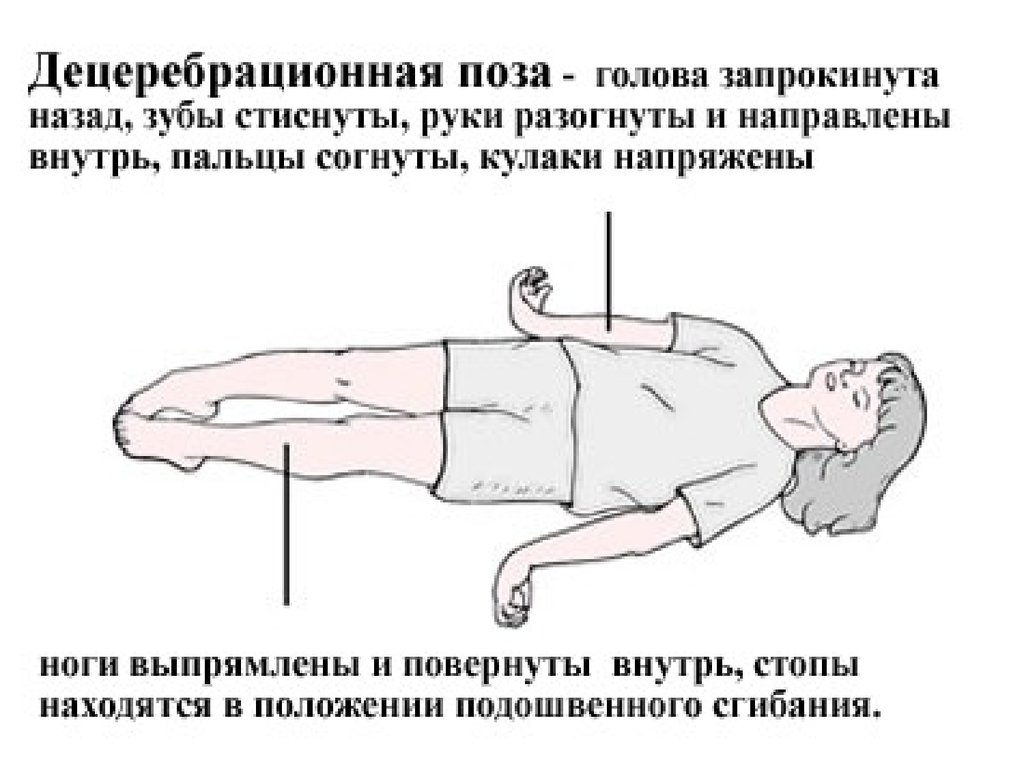 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 34.
9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 34.
Обновлено: Джозеф В. Кампеллоне, доктор медицинских наук, отделение неврологии, Медицинская школа Купера при Университете Роуэна, Камден, Нью-Джерси. Обзор предоставлен VeriMed Healthcare Network. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Декортикационная поза: симптомы, диагностика, лечение
Автор: WebMD Редакторы
- Что такое декортикационная поза?
- Как выглядит декоративная осанка?
- Когда возникает декоративная осанка?
- Что вызывает декоративную осанку?
- Лечение декоративной осанки
- Риски декортикатной осанки
- Подробнее
Декортикатная осанка — это особое положение тела, которое сигнализирует о повреждении головного мозга. Тот, у кого декоративная поза, не может это контролировать. Декортикационная осанка требует немедленной медицинской помощи.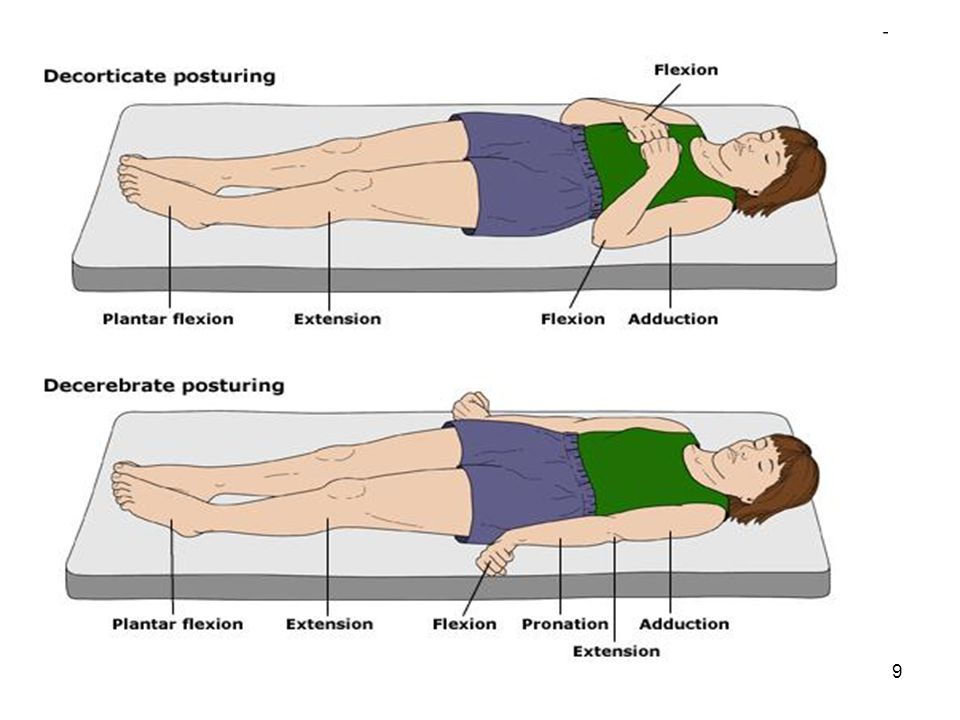
Что такое декоративная поза?
Декортикационная осанка — это один из видов аномальной осанки. Ненормальная поза включает в себя удержание определенной позы без намерения из-за проблем в вашем мозгу. Децеребрационная поза и опистотонус — другие типы ненормальной позы. Децеребрационная и декоративная поза могут возникать одновременно.
Как выглядит декоративная осанка?
У декоративной позы есть несколько ключевых деталей.
- Ваши руки будут прижаты к бокам и согнуты в локтях.
- Ваши предплечья и кисти будут лежать на груди.
- Каждая из ваших кистей может поворачиваться внутрь на уровне запястий, при этом костяшки пальцев должны быть обращены друг к другу или касаться друг друга.
- Пальцы могут сгибаться внутрь по направлению к ладоням.
- Ваши ноги будут прямыми.
- Ваши ноги повернутся внутрь лицом друг к другу.
Декортикационная поза обычно возникает, когда вы лежите. Если вы стоите, у вас могут появиться такие симптомы, как ходьба на внешней стороне стопы.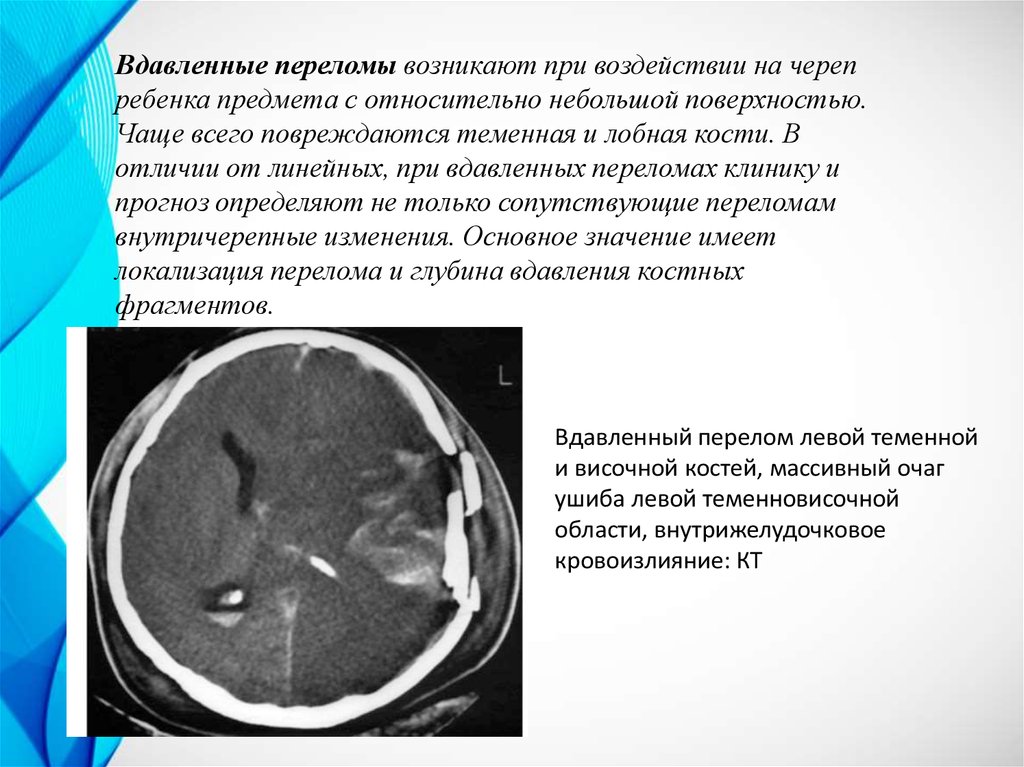
Когда возникает декоративная осанка?
Скорее всего, вы не будете в полном сознании и не будете бдительны, пока у вас декоративная поза. Это часто случается во время:
- Comas
- Strokes
- Сотрясение мозга
- Передозы наркотиков
- Отравление
- Опухоли мозга
- Ограничения
- Инфекции, такие как инфекции. Повышенное давление в головном мозге
- Судороги
- Печеночная недостаточность
Что вызывает декортикацию?
В вашем мозгу есть разные области для разных функций. Эти области управляют крупными и мелкими мышечными движениями и рефлексами в различных частях тела. При декоративной позе эти области не управляют этими движениями должным образом.
Ученые не уверены в точных процессах в мозге, которые приводят к декортикальной позе. Повреждение головного мозга обычно затрагивает сразу несколько областей мозга. Повреждение в одной или нескольких из этих областей может быть связано с декоративной позой.
Лечение декоративной осанки
Декортикальная осанка всегда требует немедленной медицинской помощи. Лечение декоративной позы должно быть направлено на основную проблему, вызвавшую ее. Повреждение головного мозга серьезно. Это может привести к другим проблемам со здоровьем и смерти, если его не лечить.
Отделение интенсивной терапии больницы обычно лечит вас, если у вас декоративная осанка. Во-первых, в качестве экстренной меры вам дадут дыхательную трубку.
Чтобы найти основную проблему, врач может:
Просканируйте компьютер. Несколько типов машинных тестов могут заглянуть внутрь вашего мозга, чтобы найти травмы и другие проблемы. К ним относятся:
- Церебральная ангиография, при которой используются рентгеновские лучи для наблюдения за движением крови в головном мозге.
- МРТ (магнитно-резонансная томография), при которой используются специальные магниты и радиоволны для создания изображений головного мозга.

- КТ (компьютерная томография), при которой используются рентгеновские лучи для осмотра головного мозга и внутренней части черепа.
- ЭЭГ (электроэнцефалограмма), которая измеряет электрическую активность между клетками в вашем мозгу.
- ВЧД (внутричерепное давление), которое измеряет давление внутри вашего мозга.
Проверка биологических жидкостей. Ваша кровь и моча могут помочь выяснить, почему у вас декоративная осанка. Анализы крови и мочи могут измерять уровни наркотиков или токсичных химических веществ, витаминов и минералов, а также другие данные, связанные с проблемами мозга.
Врач также может захотеть проверить вашу спинномозговую жидкость с помощью люмбальной пункции или спинномозговой пункции. Цереброспинальная жидкость покрывает снаружи головной и спинной мозг. Он защищает и питает ваш мозг, позвоночник и нервную систему. Образцы спинномозговой жидкости могут диагностировать:
- Инфекции
- Кровоизлияние в мозг
- Проблемы с борьбой с инфекциями
- Проблемы с рефлексами и чувствами
- Проблемы с использованием энергии
- Некоторые виды рака
 Врач введет лекарство, чтобы обезболить область, затем введет полую иглу в нижнюю часть спины, чтобы извлечь спинномозговую жидкость.
Врач введет лекарство, чтобы обезболить область, затем введет полую иглу в нижнюю часть спины, чтобы извлечь спинномозговую жидкость. Спросите об истории болезни. Врач спросит вас или кого-то из ваших знакомых:
- Когда у вас появились симптомы
- Лекарства, которые вы принимаете
- Если вы принимаете лекарства, которые вам не прописаны
- Как выглядит ваша обычная осанка
- Если вы перенесли травма головы
- Другие симптомы, которые могут у вас быть
Эта информация поможет врачу выяснить, почему у вас декортикальная осанка. Затем они могут лечить проблему, вызвавшую ее.
Риск декоративной позы
Декортикатная поза сигнализирует о серьезном повреждении головного мозга. Это повреждение может привести к смерти, если вы не получите медицинскую помощь быстро. Декортикационная поза также может привести к децеребративной позе. Децеребрационная поза возникает при более серьезных проблемах со здоровьем.