Недержание у детей: Недержание мочи у детей — причины, симптомы, диагностика и лечение ночного недержания мочи (энурез) в Москве в детской клинике «СМ-Доктор»
Энурез у детей
Проблема недержания мочи в детском возрасте имеет не только медицинское, но и социальное значение. Бывает дневное и ночное недержание мочи, последнее носит название — энурез.
Дневное недержание мочи является признаком нейрогенной дисфункции мочевого пузыря, в частности гиперактивного мочевого пузыря, сочетающего в себе помимо недержания мочи, частые мочеиспускания (больше 8 раз в сутки), ургентные (повелительные) позывы к мочеиспусканию. К энурезу это прямого отношения не имеет.
Необходимо также отметить, что энурез подразделяется на первичный, который появляется с раннего возраста ребенка. При этом не наблюдается длительных (3–6 месяцев) периодов «сухих ночей». Вторичный энурез возникает после длительного периода «сухих ночей». Также встречается сочетание энуреза и дневного недержания мочи. В настоящее время в связи с массовым использованием подгузников и недостаточными усилиями родителей в формировании «туалетного поведения» ребенка контроль за мочеиспусканием во время сна появляется у детей в более позднем возрасте, чем это было десятилетия назад. В качестве возрастного критерия установления диагноза «Энурез» считается возраст ребенка 5 лет, так как к этому времени у всех детей должен быть сформирован контроль за мочеиспусканием в ночное время.
Раньше существовало мнение, что энурезом страдают дети, у которых глубокий сон. Это заблуждение, так как глубокий сон — это норма и даже необходимость. Именно в «глубокую» фазу сна происходит восстановление функций организма и отдых. Энурез возникает у детей с нарушением нейро-регуляции мочевого пузыря в той или иной степени. Нарушение может быть на любом уровне: тазовые нервы, пояснично-крестцовый отдел спинного мозга, головной мозг. Причинами таких нарушений могут быть различного рода нейропатии, органические повреждения головного или спинного мозга, эндокринные нарушения, временная «функциональная нестабильность» или «незрелость» и т.д.
Также существует мнение о наследственном характере энуреза, наследование происходит по аутосомно-доминантному типу.
Обследование ребенка с энурезом должно включать в себя: дневники мочеиспусканий, дневники “сухих/мокрых” ночей, урофлоуметрию с определением объема остаточной мочи, комбинированное уродинамическое исследование (КУДИ), рентгеновское исследование пояснично-крестцового отдела позвоночника, иногда энцефалографию.
Раннее начало обследование ребенка с энурезом — залог успешного лечения и психологического комфорта ребенка и его родителей. Современная медицина имеет в распоряжении множество средств и методик, позволяющих справиться с энурезом. Но краеугольный камень – выявление причины нарушенного контроля и выбор точной, показанной именно этому ребенку, терапии.
Где можно вылечить энурез (недержание мочи) у детей?
Для решения вопроса о лечении недержания мочи необходимо получить консультацию в Консультационно-диагностическом центре НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина! После консультации необходимо будет пройти обследование или до-обследование, после чего будет проведен междисциплинарный консилиум врачей, на котором будет принято решение об избранном методе лечения.
Отделение уродинамики и нейурологии НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина является ведущим отделением института в лечении пациентов, у которых наблюдаются различные расстройства мочеиспускания и недержания мочи.
Заведующая отделением врач-уролог — РОМИХ Виктория Валерьевна
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Загрузить брошюру в PDFФункциональные нарушения мочеиспускания у детей
Главная/О больнице/Статьи/Функциональные нарушения мочеиспускания у детей
Международное общество по удержанию мочи у детей (ICCS) рассматривает функциональное недержание мочи у детей как недержание мочи в отсутствии каких-либо нейрогенных или анатомических причин. Функциональное недержание мочи может быть вызвано гиперактивностью мочевого пузыря (ургентный синдром или ургентное недержание мочи) или нарушением мочеиспускания при наличии или отсутствии гиперактивности детрузора (дисфункциональное мочеиспускание).
Функциональное недержание мочи может быть вызвано гиперактивностью мочевого пузыря (ургентный синдром или ургентное недержание мочи) или нарушением мочеиспускания при наличии или отсутствии гиперактивности детрузора (дисфункциональное мочеиспускание).
Ургентный синдром (ургентное недержание мочи)
Ургентное (императивное) недержание мочи — это состояние, когда ребенок испытывает императивный (ургентный) позыв к мочеиспусканию, возникающий внезапно и требующий безотлагательного мочеиспускания. Это недержание мочи является признаком гиперактивности мочевого пузыря (ГМП). Этот тип недержания мочи наиболее распространен и составляет 52%-58% от всех детей с недержанием мочи.
Дисфункциональное мочеиспускание (ДМ)
ДМ – это любая функциональная аномалия, которая приводит к патологическому мочеиспусканию. ICCS определяет дисфункциональное мочеиспускание как «гиперактивность уретрального сфинктера в фазу мочеиспускания у неврологически нормального ребенка». ДМ является самой распространенной причиной дневного недержания мочи у детей и часто служит причиной возникновения пузырно-мочеточникого рефлюкса и инфекций мочевых путей. Примерно в 40% случаев причиной визита к детскому урологу является именно дисфункциональное мочеиспускание. Эта форма нарушения мочеиспускания вызвана дискоординацией между детрузором и наружным уретральным сфинктером/мышцами тазового дна. Обычно пациенты имеют недержание мочи, инфекции мочевых путей и хронические запоры.
Существует 3 формы дисфункционального мочеиспускания. Признаки мочеиспускания типа staccato (cтаккато) — это периодические подъемы активности мышц тазового дна во время мочеиспускания с пролонгированным временем мочеиспускания и в некоторых случаях с наличием остаточной мочи. Фракционированное (или прерывистое) мочеиспускание характеризуется неполным и редким мочеиспусканием. Струя мочи выделяется отдельными фракциями. Объем мочевого пузыря обычно увеличен и имеет место остаточная моча. Обычно сокращения детрузора нормальные, но очень сильные сокращения мышц тазового дна вызывают дисфункциональное мочеиспускание. У пациентов с фракционированным мочеиспусканием и мочеиспусканием типа стаккато уродинамические исследования могут показывать гиперактивность детрузора. В целом, на долю ДМ приходится 31% от всех случаев функционального недержания мочи у детей.
Обычно сокращения детрузора нормальные, но очень сильные сокращения мышц тазового дна вызывают дисфункциональное мочеиспускание. У пациентов с фракционированным мочеиспусканием и мочеиспусканием типа стаккато уродинамические исследования могут показывать гиперактивность детрузора. В целом, на долю ДМ приходится 31% от всех случаев функционального недержания мочи у детей.
Синдром ленивого мочевого пузыря (lazy bladder syndrome)
Это еще одна форма дисфункционального мочеиспускания. Характеризуется редким мочеиспусканием и мочевым пузырем с большой емкостью. Чаще встречается у девочек и характеризуется редкими мочеиспусканиями через 8 — 12 ч, которые могут перемежаться с недержанием мочи. При этом нередко отмечаются запоры, а длительная задержка мочи в мочевом пузыре приводит к развитию инфекции нижних отделов мочевой системы. Мочеиспускание у данной категории детей требует дополнительных усилий со стороны мышц передней брюшной стенки, но даже при этих условиях оно нередко носит прерывистый характер и не сопровождается полным опорожнением мочевого пузыря.
Рекомендуем к прочтению:Газы у грудничка,узнайте,что следует делать.Редкие мочеиспускания могут иметь поведенческий характер, или лежащий в их основе явный дефицит активности мышц-выталкивателей (гипорефлексия детрузора). Особенностью лечения является обеспечение частого мочеиспускания (через 2 ч), а для полной эвакуации мочи — двойное мочеиспускание. В редких случаях указанная дисфункция сочетается с расширением верхних отделов мочевой системы. Встречается только у 4% детей с недержанием мочи.
Синдром Хинмана
Данный симптомокомплекс впервые описан F. Hinman и F. Bauman в 1973 г. и является наиболее тяжелым вариантом ДМ (или детрузорно-сфинктерной диссинергии). Данный синдром представляет собой угрозу развития гипертензии и хронической почечной недостаточности.
Синдром Очоа (урофациальный синдром)
Описан колумбийским урологом Ochoa. Синоним данной патологии — урофациальный синдром, обусловлен изменением выражения лица при смехе, создающей впечатление крика или плача. Существует гипотеза, которая объясняет взаимосвязь выражения лица и расстройств функции мочевого пузыря. Она заключается в предположении о близости центров мочеиспускания и лицевого нерва в стволе головного мозга, и нарушения в этой области могут затрагивать некоторые органные функции.
Синоним данной патологии — урофациальный синдром, обусловлен изменением выражения лица при смехе, создающей впечатление крика или плача. Существует гипотеза, которая объясняет взаимосвязь выражения лица и расстройств функции мочевого пузыря. Она заключается в предположении о близости центров мочеиспускания и лицевого нерва в стволе головного мозга, и нарушения в этой области могут затрагивать некоторые органные функции.
Данный симптомокомплекс имеет много общих особенностей с синдромом Хинмана. Возраст больных — от 3 мес до 16 лет. Предполагается наследственная причина данной патологии. Клиническая картина характеризуется дневным и/или ночным энурезом, хроническими запорами, рецидивирующей инфекцией мочевыводящих путей, высокой частотой ПМР и гидронефроза. Синдром Очоа представляет угрозу развития гипертензии и хронической почечной недостаточности.
Недержание мочи при смехе
Распространено среди девочек предпубертатного и пубертатного возраста и иногда сопровождается полным опорожнением мочевого пузыря. При уродинамическом исследовании обычно изменений не находят, но в редких случаях обнаруживают неподавляемые сокращения мочевого пузыря (гиперактивный мочевой пузырь). Это состояние может ликвидироваться самостоятельно. Есть сообщения об эффективности препарата метилфенидат (Риталин) при этом виде недержании мочи.
Ночной энурез
Моносимптомное состояние, в 3 раза чаще встречающееся у мальчиков и связанное, по-видимому, с нарушением процессов созревания механизмов в центральной нервной системе, обеспечивающих произвольный контроль за рефлексом мочеиспускания. Первичный энурез (в случае отсутствия сухого периода) может быть обусловлен перинатальной энцефалопатией. Патология может носить вторичный характер после эмоционального стресса, на фоне болевого синдрома, переутомления, интоксикации при тяжелых соматических и инфекционных болезней. Ночной энурез редко сопровождается пузырно-мочеточниковым рефлюксом, частота которого значительно нарастает в случае сочетания ночного и дневного недержания мочи.
Трициклики и аналогичные лекарства для лечения ночного недержания мочи у детей
Актуальность:
Ночное недержание мочи (ночной энурез или энурез) это непроизвольное выделение мочи во время сна, причиной которого не является физическое расстройство (соматическое заболевание). Оно может привести к социальным, эмоциональным и психологическим проблемам и снижению качества жизни. Это расстройство встречается у около 15-20% пятилетних детей, и может сохраняться у взрослых — с частотой встречаемости до 2%. Для лечения ночного недержания мочи используют много различных видов лекарств, как в качестве единственного метода лечения, так и в сочетании с другими видами лечения. Трициклики это антидепрессанты, которые используют для лечения ночного недержания мочи с 1960-х годов. Вероятно, их эффект обусловлен спазмолитическим действием на мочевой пузырь. В этом обзоре было изучено 64 клинических испытания трициклических лекарств, с участием 4071 ребенка.
Основные результаты:
Имипрамин является наиболее часто используемым трицикликом для лечения ночного недержания мочи. По сравнению с плацебо, трициклики уменьшают ночное недержание мочи примерно на одну ночь в неделю во время лечения и около пятой части детей достигают результата 14 «сухих» ночей. Однако, при прекращении лечения трицикликами большинство ночей снова становятся «влажными».
Неблагоприятные эффекты:
Трициклики столь же эффективны, как и другое часто используемое лекарство — десмопрессин. Однако, они имеют больше побочных эффектов, таких как судороги, эффекты со стороны сердца, печени и крови, включая низкое число белых кровяных клеток, особенно при передозировке, которые могут быть серьезными. Имеющиеся свидетельства позволяют предположить, что энурезные будильники являются более эффективным лечением энуреза, чем трициклики, и они не имеют побочных эффектов. Они [энурезные будильники] также имеют более устойчивый эффект после прекращения использования, но для своей эффективности они требуют больших усилий со стороны ребенка и большей поддержки со стороны членов семьи.
Они [энурезные будильники] также имеют более устойчивый эффект после прекращения использования, но для своей эффективности они требуют больших усилий со стороны ребенка и большей поддержки со стороны членов семьи.
Ограничения:
Большинство исследований, включенных в обзор, были старыми (самое последнее исследование — 2008 года), небольшими и низкого качества, с недостаточной информацией, чтобы оценить риск смещения. Доказательства в этом обзоре актуальны по 30 ноября 2015 года.
Энурез у детей — лечение (профилактика), причины появления, первые симптомы
Энурез — недержание мочи – патологическое состояние у детей старше пяти лет.
Встречается в дошкольном и школьном возрасте, причем чаще всего у мальчиков. Энурез — распространенная патология. По статистике, примерно у 15% детей в возрасте 5 лет диагносцируют это заболевание, у подростков его распространенность меньше — около 1%.
У 8–10% детей с ночным недержанием мочи в подростковом и взрослом возрасте сохраняются расстройства мочеиспускания днем, что нередко приводит к развитию психопатологических расстройств, значительному снижению качества жизни и требует длительного лечения.
Причины
- Различные инфекции, перенесённые ребёнком.
- Пороки развития.
- Нарушения функций мочеполовой системы.
- Незрелость и патология нервной системы.
- Стрессы, неврозы и иные нарушения психики.
- Замедленное созревание центральной нервной системы.
Чаще болезнь диагностируется и вылечивается амбулаторно. В госпитализации обычно нет нужды, если только энурез не связан с серьёзными патологиями почек и мочевого пузыря.
Основополагающая роль в диагностике нарушений функции мочевого пузыря отводится клиническому анализу мочеиспускания. Функция мочевого пузыря оценивается путем регистрации ритма спонтанных мочеиспусканий в течение 2–3 дней, заполняются специальные таблицы, позволяющие выявить «зрелый тип мочеиспускания» и синдром императивного мочеиспускания. Производится серия анализов мочи, а при необходимости — бактериологическое исследование. Уже на этой стадии можно определить предполагаемую причину энуреза и дальнейшую тактику обследования.
Профилактика
- Своевременный отказ от использования памперсов и вообще любых подгузников (после 2-х лет).
- Контроль количество выпитой ребенком жидкости, конечно, с учетом температуры окружающей среды и времени года.
- Своевременное лечение любых инфекций мочевых путей .
Если у ребенка уже выявлен энурез, необходимо заботиться о том, чтобы он жил нормальной жизнью, занимался спортом и много общался со сверстниками.
Подробнее о детской невролгии в клинике «ЮгМед»
причины и лечение – новости медицинского центра Неббиоло
Энурез – непроизвольное мочеиспускание у детей старше 5 лет, во время сна. Выделяют дневной и ночной энурез.
Акцент на возрасте сделан не просто так. Согласно всем стандартам Международного общества по удержанию мочи, любые расстройства мочеиспускания фиксируются у детей старше 5 лет. Потому что до 5 лет у детей формируется нервная система, и организм не всегда может контролировать позывы мочеиспускания. Любое же расстройство мочеиспускания у детей старше 5 лет требует срочной диагностики и лечения.
Несмотря на то, что энурез – распространённое заболевание, это далеко не простая ситуация. Это приводит ребёнка к социальной дезадаптации, у него снижается уровень IQ, ребёнок скован и находится в постоянном страхе от того, что может проснуться мокрым. Постоянная тревожность приводит к тому, что развиваются хронические заболевания внутренних органов, которые имеют только соматические причины – врачи даже не всегда могут их связать с психологическими проблемами.
Энурез – это очень серьёзный фактор психологического травмирования ребёнка. По данным статистики, энурез является третьей по частоте причиной психологического расстройства ребёнка после развода и драк между родителями.
Адекватный контроль за актом мочеиспускания формируется в первые годы жизни ребёнка. С 6 до 12 месяцев формируются навыки опрятности ребёнка. Родители чувствуют своего малыша, и понимают по определённым признакам, когда ему нужно в туалет. В этом возрасте начинают практиковать высаживание – на горшок, в ванной, в туалете – чтобы акт мочеиспускания был фиксированным для ребёнка и для родителей. Вырабатывается некий «режим» мочеиспускания.
Если пропустить этот важный период для малыша, почти не снимать с него подгузник, или не пытаться усадить на горшок, процесс налаживания мочеиспускания будет длительным. Условный рефлекс актов мочеиспускания и дефекации окончательно формируется у детей к 3-4 годам. В период с 1 до 3-х лет ребёнок постепенно привыкает к «режиму»: сначала он перестаёт непроизвольно мочиться ночью, затем начинает контролировать себя и во время дневного сна.
По достижению пятилетнего возраста, любая непроизвольная потеря мочи ребёнком требует срочного обследования и лечения. Родителям не стоит думать, что всё пройдёт само по себе: энурез – это заболевание, и нельзя ждать, что оно просто перестанет беспокоить. К 5 годам система мочеиспускания ребёнка должна функционировать адекватно, как у взрослого человека.
В среднем, от 7% до 12% детей разного возраста страдают энурезом – это более 2,5 миллионов детского населения в России. Каждый пятый ребёнок в младшей группе (4-5 лет) просыпается ночью мокрым, и этих ночей больше 2-х в неделю. По мере взросления детей процент такого явления уменьшается, и к 18 годам он составляет 1%.
Если у ребёнка в старшем возрасте сохраняется непроизвольное мочеиспускание, это уже энурез тяжёлой формы. Так, детей, которые просыпаются мокрыми в 4-5 лет, примерно половина, то детей с недержанием мочи в 13 лет – 10%. Зато больше половины детей 13-летнего возраста имеют больше 7 мокрых ночей в неделю.
Мальчики чаще страдают от энуреза, чем девочки, обычно это возраст 5-10 лет. Энурез – не столько медицинская, сколько социальная проблема страны, поэтому требует решения и со стороны медицины, и со стороны общества.
Энурез – не столько медицинская, сколько социальная проблема страны, поэтому требует решения и со стороны медицины, и со стороны общества.
Моносимптомный – когда есть только непроизвольное выделение мочи во время сна. 43% детей страдают данным видом энуреза. Лечение ведут педиатр и детский уролог.
Гиперсимптомный – как одно из проявлений неврологических заболеваний: родовые травмы, заболевания нервной системы. Лечение в этом случае назначается детским урологом и детским неврологом.
В зависимости от времени появления, выделяют следующие типы энуреза:
Первичный – когда у ребёнка нет сухих ночей, всегда есть выделения мочи.
Вторичный – когда ребёнок уже более 6 месяцев просыпался сухим, но возникла какая-то ситуация и энурез снова стал проявляться.
Основные причины возникновения энуреза:
Генетические. Если у обоих родителей в детстве был энурез, вероятность того, что он будет у ребёнка – более 77%, если у кого-то одного – порядка 44%.
Если родители не болели в детстве энурезом, вероятность заболевания у ребёнка не превышает 15%-16%.
Этиологические. К ним относятся: задержка созревания нервной системы; урологическая патология и инфекция мочевыводящих путей; нарушения реакции активации во время сна; нарушение ритма секреции гормона вазопрессина; действие психологических факторов и стресса.
Есть 3 основных фактора, которые влияют на активность энуреза.
— У всех детей маленькая ёмкость мочевого пузыря, который не может полноценно растянуться во время сна. Также у детей повышенная активность мочевого пузыря вместе со снижением функциональной ёмкости, когда он начинает реактивно сокращаться
— Ночная полиурия – когда в ночное время вырабатывается большое количество мочи, больше, чем в дневное время.
— Дети, больные энурезом, очень глубоко спят: у них нарушены фазы сна, и они не могут проснуться для утоления позыва мочеиспускания./kids-bed-wetting-634721457-57d182385f9b5829f4341975.jpg)
В первую очередь, необходимо обратиться к педиатру, чтобы доктор собрал точный анамнез: как часто проявляется непроизвольное выделение мочи, какой объём мочи, как давно, в какие периоды времени и т.д. Это очень важные показатели, они помогут выявить причину энуреза и поставить верный диагноз.
Врач должен осмотреть ребёнка, оценить его поведение, активность, работу нервной системы. Для постановки диагноза педиатр оценивает неврологические рефлексы, и, если необходимо, направляет на осмотр к неврологу.
Родители должны быть готовы к тому, что доктор на приёме будет задавать вопросы не только о мочеиспускании, но и о качестве дефекации – насколько регулярен стул, какова плотность и т.д. Это нужно для того, чтобы понять, как функционируют внутренние органы малого таза ребёнка, и важно для назначения лечения. Для удобства ведётся дневник мочеиспускания.
Какие анализы нужно сдать при энурезе?Детям необходимо сдать общий анализ мочи и БАК-посев мочи. Но, как правило, эти показатели недостаточно информативны, поэтому зачастую требуются УЗИ мочевого пузыря, оценка активности акта мочеиспускания (динамическое исследование).
Лечение энурезаПодходов к лечению энуреза большое множество. В качестве небольшого экскурса-отступления — учебник по педиатрии 1897 года, в котором было написано:
— если у ребёнка не открывается головка полового члена ребёнка, нужно сделать обрезание
— нельзя наказывать ребёнка за недержание мочи
— необходимо удалить аденоиды
Как же аденоиды связаны с энурезом? Аденоиды затрудняют дыхание во время сна, и соответственно нарушают его качество. В последнее время возникает всё больше теорий и исследований, указывающих на прямую зависимость наличия аденоидов и энуреза. Конечно, не у всех детей есть такая проблема, и необходимо сначала проконсультироваться с ЛОРом, но тот факт, что для лечения энуреза необходимо нормализовать качество сна ребёнка, очень важен.
Есть определённый алгоритм лечения детей от энуреза.
Уротерапия – совокупность методов когнитивного воздействия не только на ребёнка, но и на семью в целом. Врач рассказывает семье, что за заболевание – энурез. О возможных причинах, проявлениях и самое главное о том, что в этом никто не виноват.
В частности, врач даёт родителям рекомендации:
— как правильно приучить ребёнка к горшку, чтобы рефлекс был сформирован максимально быстро и максимально устойчиво.
— по режиму дня: все активности должны проходить в первой половине дня, после 8 ребёнок должен успокоиться, и лечь спать не в возбуждённом состоянии.
— поясняет, что родителям необходимо контролировать стул ребёнка: любое расстройство кишечника может привести к усугублению проблем с энурезом.
— при энурезе не следует на ночь напиваться водой, особенно газированными напитками.
Родителям важно понимать, какой психологический дискомфорт испытывает их ребёнок при энурезе, будучи в школьном возрасте. Задача родителей – не усугублять данную ситуацию, а наоборот, всячески поддерживать ребёнка в этот период.
Например, нет ничего постыдного в том, чтобы ребёнок 7 лет ложился спать в подгузнике во время лечения энуреза: израильские учёные доказали, что при этом нормализуется психоэмоциональное состояние ребёнка, он лучше спит, зная, что не проснётся мокрым. Это, несомненно, способствует выздоровлению.
Есть статистика, которая показывает, что 15% детей самоизлечились за год таким образом!
Существует также БОС-терапия (биологически обратная связь) – комплекс мероприятий с помощью специального оборудования, которое позволяет детям контролировать сокращения мочевого пузыря и не выпускать мочу. К сожалению, в Томске пока нет такого оборудования.
На сегодняшний день существует 2 направления лечения от энуреза: аларм-терапия и фармакотерапия.
Аларм-терапия – это лечение по методу «будильника», направленное на детей, у которых глубокий сон. Под простыню ребёнка или в нижнее бельё устанавливается датчик, который реагирует на первые капли мочи. Датчик начинает издавать звуковые сигналы, ребёнок просыпается и акт мочеиспускания прерывается.
Под простыню ребёнка или в нижнее бельё устанавливается датчик, который реагирует на первые капли мочи. Датчик начинает издавать звуковые сигналы, ребёнок просыпается и акт мочеиспускания прерывается.
Конечно, это лечебная манипуляция, в которой участвует вся семья – ведь не только ребёнок просыпается. Поэтому семья должна быть готова к данной ситуации. Но эта методика очень эффективна – 55%-87% выздоровления в 3 первых месяца лечения. Со временем у ребёнка вырабатывается рефлекс, позволяющий самостоятельно контролировать мочеиспускание.
Фармакотерапия – лечение с помощью медикаментов. Врач назначает препараты, которые успокаивают сокращение мочевого пузыря. Но так как процент детей, страдающих гиперактивностью мочевого пузыря очень мал, чаще всего фармакотерапия идёт только как дополнение к основному лечению.
Когда речь шла о причинах энуреза, упоминался гормон вазопрессин. Он имеет пик концентрации в ночное время. У детей же, больных энурезом, этого не происходит, и потому ночью мочи выделяется больше, чем днём.
Отсюда ещё один способ лечения энуреза: ввести вазопрессин (в таблетках) ребёнку перед сном и искусственно сформировать пик гормона, тем самым уменьшая количество мочи. Наряду с аларм-терапией, это самый эффективный метод лечения.
Эффективность лечения оценивается врачом за 2-3 месяца, и, если не помогает одна терапия, назначается другая. При грамотно выстроенном лечении, за полгода можно уйти от 6 мокрых ночей к одной. За год ребёнок полностью выздоравливает.
Обязательно обратитесь к врачу с проблемой энуреза, не откладывайте лечение! Ваше терпение плюс наш профессионализм сделают ребёнка и всю семью счастливой и здоровой.
Посещение детского уролога раз в год для профилактики поможет избежать развития или появления того или иного заболевания мочеполовой системы ребёнка.
Приём ведёт уролог Царёва Анна Викторовна
Лечение ночного энуреза у детей
Ночное недержание мочи известно человечеству уже в течение многих веков. На современном этапе развития медицины под ночным недержанием мочи понимают непроизвольное мочеиспускание во время ночного или дневного сна.
На современном этапе развития медицины под ночным недержанием мочи понимают непроизвольное мочеиспускание во время ночного или дневного сна.
При первичном обращении ребёнка к врачу с жалобой на ночное недержание мочи, в первую очередь, необходимо исключить порок развития мочевого тракта и позвоночника, инфекционно-воспалительные заболевания мочевыделительной системы, заболевания центральной нервной системы, диабет. Важную роль в определении этиологии энуреза и выборе лечебной тактики играет анамнез. Особое внимание следует уделать изучению акушерского анамнеза, в частности, наличию угрозы прерывания беременности, гестоза, анемии, маловодия, многоводия, хронической внутриутробной гипоксии, асфиксии в родах. Выясняются особенности развития ребёнка в первые три года жизни (ушибы, сотрясения головного мозга, нейроинфекции и т.д.).
Большое значение придаётся выяснению стиля воспитания, требований родителей к формированию навыков опрятности у ребёнка, наличию лейкоцитурии, запоров, энкопреза. Определяют генетическую предрасположенность, характер недержания мочи, частоту эпизодов; факторы, предшествовавшие началу заболевания (психическая травма, нервное потрясение, переохлаждение, острое заболевание с повышением температуры тела, с изменениями или без них в анализах мочи), характер ночного сна ребёнка, наличие патологических феноменов сна в виде снохождения, сноговорения, бруксизма (скрип зубами). Детальная, тщательная история больного энурезом позволит избежать многих ненужных обследований.
Основополагающая роль в диагностике нарушений функции мочевого пузыря отводится клиническому анализу мочеиспускания. Функция мочевого пузыря оценивается путём регистрации ритма спонтанных мочеиспусканий в течение 2-3 дней, заполняются специальные таблицы, позволяющие выявить «зрелый тип мочеиспускания» и синдром императивного мочеиспускания.
Лечение психогенного недержание мочи.
При корреции невротических нарущений на первый план выходят психотерапевтические и социально-педагогические меры, а затем уже фармакотерапия. Чаще всего психотерапию проводят на фоне медикаментозного лечения: одно усиливает другое. Психотерапия применяется в основном в виде внушения в состоянии сомноленции и в предсонном состоянии. В состоянии сомноленции (в первой стадии гипнотического состояния) проводят внушение для достижения чувства внутренней стабильности, спокойствия, равнодушия к перенесенной психической травме. В предсонном состоянии последовательно внушают: 1) состояние сомнолентности; 2) ликвидацию определённых симптомов с упором на невротическое недержание мочи; 3)переход гипнотического состояния в физиологический сон.
Чаще всего психотерапию проводят на фоне медикаментозного лечения: одно усиливает другое. Психотерапия применяется в основном в виде внушения в состоянии сомноленции и в предсонном состоянии. В состоянии сомноленции (в первой стадии гипнотического состояния) проводят внушение для достижения чувства внутренней стабильности, спокойствия, равнодушия к перенесенной психической травме. В предсонном состоянии последовательно внушают: 1) состояние сомнолентности; 2) ликвидацию определённых симптомов с упором на невротическое недержание мочи; 3)переход гипнотического состояния в физиологический сон.
Лечение неврозоподобного непроизвольного мочеиспускания, обусловленного дисфункцией уретры и мочевого пузыря.
Лечение этих расстройств обычно длительное, продолжается порой годами и складывается из определённых физических упражнений, режима дня, диеты и приёма препаратов. Из физических упражнений — это плавание, езда на велосипеде, прыжки, бег. По утрам больные должны делать зарядку, укрепляющую мышцы малого таза: подпрыгивать, скакать через верёвку и т.д.
Необходимо ограничивать приём жидкости в вечернее время: приблизительно за 2-3 ч до отхода ко сну не употреблять жидкость. В утреннее время и в середине дня ограничивать приём жидкости не следует. Перед сном постараться опорожнить мочевой пузырь. При позыве на мочеиспускание рекомендуется выпускать мочу дробно: выпустить часть мочи, прекратить выпускать, затем снова выпустить и т.д. Это способствует укреплению сфинктеров. С этой же целью перед тем, как выпустить порцию мочи, необходимо потерпеть, не мочиться.
Главным в терапии недержания мочи, вызванного преимущественно нарушением тонуса мочевого пузыря, является физиотерапия и близкие к ней методы лечения. Основное показание к ним — не вообще недержание мочи, а именно дисфункция мочевого пузыря. Одним из самых распространённых физиотерапевтических приёмов лечения этого вида недержания мочи является гальванизация области мочевого пузыря по Щербаку. Процедура продолжается 10-12 минут, на курс 10-12 процедур через день. Эффективным способом избавления от дисфункции мочевого пузыря и связанного с нею недержания мочи является иглорефлексотерапия.
Процедура продолжается 10-12 минут, на курс 10-12 процедур через день. Эффективным способом избавления от дисфункции мочевого пузыря и связанного с нею недержания мочи является иглорефлексотерапия.
Ночное недержание мочи оказывает пагубное влияние на психику ребёнка. Дети стыдятся своего «порока», стремятся его скрыть, болезненно реагируют на насмешки других детей и на упрёки взрослых.У них развивается стремление избегать общества детей, возникает ощущение своей неполноценности, развивается робость, чувствительность, неуверенность в своих силах, иногда упрямство, аффективные вспышки (патологическое развитие личности). Неправильный подход к детям, страдающим недержанием мочи (когда их стыдят, заставляют замывать белье, наказывают) приводят к усилению заболеванию.
Душевные переживания ребёнка не могут пройти бесследно для последующего развития человека. Как утверждал один литературный персонаж, «всё забывается, но детство — никогда». Следует отметить, что даже в упорных «хронических» случаях энурез к восемнадцати годам ослабевает и постепенно исчезает, обычно исключение составляют дети с глубой умственной отсталостью.
Заведующая детским отделением
ОКУ « ЛОПНБ» Никитина Ольга Николаевна.
Недержание мочи у ребенка 3–х лет
Недержание мочи у ребенка 3- лет зачастую становится для мам поводом поднять тревогу и заподозрить энурез.
Тем не менее, энурез – заболевание, которое врач диагностирует только если ребенку с недержанием мочи больше пяти лет. Ситуация, когда ребенок мочится ночью в постель до достижения этого возраста, держится в пределах нормы.
С чем тогда связано беспокойство родителей? Во-первых, большинство детей ранней возрастной группы к двум годам, как правило, уже научается проситься на горшок. Во-вторых, в среднем именно в три года ребенок начинает посещать садик. Тогда недержание мочи становится проблемой не только семьи, но и учреждения, по мнению мам. Однако стоит понимать, что в этот период недержание все еще является нормой. Период созревания нервной системы и формирования рефлексов мочеиспускательной системы у каждого малыша индивидуален.
Период созревания нервной системы и формирования рефлексов мочеиспускательной системы у каждого малыша индивидуален.
Если малыш продолжает писаться ночью в то время, как некоторые дети из его группы уже спят без подгузников и остаются сухими, это не повод считать его замедленным в развитии или диагностировать ночной энурез. Напомним, что диагноз энурез не ставится на одном только признаке неконтролируемого мочеиспускания. Чтобы сделать выводы о ночном энурезе, врач тщательно собирает анамнез, делает анализы и в некоторых случаях назначает осмотр и консультацию у психолога.
Причин, по которой ребенок в 3 года продолжает писаться по ночам может быть множество, но основная – физиологическая. Организм еще не до конца научился управлять сигналами, поступающими в мозг. Передача сигналов между нервными окончаниями в тканях мочевого пузыря и мозгом осуществляется слабо – и тогда ребенок просыпается уже после «аварии», либо пока не осуществляется вообще – тогда малыш продолжает спать.
Гораздо большее волнение вызывает у родителей недержание мочи у ребенка в три года, если ему какое-то время уже удавалось справляться и просыпаться сухим, но потом неконтролируемое мочеиспускание возобновилось. Ведь эта ситуация указывает на неслучайный характер недержания, его вторичное появление вызвала определенная причина. Как правило, так бывает, если малыш переохладился во время прогулки, иногда влияет инфекция и воспалительные процессы в мочевыделительной системе. Характерно недержание также и для деток с гиперактивностью – в этом случае организм использует мочеиспускание как способ релаксации.
Что делать, если ребенок в 3 или 3,5 года писается по ночам?
Как мы уже выяснили, недержание у ребенка трех лет – не энурез, и какое-то конкретное лечение не требуется, если оно не является побочным эффектом переохлаждения и т.п.
Но мокрые пижамы, постель и ночные пробуждения изматывают не только малыша, но и родителей, как физически, так и психологически. Поэтому до момента, пока малыш не «перерастет», можно предпринять некоторые действия, которые облегчат ситуацию, если не исправят ее полностью.
• Итак, первое, о чем нужно помнить, – микроклимат в детской. Ни в коем случае не ругайте малыша за «провинность», которую он не может контролировать. Три года – слишком ранний возраст, чтобы требовать от него ответственности за мокрые штанишки. Просто приучайте малыша ходить на горшок перед сном, доводите эту привычку до автоматизма и во всем поддерживайте ребенка.
• Помните, что в этом возрасте дети изучают и запоминают что-либо лучше, когда это подано в игровой форме. Используйте это, придумывайте истории, поощряйте самостоятельность и т.д.
• Зачастую дети не хотят вставать на горшок, потому что боятся. А в своих страхах они могут и не признаваться родителям, поэтому стоит позаботиться о комфорте малыша: включите детский ночник с мягким светом, горшок поставьте недалеко от кровати.
В целом, к четырем-пяти годам ночное недержание мочи сходит на нет. Если этого не произошло в четыре года, все еще нет повода беспокоиться. Если малыш старше пяти лет, тогда могут возникнуть проблемы – скоро школа и первая серьезная самостоятельность, так что его в этом возрасте уже стоит показать специалисту.
Недержание мочи у детей | Johns Hopkins Medicine
Что такое недержание мочи (энурез)?
Недержание мочи — это потеря контроля над мочевым пузырем. У детей младше 3 лет отсутствие полного контроля над мочевым пузырем является нормальным явлением. По мере взросления дети становятся более способными контролировать свой мочевой пузырь. Когда недержание мочи происходит у ребенка, который достаточно взрослый, чтобы контролировать свой мочевой пузырь, это называется энурезом. Энурез может случиться как днем, так и ночью. Энурез может расстраивать.Но важно набраться терпения и помнить, что это не вина вашего ребенка. У ребенка нет контроля над энурезом. И есть много способов вылечить энурез и помочь своему ребенку.
Когда возникает проблема с энурезом?
У многих детей время от времени может быть энурез. Некоторым детям может потребоваться больше времени, чем другим, чтобы научиться управлять своим мочевым пузырем. Девочки часто контролируют мочевой пузырь раньше мальчиков. Из-за этого у девочек энурез диагностируется раньше, чем у мальчиков. Девочки могут быть диагностированы уже в возрасте 5 лет.Мальчикам не ставят диагноз до достижения возраста 6 лет.
Некоторым детям может потребоваться больше времени, чем другим, чтобы научиться управлять своим мочевым пузырем. Девочки часто контролируют мочевой пузырь раньше мальчиков. Из-за этого у девочек энурез диагностируется раньше, чем у мальчиков. Девочки могут быть диагностированы уже в возрасте 5 лет.Мальчикам не ставят диагноз до достижения возраста 6 лет.
Виды энуреза
Врачи делят энурез на 4 типа. У ребенка может быть один или несколько из этих типов:
-
Суточный (дневной) энурез. Это недержание мочи днем.
-
Ночной (ночной) энурез. Это означает недержание мочи в ночное время. Это часто называют ночным недержанием мочи. Это самый распространенный тип энуреза.
-
Первичный энурез. Это происходит, когда ребенок не полностью освоил приучение к туалету.
-
Вторичный энурез. Это когда ребенок переживает период сухости, но затем возвращается к периодам недержания мочи.
Что вызывает энурез?
Энурез имеет множество возможных причин. Причина ночного энуреза часто неизвестна. Но некоторые возможные причины могут включать один или несколько из следующих факторов:
-
Беспокойство
-
Синдром дефицита внимания / гиперактивности (СДВГ)
-
Определенные гены
-
Запор, давящий на мочевой пузырь
-
Диабет
-
Недостаточно антидиуретического гормона (АДГ) в организме во время сна
-
Обструктивное апноэ во сне (СОАС)
-
Гиперактивный мочевой пузырь
-
Более медленное физическое развитие
-
Малый мочевой пузырь
-
Структурные проблемы мочевыводящих путей
-
Проблемы с ощущением наполнения мочевого пузыря во время сна
-
Инфекция мочевыводящих путей (ИМП)
-
Очень глубокий сон
Дневной энурез может быть вызван:
-
Беспокойство
-
Кофеин
-
Запор, давящий на мочевой пузырь
-
Недостаточно часто ходить в ванную
-
Недостаточное мочеиспускание во время прогулки
-
Гиперактивный мочевой пузырь
-
Малый мочевой пузырь
-
Структурные проблемы мочевыводящих путей
-
Инфекция мочевыводящих путей (ИМП)
Как диагностируется энурез?
Лечащий врач вашего ребенка спросит о его истории болезни. Обязательно сообщите врачу:
Обязательно сообщите врачу:
-
Если у других членов семьи был энурез
-
Как часто ваш ребенок мочится в течение дня
-
Сколько выпивает ваш ребенок вечером
-
Если у вашего ребенка есть такие симптомы, как боль или жжение при мочеиспускании
-
Если моча темная или мутная или в ней есть кровь
-
Если у вашего ребенка запор
-
Если ваш ребенок недавно переживал стресс в своей жизни
Поставщик медицинских услуг может провести медицинский осмотр вашего ребенка.Вашему ребенку также могут потребоваться анализы, такие как анализы мочи или крови. Это делается для выявления медицинских проблем, таких как инфекция или диабет.
Как лечится энурез?
Во многих случаях энурез проходит со временем и не требует лечения. Если необходимо лечение, могут помочь многие методы. К ним относятся:
-
Изменения в приеме жидкости. Вам могут посоветовать давать ребенку меньше жидкости в определенное время дня или вечером.
-
Исключите кофеин из рациона вашего ребенка. Кофеин содержится в коле и многих газированных напитках. Он также содержится в черном чае, кофейных напитках и шоколаде.
-
Ночное бодрствование по расписанию. Это значит разбудить ребенка ночью, чтобы он помочился.
-
Тренировка мочевого пузыря. Сюда входят упражнения и мочеиспускание по расписанию.
-
Использование сигнализации влажности. В нем используется датчик, который определяет влажность и подает сигнал тревоги. Затем ваш ребенок встает, чтобы воспользоваться ванной.
-
Лекарства. Лекарства могут повысить уровень АДГ или успокоить мышцы мочевого пузыря.

-
Консультации. Работа с психологом может помочь вашему ребенку справиться с изменениями в жизни или другим стрессом.
Поработайте с лечащим врачом вашего ребенка, чтобы найти лучший выбор, который может помочь вашему ребенку.
Советы по ведению энуреза
-
Помните, ваш ребенок не может справиться с проблемой без посторонней помощи. Постарайтесь не ругать и не обвинять. Убедитесь, что вашего ребенка не дразнят семья или друзья.
-
Имейте в виду, что у многих детей энурез перерастает.
-
Защитите матрасную кровать вашего ребенка с помощью пластмассовой простыни.
-
Имейте под рукой сменную одежду во время прогулки.
Недержание мочи у детей — проблемы со здоровьем детей
Тип недержания мочи помогает врачу определить вероятную причину. Если у ребенка никогда не было постоянного сухого периода в течение дня, врач может рассмотреть возможность врожденного порока, анатомической аномалии или определенного поведения, которое может привести к недержанию мочи.
Несколько необычных, но важных заболеваний влияют на нормальную анатомию или функцию мочевого пузыря, что может привести к недержанию мочи.Например, дефект спинного мозга, такой как расщелина позвоночника, может вызвать нарушение функции нервов мочевого пузыря и привести к недержанию мочи. У некоторых младенцев есть врожденный дефект, который препятствует полному развитию мочевого пузыря или уретры, что приводит к почти постоянной потере мочи (полное недержание мочи). Другой тип врожденного дефекта приводит к тому, что трубки, соединяющие почки с мочевым пузырем (мочеточники), заканчиваются в ненормальном месте в мочевом пузыре или даже вне мочевого пузыря (например, во влагалище, уретре или на поверхности тела), вызывая недержание мочи (см. Неуместные мочеточники). У некоторых детей наблюдается гиперактивный мочевой пузырь, который легко спазмируется или сокращается, вызывая недержание мочи, тогда как другим может быть трудно опорожнить мочевой пузырь.
У некоторых детей наблюдается гиперактивный мочевой пузырь, который легко спазмируется или сокращается, вызывая недержание мочи, тогда как другим может быть трудно опорожнить мочевой пузырь.
Определенное поведение может привести к дневному недержанию мочи, особенно у девочек. Такое поведение включает нечастое мочеиспускание и мочеиспускание в неправильном положении (ноги слишком близко друг к другу). В таких позах моча может накапливаться во влагалище во время мочеиспускания, а затем вытекать из нее после вставания. Некоторые девушки при смехе испытывают спазм мочевого пузыря, что приводит к недержанию мочи.”
Если ребенок долгое время был сухим и недержание мочи новое, врач рассматривает состояния, которые могут вызвать потерю удержания. К ним относятся запоры, инфекции, диета, эмоциональный стресс и сексуальное насилие. Некоторые заболевания, которые развиваются у ребенка, могут вызвать новое недержание мочи. Запор, который определяется как затрудненный, твердый или нечастый стул, является наиболее частой причиной внезапных изменений в удержании мочи у детей. Бактериальные инфекции мочевыводящих путей (ИМП) и вирусные инфекции, вызывающие раздражение мочевого пузыря (бактериальный или вирусный цистит), являются частыми инфекционными причинами.
Чтобы предотвратить утечку мочи, многие дети с недержанием мочи учатся скрещивать ноги или использовать другие положения (удерживающие маневры), такие как приседание (иногда с зажатой рукой или пяткой между ног). Эти удерживающие маневры могут увеличить вероятность развития инфекции мочевыводящих путей. У сексуально активных подростков могут быть проблемы с мочеиспусканием, вызванные некоторыми заболеваниями, передающимися половым путем. Диетические причины включают кофеин и кислые соки, такие как апельсиновый и томатный сок, которые могут раздражать мочевой пузырь и приводить к утечке мочи.Стрессовые события, такие как развод или развод родителей, переезд или потеря члена семьи, могут вызвать у ребенка недержание мочи. Точно так же у детей, подвергшихся сексуальному насилию, может развиться недержание мочи. У детей с сахарным или несахарным диабетом может развиться недержание мочи, потому что при этих заболеваниях выделяется чрезмерное количество мочи.
Точно так же у детей, подвергшихся сексуальному насилию, может развиться недержание мочи. У детей с сахарным или несахарным диабетом может развиться недержание мочи, потому что при этих заболеваниях выделяется чрезмерное количество мочи.
Причины недержания мочи различаются в зависимости от того, возникает ли недержание днем или в основном ночью.
В случаях недержания в ночное время (энурез) в случаях большинство случаев не связаны с заболеванием, а являются результатом сочетания факторов, в том числе
-
Незавершенное приучение к туалету
-
Мочевой пузырь, который сокращается до того, как он полностью наполнится
-
Слишком много алкоголя перед сном
-
Проблемы с пробуждением (например, очень глубокий сон)
-
Семейный анамнез (если у одного из родителей было ночное недержание мочи, есть 30% шанс, что у потомства оно будет, возрастает до 70%, если оно есть у обоих родителей)
Для дневного недержания мочи, распространенных причины включают
-
Мочевой пузырь, раздраженный из-за инфекции мочевыводящих путей или из-за чего-то давящего на него (например, полная прямая кишка, вызванная запором)
-
Уретровагинальный рефлюкс (также называемый вагинальным мочеиспусканием), который может возникать у девочек, которые мочатся в неправильном положении или у которых есть дополнительные кожные складки, и может вызывать обратное попадание мочи во влагалище, а затем утечку, когда они встают
-
Анатомические аномалии (например, неправильно расположенный мочеточник у девочек или врожденная непроходимость мочевыводящих путей)
-
Слабость мочевого сфинктера, который контролирует отток мочи из мочевого пузыря (например, из-за аномалии спинного мозга)
-
Мочевой пузырь, который не опорожняется полностью (нейрогенный пузырь) из-за дефекта спинного мозга или нервной системы
Примерно 30% случаев ночного недержания мочи составляет основное заболевание. Факторы, способствующие этому, включают некоторые расстройства, вызывающие дневное недержание мочи, а также расстройства, вызывающие увеличение количества мочи. К таким расстройствам относятся сахарный диабет, несахарный диабет, серповидно-клеточная анемия (и иногда серповидно-клеточная анемия).
Факторы, способствующие этому, включают некоторые расстройства, вызывающие дневное недержание мочи, а также расстройства, вызывающие увеличение количества мочи. К таким расстройствам относятся сахарный диабет, несахарный диабет, серповидно-клеточная анемия (и иногда серповидно-клеточная анемия).
Общее недержание у детей — Фонд помощи урологам
У ребенка могут возникнуть проблемы с контролем мочевого пузыря (недержание мочи), если он случайно вытечет мочу и не научился пользоваться туалетом. Дневное недержание мочи, также называемое дневным недержанием мочи, в широком смысле определяется как непроизвольное, спорадическое истечение мочи в течение дня у детей в возрасте 5 лет и младше.Ночное недержание мочи (ночной энурез) чаще называют ночным недержанием мочи и возникает, когда ребенок бесконтрольно мочится во время сна.
Многие дети обретают контроль над своим мочевым пузырем в возрасте от 2 до 4 лет, хотя периодическое недержание мочи по-прежнему часто встречается у детей в возрасте от 4 до 6 лет. К 4 годам, когда большинство детей могут оставаться сухими в течение дня, дневное недержание мочи может расстраивать и смущать. К 5 или 6 годам у детей может возникнуть проблема ночного недержания мочи, если они мочатся в постель один или два раза в неделю (или чаще) в течение нескольких месяцев.
«Лечение недержания мочи у детей, такое как лекарства и устройства сигнализации ночного недержания мочи, не рекомендуется до тех пор, пока ребенку не исполнится 6 лет», — говорит Стейси Танака, доктор медицины, детский уролог из детской больницы Монро Карелл-младший при университете Вандербильта.
Чтобы диагностировать дневное или ночное недержание мочи, ваш врач может попросить вас вести учет привычек вашего ребенка в ванной в «дневнике мочевого пузыря». Если требуется дополнительная информация, ваш врач может назначить анализ крови, мочи или сканирование мочевого пузыря.
Общие сведения о дневном увлажнении
Хотя все причины дневного переувлажнения неизвестны, некоторые объяснения существуют. Например, у некоторых детей мочевой пузырь недостаточно велик, чтобы удерживать мочу, и это может вызвать дневное недержание мочи. У других детей мочевой пузырь достаточно большой, но имеет спазмы (сокращения), которые вызывают утечку мочи. Некоторые дети настолько заняты игрой со своими друзьями или участием в классных занятиях, что забывают «слушать», как их мочевой пузырь говорит им, что пора в туалет.Когда они понимают, что им нужно в туалет, уже слишком поздно. Дополнительные причины дневного недержания мочи включают инфекции мочевыводящих путей, запоры и употребление определенных напитков, таких как сода, которые могут раздражать мочевой пузырь.
Например, у некоторых детей мочевой пузырь недостаточно велик, чтобы удерживать мочу, и это может вызвать дневное недержание мочи. У других детей мочевой пузырь достаточно большой, но имеет спазмы (сокращения), которые вызывают утечку мочи. Некоторые дети настолько заняты игрой со своими друзьями или участием в классных занятиях, что забывают «слушать», как их мочевой пузырь говорит им, что пора в туалет.Когда они понимают, что им нужно в туалет, уже слишком поздно. Дополнительные причины дневного недержания мочи включают инфекции мочевыводящих путей, запоры и употребление определенных напитков, таких как сода, которые могут раздражать мочевой пузырь.
Если дневное недержание мочи вызывает у вашего ребенка беспокойство или влияет на его социальные отношения, вы можете поговорить со своим педиатром о поведенческих стратегиях и / или стратегиях лечения, которые могут быть правильными для вашей семьи. Ваш педиатр также может спросить, не страдает ли ваш ребенок ночным недержанием мочи.
«Дневное и ночное увлажнение могут быть связаны, но это разные проблемы», — говорит Танака. «Если ребенок страдает ночным недержанием мочи в одиночестве без дневного недержания мочи, лечение будет отличаться от лечения ребенка, у которого проблемы с недержанием мочи днем и ночью». Она отмечает, что если возникает ночное и дневное недержание мочи, то в первую очередь следует обратить внимание на дневное недержание мочи.
Что такое ночное недержание мочи
Около 5 миллионов детей в Соединенных Штатах страдают ночным недержанием мочи.Хотя многие дети справляются с проблемами ночного недержания мочи, некоторым детям на это требуется больше времени, чем другим.
«Ночное недержание мочи очень распространено, и никто не знает, почему некоторые дети перерастают ночное недержание мочи в 3 года, а другие — в 20 лет», — сказал Танака.
Существует 2 типа ночного недержания мочи. «Первичный ночной энурез» — это когда у ребенка старше 5 лет никогда не бывает сухой ночи. «Вторичный ночной энурез» — это когда у ребенка сухие ночи в течение как минимум 6 месяцев, но затем он снова начинает мочиться в постель.
«Вторичный ночной энурез» — это когда у ребенка сухие ночи в течение как минимум 6 месяцев, но затем он снова начинает мочиться в постель.
Распространенные причины ночного недержания мочи включают семейный анамнез (генетику), медленное развитие контроля над мочевым пузырем, маленькие мочевые пузыри, стресс и выделение слишком большого количества мочи во время сна. Ночное недержание мочи часто возникает у детей, которые спят крепко или «глубоко». Спящие обычно не просыпаются вовремя, чтобы добраться до ванной, как только они получают сигнал из мочевого пузыря о необходимости помочиться.
Если у вашего ребенка проблемы с ночным недержанием мочи, ваш врач также захочет узнать, ходит ли ребенок в туалет чаще в течение дня, даже если у него не было несчастных случаев.Для вашей медицинской бригады важно понимать весь спектр проблем с мочеиспусканием. Возможные стратегии могут включать в себя сигнализацию ночного недержания мочи или лекарства.
Также важно знать, что если единственным симптомом у ребенка является ночное недержание мочи, редко это считается серьезной медицинской проблемой. Но для некоторых детей это может быть проблемой общества. Например, если у вас есть 8-летний мальчик, который мочится в постель, но это не влияет на его социальную активность или его отношение к себе, то ночное недержание мочи лечить не обязательно.
Устройства сигнализации ночного недержания мочи
Устройства сигнализации ночного недержания мочи являются наиболее эффективным средством лечения ночного недержания мочи, отмечает Танака. В этих устройствах датчик помещается в нижнее белье ребенка или подтягивается. Когда намокнет цензор, сработает сигнализация. Конечно, к тому времени, когда датчик намокнет, в этот момент уже поздно идти в ванную. Устройства сигнализации ночного недержания мочи работают по повторению. Если ребенок регулярно просыпается, когда мочится в постель, ночное недержание мочи в конце концов прекращается.
Одна из проблем, связанных с устройствами сигнализации ночного недержания мочи, заключается в том, что их трудно использовать и часто в них задействованы другие люди. Например, детям, которые спят, могут понадобиться родители или опекуны, которые будут их разбудить при срабатывании будильника. Еще одна проблема, связанная с этими устройствами, заключается в том, что семьи должны постоянно их использовать. Устройства сигнализации ночного недержания мочи не будут работать, если они будут использоваться только изредка.
Например, детям, которые спят, могут понадобиться родители или опекуны, которые будут их разбудить при срабатывании будильника. Еще одна проблема, связанная с этими устройствами, заключается в том, что семьи должны постоянно их использовать. Устройства сигнализации ночного недержания мочи не будут работать, если они будут использоваться только изредка.
«Устройства сигнализации ночного недержания мочи необходимо использовать каждую ночь в течение примерно 3 месяцев», — говорит Танака. «А некоторые дети мочат постель несколько раз за ночь, так что вы можете себе представить, если маме или папе нужно утром идти на работу или в доме есть другие дети, это может быть сложно.«
Страхованиеобычно не распространяется на устройства сигнализации ночного недержания мочи. Общий диапазон цен составляет от 100 до 150 долларов. Учитывая затраты времени и средств, семьям важно серьезно подумать, подходят ли эти устройства для их домашнего хозяйства.
Лекарства от ночного недержания мочи
Лекарства также могут помочь при ночном недержании мочи. Например, если ребенок мочится в постель и из-за этого боится пойти на ночевку или в школу, тогда это может быть ситуация, когда врач может рассмотреть лекарства, записки Танака.С другой стороны, если ваш ребенок не обеспокоен или не испытывает негативных последствий ночного недержания мочи, также можно не принимать лекарства.
Родители должны знать, что лекарства первой линии от ночного недержания мочи, такие как десмопрессинацетат (DDAVP), не работают для всех детей. Возможно, вам придется изучить другие варианты лекарств для вашего ребенка.
Педиатры общего профиля могут справиться со многими проблемами, связанными с недержанием мочи. Но поскольку педиатрам общего профиля приходится лечить так много вещей, они могут направить некоторых пациентов к детскому урологу, у которого есть больше времени, чтобы проводить с пациентом и который лучше знаком с научно обоснованными стратегиями лечения недержания мочи у детей. Например, не было доказано, что такие стратегии, как ограничение жидкости перед сном или разбудить ребенка посреди ночи, чтобы отвести его в ванную, помогают остановить ночное недержание мочи.
Например, не было доказано, что такие стратегии, как ограничение жидкости перед сном или разбудить ребенка посреди ночи, чтобы отвести его в ванную, помогают остановить ночное недержание мочи.
Помните, что недержание мочи — не вина вашего ребенка. Наберитесь терпения и никогда не наказывайте своего ребенка за несчастные случаи.
Дневное недержание мочи (недержание мочи) | Детская больница Филадельфии
Недержание мочи — это истечение мочи. Это может быть очень неприятно и неудобно для семей и детей.Ежегодно мы лечим более 1000 детей от недержания мочи.
К различным типам недержания относятся:
- Ургентное недержание мочи : Характеризуется частыми и неотложными походами в туалет, связанными с попытками задержать мочу, такими как скрещивание ног, приседание на корточки и танцы для предотвращения утечки.
- Дисфункциональное мочеиспускание : Когда мочевой пузырь опорожняется, дети с дисфункциональным мочеиспусканием напрягают мышцы тазового дна и могут перекрыть поток мочи до полного опорожнения мочевого пузыря.Они могут оставлять в мочевом пузыре большое количество мочи, которая вытекает после мочеиспускания.
- Малоактивный мочевой пузырь : Дети с недостаточной активностью мочевого пузыря склонны откладывать мочеиспускание и опорожнять мочевой пузырь лишь несколько раз в день без особого позыва.
- Недержание хихиканья : Дети с недержанием хихиканья мокнут ТОЛЬКО, когда смеются. Как только они начинают мочиться, они не могут остановить поток мочи и обычно промокают одежду.
- Вагинальное мочеиспускание : Девушки с вагинальным мочеиспусканием задерживают во влагалище небольшое количество мочи, которая вытекает после мочеиспускания.
Дети мочатся по многим причинам:
- Многие дети не хотят прекращать веселые занятия и сходить в туалет.
- Некоторые дети мочатся всего два-три раза в день — они просто слишком заняты, чтобы пойти в туалет, пока не станет слишком поздно, чтобы успеть в туалет.

- У других детей неконтролируемые сокращения мочевого пузыря заставляют их чувствовать, что им нужно пойти в ванную «прямо сейчас!»
- У некоторых детей мочевой пузырь опорожняется не полностью, когда они ходят в туалет, оставляя после себя остаточную мочу.
Обычно дети не мочатся из-за лени, эмоциональных проблем или неправильного приучения к туалету. Физические причины намокания встречаются редко.
Наш центр DOVE посвящен лечению и ведению детей с недержанием мочи. Наша команда будет работать с вами и вашим ребенком, чтобы помочь понять, почему ваш ребенок мочится, и порекомендует план лечения.
Шаги, необходимые для того, чтобы научить ребенка высохнуть, могут включать:
- Мочеиспускание по обычному графику каждые два-три часа.
- Лечение любого запора.
- Увеличение количества потребляемой воды в течение дня.
- Избегайте напитков, раздражающих мочевой пузырь: кофеина, газированных напитков (шипение / пузыри), цитрусовых соков и спортивных напитков.
- Правильное размещение на унитазе.
- Тренировка биологической обратной связи: способ научить детей расслаблять мышцы тазового дна, чтобы они могли полностью опорожнить мочевой пузырь.
- Модификация поведения: наш психолог может работать с вашим ребенком, чтобы рассказать о том, как работает тело, и почему дети должны следовать данным рекомендациям.Психолог также обсудит управление поведением при посещении туалета.
- Лекарства можно применять детям с гиперактивным мочевым пузырем.
Проверено : Отделение урологии
Дата : Январь 2014
Гиперактивный мочевой пузырь, частое мочеиспускание и недержание у детей
Гиперактивный мочевой пузырь может вызвать недержание мочи, то есть непроизвольное выделение мочи. У детей, как и у взрослых, может быть гиперактивный мочевой пузырь.
Каковы признаки гиперактивного мочевого пузыря у детей?
Ребенку с гиперактивным мочевым пузырем требуется частое мочеиспускание, а иногда это может быть срочно. Они могут не добраться до туалета до того, как начнет вытекать моча.
Они могут не добраться до туалета до того, как начнет вытекать моча.
Что вызывает гиперактивный мочевой пузырь у детей?
Дети с гиперактивным мочевым пузырем испытывают потребность в мочеиспускании чаще, чем обычно, из-за неконтролируемых спазмов в мышцах мочевого пузыря. Могут быть затронуты мышцы, окружающие уретру — трубку мочевого пузыря, по которой проходит моча.Эти мышцы предназначены для предотвращения выхода мочи из тела, но они могут «подавляться», если мочевой пузырь подвергается сильному сокращению.
Инфекции мочевыводящих путей могут вызывать позывы к мочеиспусканию, поскольку мочевыводящие пути воспаляются и вызывают дискомфорт. Эти симптомы могут вызывать определенные неврологические состояния.
Другой причиной гиперактивного мочевого пузыря является состояние, называемое поллакиурией, или синдром частого дневного мочеиспускания. Дети с поллакиурией часто мочатся. В некоторых случаях они могут мочиться каждые 5–10 минут или от 10 до 30 раз в день.Это заболевание чаще всего встречается у детей в возрасте от 3 до 8 лет и проявляется только в часы бодрствования. Других симптомов нет. Врачи считают, что поллакиурия связана со стрессом. Обычно состояние проходит через две-три недели, не требуя лечения.
Продолжение
Другие причины гиперактивного мочевого пузыря у детей включают:
- потребление кофеина, который увеличивает диурез и может вызвать спазмы в мышцах мочевого пузыря
- потребление ингредиентов, на которые у ребенка может быть аллергия
- события, которые вызывают тревога
- нечастое мочеиспускание (задержка мочи в течение длительного периода времени)
- маленькая емкость мочевого пузыря
- структурные аномалии мочевого пузыря или уретры
- запор
Как лечить гиперактивный мочевой пузырь у детей?
В большинстве случаев дети перерастают проблему гиперактивного мочевого пузыря.Каждый год после пятилетнего возраста количество случаев гиперактивного мочевого пузыря снижается на 15%. Ребенок может научиться более своевременно реагировать на сигналы организма о мочеиспускании, или емкость мочевого пузыря со временем может увеличиваться. Кроме того, гиперактивный мочевой пузырь может «успокоиться», часто после того, как стрессовые события или переживания закончились.
Ребенок может научиться более своевременно реагировать на сигналы организма о мочеиспускании, или емкость мочевого пузыря со временем может увеличиваться. Кроме того, гиперактивный мочевой пузырь может «успокоиться», часто после того, как стрессовые события или переживания закончились.
Если ребенок не перерастает заболевание, лечение может включать тренировку мочевого пузыря и прием лекарств. При тренировке мочевого пузыря ребенок использует упражнения для укрепления и координации мышц уретры и мочевого пузыря, чтобы контролировать мочеиспускание.Такие упражнения учат ребенка предотвращать мочеиспускание вдали от туалета и предупреждать позывы к мочеиспусканию. Дополнительные методы, помогающие гиперактивному мочевому пузырю, включают:
- отказ от кофеина или других ингредиентов, которые могут способствовать гиперактивности мочевого пузыря
- использование запланированного мочеиспускания или мочеиспускания по расписанию — например, каждые два часа
- принятие здоровых привычек мочеиспускания, таких как принятие достаточно времени для мочеиспускания и расслабления мышц во время мочеиспускания
Какие лекарства используются для лечения гиперактивного мочевого пузыря у детей?
Лекарство оксибутинин используется для контроля таких проблем, как неотложное, неконтролируемое или частое мочеиспускание, а также других состояний, влияющих на мышцы мочевого пузыря.Оксибутинин расслабляет мышцы мочевого пузыря и предотвращает проблемы с мочеиспусканием. Однако существуют более новые препараты, которые могут иметь меньше побочных эффектов.
Если гиперактивный мочевой пузырь вызван инфекцией мочевыводящих путей, врач вашего ребенка может назначить антибиотики для устранения инфекции.
Связано ли ночное недержание мочи с гиперактивным мочевым пузырем у детей?
Да. Некоторые из тех же состояний или обстоятельств, которые увеличивают вероятность ночного недержания мочи, могут — в сочетании с нечастым мочеиспусканием — привести к недержанию мочи в течение дня. Эти условия и обстоятельства включают давление из-за жесткого дефекации или других причин, перечисленных выше.
Эти условия и обстоятельства включают давление из-за жесткого дефекации или других причин, перечисленных выше.
Другая причина ночного недержания мочи связана с антидиуретическим гормоном (АДГ), который организм вырабатывает для замедления выработки мочи. Дети, как правило, вырабатывают больше АДГ ночью, поэтому у них меньше потребности в мочеиспускании. Если организм не производит достаточного количества АДГ, выработка мочи может не замедлиться, и мочевой пузырь может переполниться, что приведет к ночному недержанию мочи.
Какие дополнительные методы можно использовать для лечения ночного недержания мочи?
У подавляющего большинства детей ночное недержание мочи проходит само по себе, поэтому лечение не требуется.Если ночное недержание мочи является серьезной проблемой для ребенка, доступны несколько методов лечения.
Одним из способов лечения ночного недержания мочи является сигнализация влажности. Это устройство включает в себя водочувствительную площадку с проводом, подключенным к блоку управления. При обнаружении влаги раздается звуковой сигнал, разбудивший ребенка. В некоторых случаях может потребоваться присутствие другого человека в комнате, чтобы разбудить ребенка, если они не сделают это самостоятельно.
Установка будильника, чтобы ребенок просыпался для мочеиспускания — время мочеиспускания — также может помочь уменьшить ночное недержание мочи.
Другой вариант лечения ночного недержания мочи — это лекарства. Повышение уровня АДГ может помочь в лечении ночного недержания мочи. Десмопрессин, или DDAVP, представляет собой синтетическую версию ADH. Этот препарат, разрешенный к применению у детей, выпускается в виде таблеток, капель для носа или назального спрея.
Кроме того, можно применять препарат имипрамин. Это лекарство влияет как на мозг, так и на мочевой пузырь. По оценкам исследователей, эти препараты могут помочь примерно 70% детей, которые мочатся в постель.
Энурез (недержание мочи у детей) | Тихоокеанская урология, Ист-Бэй, Калифорния
Краткий обзор энуреза
- Энурез или недержание мочи у детей определяется как проблема контроля над мочевым пузырем, когда ребенок старше возраста приучения к туалету.

- Проблемы с контролем мочевого пузыря очень распространены у детей, особенно если у одного из родителей были проблемы с ночным недержанием мочи.
- Недержание мочи у детей часто проходит само по себе в детстве и редко приводит к проблемам во взрослом возрасте.
- Иногда необходимы лекарства или хирургическое вмешательство для лечения основной причины недержания мочи у детей.
Что такое недержание мочи у детей?
Недержание мочи у детей, также известное как энурез, — это потеря полного контроля над мочеиспусканием или непроизвольное мочеиспускание два или более раз в месяц. Симптомы включают утечку мочи, частые или срочные походы в туалет и / или мочу в постель.
Из-за продолжительности процесса приучения к туалету у детей обычно не считается недержание мочи до тех пор, пока они не достигнут возраста, позволяющего контролировать мочевой пузырь.Как правило, это после 5 лет (днем) или 7 лет (ночью).
Недержание мочи в течение дня известно как дневной энурез или дневное недержание мочи. Недержание мочи, возникающее в ночное время, известно как ночной энурез или ночное недержание мочи. В то время как дети могут испытывать как дневное, так и ночное недержание мочи, у девочек чаще бывает дневной энурез, а у мальчиков — ночной энурез.
Ночное недержание мочи очень распространено и, как правило, передается в семьях.От него страдают около 30 процентов детей в возрасте 4 лет, 10 процентов — в возрасте 7 лет, 3 процента — в возрасте 12 лет и 1 процент людей в возрасте 18 лет сообщают, что все еще мочатся в постель.
Причины недержания мочи у детей
Проблемы с контролем мочевого пузыря могут быть вызваны множеством причин, в том числе физическими, а некоторые из-за неправильных привычек в ванной, например, слишком долго задерживать мочу перед мочеиспусканием.
Диета также играет важную роль в проблемах с контролем мочевого пузыря. Что касается напитков, детям следует избегать кофеина, газированных, цитрусовых и спортивных напитков.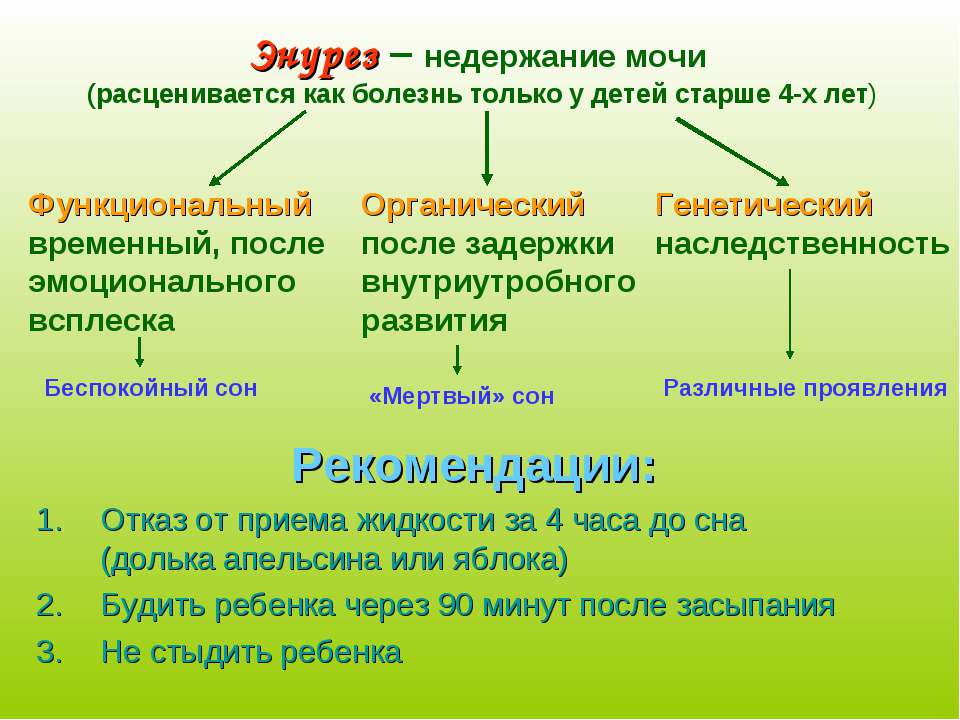 Все они могут раздражать мочевой пузырь или вызывать избыток мочи.
Все они могут раздражать мочевой пузырь или вызывать избыток мочи.
Факторы, способствующие дневному и ночному недержанию мочи, могут различаться и описаны ниже.
Причины дневного недержания мочи у детей
Дневное недержание мочи обычно вызвано слишком долгим удерживанием мочи, но другие возможные факторы включают:
- Раздражение мочевого пузыря или почек, включая инфекции мочевыводящих путей (ИМП)
- Структурные проблемы мочевыводящих путей
- Проблемы с нервом или мышцами, мешающие мочевому пузырю удерживать мочу
- Гиперактивный или недостаточный мочевой пузырь
- Запор.
Причины ночного ночного недержания мочи у детей
Дети с ночным недержанием мочи часто имеют разные условия, вызывающие проблему, по сравнению с детьми, которые страдают в течение дня. Возможные причины ночного недержания мочи включают:
- Семейная история
- Медленное физическое развитие
- Слишком много мочи
- Нарушение сна — лунатизм или обструктивное апноэ сна (СОАС)
- Диабет
- Синдром дефицита внимания с гиперактивностью (СДВГ)
- Запор.
Когда обращаться к врачу при энурезе
Недержание мочи у детей чаще всего проходит без медицинского вмешательства, но в некоторых случаях требует лечения, чтобы избежать повреждения почек или мочевого пузыря.
Если у ребенка проявляются какие-либо из следующих симптомов инфекции мочевого пузыря, пора обратиться за медицинской помощью:
- Жжение или боль при мочеиспускании
- Боль в пояснице или области живота
- Плач при мочеиспускании
- Кровянистая, темная, мутная или дурно пахнущая моча
- Мочеиспускание чаще обычного
- Сильные позывы к мочеиспусканию с выделением небольшого количества мочи
- Лихорадка.
Другими причинами, по которым следует отвести детей к врачу, является слабая струя мочи или их капля только во время мочеиспускания. Это может быть признаком врожденного порока мочевыводящих путей.
Это может быть признаком врожденного порока мочевыводящих путей.
В качестве альтернативы, если ребенок был сухим более шести месяцев, а затем у него начались проблемы с недержанием мочи, это также следует обсудить с врачом.
Блог: Взгляд врача на ночное недержание мочи в детстве
Проблемы контроля мочевого пузыря диагностируются путем изучения истории болезни, завершения медицинского осмотра, лабораторных тестов и, возможно, визуализационных тестов.В некоторых случаях ребенка также попросят помочиться в машину, которая проверяет количество и скорость вырабатываемой мочи.
Родители должны знать свой семейный анамнез, симптомы ребенка, периоды засухи, частоту и время появления недержания мочи. Перед визитом в офис может быть полезно использовать дневник мочевого пузыря, чтобы отслеживать привычки ребенка в туалетах и количество выпиваемой жидкости.
Загрузить образец дневника мочевого пузыря
Варианты лечения энуреза
Лечение энуреза зависит от первопричины проблемы с мочеиспусканием и тяжести симптомов.Важно, чтобы врач работал с ребенком и семьей, чтобы найти лучший вариант лечения для каждого пациента. Это может включать один или комбинацию следующих распространенных методов лечения:
- Устранение раздражителей мочевого пузыря
- Прием лекарств для ограничения дневного недержания мочи или лечения ИМП
- Поведенческие вмешательства для контроля над мочевым пузырем и закрепления здоровых привычек.
Помощь детям при недержании мочи
Понимание, поддержка и терпение родителей жизненно важны для того, чтобы помочь ребенку справиться с проблемами контроля над мочевым пузырем.Если родители подозревают, что недержание мочи у ребенка может быть вызвано проблемами со здоровьем, им следует записаться на прием к врачу.
Детям, страдающим недержанием мочи в дневное время, подойдут наручные часы с будильником, который будет вибрировать, чтобы напоминать ребенку о посещении туалета. Если ребенок мочится в постель, убедитесь, что на кровати есть водонепроницаемая прокладка и есть сухая пижама и полотенца, чтобы их можно было легко очистить.
Если ребенок мочится в постель, убедитесь, что на кровати есть водонепроницаемая прокладка и есть сухая пижама и полотенца, чтобы их можно было легко очистить.
Рекомендуется отказаться от использования подгузников или одноразовых тренировочных штанов, за исключением случаев, когда вы находитесь вне дома.Хотя эти вспомогательные средства полезны для уборки, они не позволяют ребенку вставать с постели и пользоваться туалетом.
Важно, чтобы ребенок знал, что ночное недержание мочи и дневное недержание мочи — обычное явление, и большинство детей перестают это делать. Если ребенку больше 4 лет, спросите его или ее идеи, как справиться с этой проблемой. Вовлечение ребенка в поиск решения может дать чувство контроля.
Траектории недержания мочи в детстве и симптомы со стороны мочевого пузыря и кишечника в подростковом возрасте: проспективное когортное исследование
Сильные стороны и ограничения этого исследования
-
Основным преимуществом исследования является доступность повторных измерений ночного и дневного недержания мочи в детстве. большая репрезентативная когорта.
-
Это первое исследование, в котором смоделированы параллельные траектории ночного и дневного недержания мочи в детстве.
-
Симптомы со стороны мочевого пузыря и кишечника у подростков были основаны на самоотчетах, а не на клиническом диагнозе.
-
Информация о симптомах нижних мочевых путей, загрязнениях или запорах, а также органических причинах недержания мочи не включалась в траектории.
-
Мы не рассматривали, могло ли лечение недержания мочи повлиять на результаты.
Введение
Недержание мочи является обычным явлением в детстве1, 2 и, если его не лечить, может серьезно подорвать качество жизни ребенка и его самооценку3. –40% соответствует диагностическим критериям психических расстройств4. Несмотря на распространенность и влияние, мало что известно о прогнозе недержания мочи у детей.:max_bytes(150000):strip_icc()/Child_Toy_Duck-56a8840e5f9b58b7d0f304b7.jpg) Родители и врачи часто применяют выжидательную позицию в отношении недержания мочи в детском возрасте из-за общего убеждения, что оно проходит с возрастом.5 Однако значительная часть детей по-прежнему страдает от стойкого недержания мочи в подростковом1, 6, 7 и взрослом возрасте. 8 Необходимо более глубокое понимание прогноза недержания мочи в детском возрасте для улучшения выявления тех, кому следует уделять первоочередное внимание специализированным службам для предотвращения хроническое недержание мочи и вторичные воздействия.
Родители и врачи часто применяют выжидательную позицию в отношении недержания мочи в детском возрасте из-за общего убеждения, что оно проходит с возрастом.5 Однако значительная часть детей по-прежнему страдает от стойкого недержания мочи в подростковом1, 6, 7 и взрослом возрасте. 8 Необходимо более глубокое понимание прогноза недержания мочи в детском возрасте для улучшения выявления тех, кому следует уделять первоочередное внимание специализированным службам для предотвращения хроническое недержание мочи и вторичные воздействия.
Имеются данные о том, что подростки страдают более тяжелым недержанием мочи, чем дети.1 Поперечное исследование детей в возрасте от 5 до 19 лет обнаружило большую долю частого ночного недержания мочи (≥3 влажных ночей в неделю), сопровождаемого дневным недержанием мочи и другими симптомами. симптомы нижних мочевыводящих путей (СНМП) у детей старшего возраста (11–19 лет) по сравнению с детьми младшего возраста (5–10 лет).Авторы утверждают, что это свидетельствует о том, что частое ночное недержание мочи с дневными СНМП, называемое немоносимптомным ночным энурезом (НМНЭ), с возрастом менее вероятно проходит. NMNE часто можно отнести к гиперактивному мочевому пузырю (ГАМП, синдром, характеризующийся симптомами позывов, учащенным мочеиспусканием и малым объемом мочеиспускания) 9 и отличается от моносимптомного NE (MNE, ночное недержание мочи без дневных симптомов) 10, который часто связывают с ночной полиурией и дефицит основной тормозной функции ствола мозга, ведущий к отсутствию подавления рефлекса мочеиспускания во время сна.11 Проспективное когортное исследование показало, что недержание мочи в детском возрасте (недержание мочи; недержание мочи днем или несколько ночей в неделю в возрасте 6 лет) было связано с тяжелым недержанием и симптомами позывов у женщин в возрасте 48 лет, в то время как эпизодическое ночное недержание мочи не было связано с недержанием мочи у взрослых. 12 Сообщается также о взаимосвязи между ретроспективными отчетами о недержании мочи в детском возрасте, недержании мочи и СНМП у взрослых, 13–16 ночном недержании мочи и ноктурии у взрослых 17, а также симптомах мочевого пузыря и кишечника и ночном недержании мочи у подростков и взрослых. 18 Известно, что недержание мочи связано с привычками кишечника (например, с низкой частотой стула и твердым стулом), 19 но проспективные исследования не изучали, связано ли недержание мочи в детстве с симптомами кишечника в подростковом возрасте. Все предыдущие исследования изучали только наличие или отсутствие недержания и / или симптомов со стороны мочевого пузыря и кишечника в детстве и их связь с последующим дневным недержанием мочи, ночным недержанием мочи и / или СНМП. Ни один из них не принял во внимание неоднородность траекторий развития недержания мочи в детстве.Имеются данные о различных моделях недержания мочи, характеризующихся отсроченным достижением контроля над мочевым пузырем, стойким недержанием мочи и рецидивами.20–23 Ни в одном исследовании не изучалось, связаны ли различные модели недержания мочи в детстве с исходами в подростковом возрасте. В текущем исследовании используются лонгитюдные данные большой когорты Великобритании для выявления подгрупп детей, которые различаются по моделям дневного недержания мочи и ночного недержания мочи в детстве. Цель состоит в том, чтобы изучить частичное совпадение между моделями дневного недержания мочи и ночным недержанием мочи в детстве (4–9 лет) и изучить, по-разному ли эти модели связаны с симптомами со стороны мочевого пузыря и кишечника в подростковом возрасте (14 лет).
18 Известно, что недержание мочи связано с привычками кишечника (например, с низкой частотой стула и твердым стулом), 19 но проспективные исследования не изучали, связано ли недержание мочи в детстве с симптомами кишечника в подростковом возрасте. Все предыдущие исследования изучали только наличие или отсутствие недержания и / или симптомов со стороны мочевого пузыря и кишечника в детстве и их связь с последующим дневным недержанием мочи, ночным недержанием мочи и / или СНМП. Ни один из них не принял во внимание неоднородность траекторий развития недержания мочи в детстве.Имеются данные о различных моделях недержания мочи, характеризующихся отсроченным достижением контроля над мочевым пузырем, стойким недержанием мочи и рецидивами.20–23 Ни в одном исследовании не изучалось, связаны ли различные модели недержания мочи в детстве с исходами в подростковом возрасте. В текущем исследовании используются лонгитюдные данные большой когорты Великобритании для выявления подгрупп детей, которые различаются по моделям дневного недержания мочи и ночного недержания мочи в детстве. Цель состоит в том, чтобы изучить частичное совпадение между моделями дневного недержания мочи и ночным недержанием мочи в детстве (4–9 лет) и изучить, по-разному ли эти модели связаны с симптомами со стороны мочевого пузыря и кишечника в подростковом возрасте (14 лет).
Методы
В выборку вошли участники лонгитюдного исследования родителей и детей компании Avon (ALSPAC). Подробная информация об ALSPAC доступна на веб-сайте исследования (http://www.bristol.ac.uk/alspac), который включает в себя словарь доступных данных с полным поиском (http://www.bris.ac.uk/alspac/ исследователи / доступ к данным / словарь данных). Беременные женщины, проживающие в бывшем Управлении здравоохранения Avon на юго-западе Англии, у которых предполагаемая дата родов — с 1 апреля 91 года по 31 декабря 92 года, были приглашены принять участие, в результате чего в когорте 14 541 беременность и 13 973 одиноких / близнецов. (7217 мальчиков и 6756 девочек) живы в 12 месяцев.24
(7217 мальчиков и 6756 девочек) живы в 12 месяцев.24
Воздействие: дневное недержание мочи и ночное недержание мочи в детстве
Анкеты по почте были разосланы родителям, когда исследуемые дети были в возрасте 4½, 5½, 6½, 7½ и 9½ лет (далее именуемые 4–9 лет). Более 90% анкет были возвращены в течение 1-2 месяцев после достижения целевого возраста. Родителей спросили: «Как часто ваш ребенок мочится днем?» И «ночью?», И на оба вопроса были даны варианты ответа «Никогда»; «Случайные происшествия, но реже одного раза в неделю»; ‘Примерно раз в неделю’; «2–5 раз в неделю»; ‘Почти каждый день; и «Более одного раза в день».
Результаты: симптомы со стороны мочевого пузыря и кишечника в подростковом возрасте
Опросный лист с самоотчетом был разослан детям, изучающим исследования, в возрасте 13 лет 10 месяцев (IQR: 13 лет 10 месяцев — 13 лет 11 месяцев, далее 14 лет). ; более 90% участников вернули анкету в течение 3 месяцев после достижения целевого возраста). Из 8751 выборки 5899 (67,4%) ответили на вопросник за 14 лет. Анкета включала вопросы о частоте недержания мочи (дневное недержание мочи и ночное недержание мочи), СНМП (никтурия, позывы к мочеиспусканию, частое мочеиспускание, низкий объем мочеиспускания и задержка мочеиспускания) и кишечных симптомах (прохождение твердого стула и частота стула) за последние 2 недели.В таблице 1 приведены точные вопросы, использованные для получения этих результатов.
Таблица 1Распространенность и гендерные различия симптомов со стороны мочевого пузыря и кишечника в возрасте 14 лет
Оценка модели параллельной траектории
Ранее мы использовали продольный анализ латентных классов (LLCA) для получения отдельных моделей дневного недержания мочи и недержания мочи в детстве.21 , 23 В этой более ранней работе мы показали, что модели дневного недержания мочи в возрасте 4–9 лет могут быть адекватно объяснены решением из четырех классов, а модели ночного недержания мочи можно объяснить пятью классами (см. Дополнительные материалы в Интернете). Отдельные модели латентного класса для дневного недержания мочи и ночного недержания мочи игнорируют сопутствующие заболевания. Поэтому в текущем исследовании мы вывели «параллельный LLCA» (используемый в Mplus V.7.11, Muthén & Muthén), чтобы описать повторяющиеся двумерные данные дневного недержания мочи и ночное недержание мочи в тандеме. Затем мы исследовали связь между латентными классами и симптомами со стороны мочевого пузыря и кишечника в подростковом возрасте, используя логистическую регрессию. Полная информация об анализе, использованном для выделения параллельных латентных классов, представлена в дополнительных онлайн-материалах, а также в таблицах S1 и S2 и на рисунках S1 – S4.
Дополнительные материалы в Интернете). Отдельные модели латентного класса для дневного недержания мочи и ночного недержания мочи игнорируют сопутствующие заболевания. Поэтому в текущем исследовании мы вывели «параллельный LLCA» (используемый в Mplus V.7.11, Muthén & Muthén), чтобы описать повторяющиеся двумерные данные дневного недержания мочи и ночное недержание мочи в тандеме. Затем мы исследовали связь между латентными классами и симптомами со стороны мочевого пузыря и кишечника в подростковом возрасте, используя логистическую регрессию. Полная информация об анализе, использованном для выделения параллельных латентных классов, представлена в дополнительных онлайн-материалах, а также в таблицах S1 и S2 и на рисунках S1 – S4.
дополнительные таблицы и рисунки
Результаты
Мы сосредоточили внимание на выборке детей (n = 8751; 4507 мужчин и 4244 женщин) с данными по недержанию, по крайней мере, для трех из пяти временных точек. Ранее мы показали, что наши выводы устойчивы к выбранной выборке23, и мало пользы от включения тех, которые предоставляют небольшой объем данных о детстве, поскольку немногие предоставляют данные последующего наблюдения в возрасте 14 лет. ответ, доступные данные для каждого подросткового исхода в возрасте 14 лет варьировались от 5806 (неотложность) до 5696 (низкая частота стула) (см. таблицу 1).Наблюдались некоторые наблюдаемые различия между участниками, которые предоставили данные о подростковых симптомах мочевого пузыря и кишечника в 14 лет и, следовательно, были включены в анализ (n = 5899), и теми, кто не предоставил данные в 14 лет и был исключен из анализа ( n = 2852) (таблица 2). Мужчины чаще исключались из анализа в 14 лет. Также были различия в социально-экономических переменных: дети из менее обеспеченных семей и менее образованные матери с большей вероятностью будут исключены из анализа в 14 лет.Примечательно, однако, что во включенных и исключенных выборках были очень похожие доли детей с ночным недержанием мочи и дневным недержанием мочи в возрасте 7 лет.
Характеристики участников, которые не предоставили данные о симптомах со стороны мочевого пузыря и кишечника в 14 лет (n = 2852 исключено) по сравнению с теми, кто это сделал (n = 5899 включено).
Дополнительная таблица S2 суммирует вероятность пропуска данных по 14-летним исходам по каждому латентному классу. Чтобы диагностировать влияние отсутствующих данных на результаты анализа, изучающего связи между принадлежностью к классу и симптомами со стороны мочевого пузыря и кишечника в подростковом возрасте, мы использовали серию двумерных логистических регрессий, прогнозирующих недостающие значения переменных результата (измеренных в 14 лет) на основе принадлежности к классу ( см. дополнительную онлайн-таблицу S2).Этот результат предполагал, что механизм отсутствующих данных был полностью случайным. Таким образом, влияние пропущенных значений на результаты казалось минимальным; поэтому мы решили, что нет веских аргументов в пользу использования нескольких методов вменения для вменения недостающих данных.
Параллельная модель ночного недержания мочи и дневного недержания мочи
Решение, включающее четыре класса дневного ночного недержания мочи и пять классов ночного недержания мочи, обеспечило адекватное соответствие продольным двумерным данным и объяснило продольную неоднородность и взаимосвязь между дневным и ночным недержанием мочи в разрезе каждый момент времени.В таблице 3 представлена связь между классами дневного недержания мочи и ночным недержанием мочи в течение периода 4–9 лет, включая OR, построенные для параллельного распределения латентных классов дневного недержания мочи и ночное недержание мочи. Принадлежность к нормативному классу по обоим параметрам использовалась в качестве эталонной категории в нашем анализе. Существует тенденция к тому, что задержка в достижении дневного контроля над мочевым пузырем связана с задержкой в достижении контроля над мочевым пузырем в ночное время и наоборот.Также существует сильная связь между постоянными занятиями при дневном недержании мочи и ночном недержании мочи.
Связь между латентными классами дневного недержания мочи и ночным недержанием мочи
Решение класса четыре на пять представило 20 отдельных подгрупп, соответствующих каждой комбинации дневного недержания мочи и ночного недержания мочи. Нецелесообразно исследовать риск каждого подросткового исхода в каждой из этих групп. Следовательно, мы разделили эти 20 групп на пять отдельных, клинически значимых классов, достигнув консенсуса с клиническими экспертами (см. Таблицу 4).Полная информация о результатах статистического анализа, использованного для выделения латентных классов, представлена в дополнительных онлайн-таблицах S1 и S2 и на рисунках S1 – S4.
Таблица 4Объединение решения «четыре на пять» в пять параллельных классов дневного недержания мочи и ночное недержание мочи (n = 8751)
Связь между параллельными латентными классами дневного недержания мочи и ночным недержанием мочи в возрасте 4–9 лет и подростком симптомы со стороны мочевого пузыря и кишечника
На рис. 1 показаны связи между параллельными латентными классами дневного недержания мочи и ночного недержания мочи и исходами для подростков.В таблице 5 представлены OR и 95% CI для этих ассоциаций.
Таблица 5OR и 95% ДИ для связи между латентными классами дневного недержания мочи и ночным недержанием мочи в 4–9 лет и симптомами мочевого пузыря и кишечника в 14 лет
Рисунок 1Связь между недержанием мочи в 4–9 лет и мочевым пузырем и кишечные симптомы в 14 лет. Показана распространенность каждого подросткового мочевого пузыря и кишечного симптома в каждом из пяти параллельных латентных классов дневного недержания мочи и ночного недержания мочи.p Значения получены из теста Вальда.
Вероятность дневного недержания мочи в 14 лет увеличивалась среди тех, у кого только дневное недержание мочи, постоянное недержание мочи и задержка достижения контроля над мочевым пузырем в 4–9 лет, например, у членов класса «только дневное недержание мочи» в детстве было более В 10 раз больше шансов испытать дневное недержание мочи в подростковом возрасте по сравнению с теми, у которых в детстве наблюдалось нормативное развитие контроля над мочевым пузырем.
Особенно поразительно то, что среди представителей класса «стойкое недержание мочи» (стойкое ночное недержание мочи) в детстве было более чем в 23 раза больше шансов испытать ночное недержание мочи в 14 лет, в то время как вероятность ночного недержания мочи у детей возрастала. подростковый возраст среди тех, кто в детстве имел «только ночное недержание мочи», был существенно ниже (примерно в три раза больше).У детей, у которых наблюдалась задержка в достижении контроля над мочевым пузырем, также повышалась вероятность ночного недержания мочи в 14 лет.
Вероятность появления никтурии и ургентных позывов в подростковом возрасте увеличилась примерно в два раза у лиц с постоянным недержанием мочи. У одних только участников дневного мочеиспускания и отложенных занятий повышалась вероятность отсрочки мочеиспускания в подростковом возрасте.
Вероятность прохождения твердого стула в подростковом возрасте была увеличена у тех, у кого было только дневное недержание мочи, и у тех, у кого постоянное недержание мочи в детстве.
Это исследование не обнаружило доказательств того, что параллельные латентные классы дневного недержания мочи и ночного недержания мочи были связаны с повышением вероятности частого мочеиспускания, низкого объема мочеиспускания или низкой частоты стула в подростковом возрасте.
Обсуждение
Это исследование описывает пять различных траекторий развития дневного и ночного контроля мочевого пузыря в детстве и находит доказательства того, что они по-разному связаны с симптомами со стороны мочевого пузыря и кишечника в подростковом возрасте. Траектория «стойкого недержания мочи» чаще встречалась у мальчиков и была связана с повышенным риском недержания мочи, дневного недержания мочи, никтурии, позывов к мочеиспусканию и твердого стула в подростковом возрасте.Шансы на ночное недержание мочи у подростков увеличились в 23 раза у лиц с постоянным недержанием мочи по сравнению с примерно трехкратным увеличением у тех, кто использовал только ночное недержание мочи. У детей с ночным недержанием мочи не было повышенных шансов появления каких-либо других симптомов со стороны мочевого пузыря или кишечника в подростковом возрасте. Одно только дневное недержание мочи в детстве было более распространено у девочек и было тесно связано с дневным недержанием мочи в подростковом возрасте, а также с задержкой мочеиспускания и твердым стулом. У детей, у которых наблюдалась задержка в достижении контроля над мочевым пузырем, также повышалась вероятность недержания мочи и отсрочки мочеиспускания в подростковом возрасте.
Основным преимуществом этого исследования является доступность повторных измерений ночного и дневного недержания мочи в детстве в большой репрезентативной когорте. Используя эти данные, мы смоделировали параллельные траектории недержания мочи у детей и связали их с исходами в подростковом возрасте. Наши предыдущие модели отдельных траекторий дневного недержания мочи и ночного недержания мочи не учитывали сопутствующую патологию между этими типами недержания мочи.21–23. Уточнение наших предыдущих моделей позволило нам глубже понять неоднородность развития недержания мочи.
Это исследование имеет несколько ограничений, которые необходимо учитывать при интерпретации результатов. Симптомы со стороны мочевого пузыря и кишечника у подростков были основаны на самоотчетах, а не на клиническом диагнозе. Обнадеживает тот факт, что распространенность и гендерное распределение ночного недержания мочи и дневного недержания мочи сопоставимы с другими исследованиями подростков.1, 6, 8 Использование самоотчетов более проблематично для определения частоты мочеиспускания, объема мочеиспускания и частоты стула из-за ошибки вспоминания и трудностей в оценке что составляет «норму».Это может объяснить, почему мы не нашли доказательств связи с этими исходами. Возможно, 14-летние переоценили симптомы со стороны мочевого пузыря и кишечника, если у них были проблемы с воздержанием в детстве. Однако распространенность СНМП в нашем исследовании сравнима с другим проспективным исследованием подростков6. Отсрочка мочеиспускания была наиболее частым случаем СНМП (почти 14%). Насколько нам известно, нет других популяционных исследований, в которых сообщалось бы о распространенности этого симптома у подростков.Откладывание мочеиспускания — очень распространенное поведение и считается проблемным только тогда, когда есть привычка откладывать мочеиспускание с помощью удерживающих маневров, 25 но подростков в нашем исследовании не просили сообщать об этом. Нам не удалось сравнить распространенность кишечных симптомов с другими исследованиями, потому что, насколько нам известно, нет эпидемиологических исследований этих симптомов в аналогичном возрасте. Распространенность запоров в возрасте 0–18 лет, согласно данным систематического обзора, составляла 8,9%, но распространенность в подростковом возрасте отдельно не указывалась.26 Мы определили класс детей с « постоянным недержанием мочи » (стойкое ночное недержание мочи с дневным недержанием мочи), но, чтобы уменьшить сложность модели, мы не включили другие дневные СНМП, связанные с NMNE.9 Еще одним ограничением является то, что загрязнения и запоры не включались скрытые классы. Информации об основных анатомических или неврологических причинах недержания в нашей выборке не было, но известно, что подавляющее большинство случаев ночного энуреза и дневного недержания мочи являются функциональными.27 Наконец, мы не рассматривали, могло ли лечение недержания мочи повлиять на результаты. Родителей попросили сообщить, получали ли дети лечение (тревожный сигнал ночного недержания мочи или лекарства) от недержания мочи в возрасте 7 и 9 лет. Лишь небольшая часть детей (0,2–0,4%) получали лечение, и не было информации о начале или продолжительности лечения.
Отсрочка мочеиспускания была наиболее частым случаем СНМП (почти 14%). Насколько нам известно, нет других популяционных исследований, в которых сообщалось бы о распространенности этого симптома у подростков.Откладывание мочеиспускания — очень распространенное поведение и считается проблемным только тогда, когда есть привычка откладывать мочеиспускание с помощью удерживающих маневров, 25 но подростков в нашем исследовании не просили сообщать об этом. Нам не удалось сравнить распространенность кишечных симптомов с другими исследованиями, потому что, насколько нам известно, нет эпидемиологических исследований этих симптомов в аналогичном возрасте. Распространенность запоров в возрасте 0–18 лет, согласно данным систематического обзора, составляла 8,9%, но распространенность в подростковом возрасте отдельно не указывалась.26 Мы определили класс детей с « постоянным недержанием мочи » (стойкое ночное недержание мочи с дневным недержанием мочи), но, чтобы уменьшить сложность модели, мы не включили другие дневные СНМП, связанные с NMNE.9 Еще одним ограничением является то, что загрязнения и запоры не включались скрытые классы. Информации об основных анатомических или неврологических причинах недержания в нашей выборке не было, но известно, что подавляющее большинство случаев ночного энуреза и дневного недержания мочи являются функциональными.27 Наконец, мы не рассматривали, могло ли лечение недержания мочи повлиять на результаты. Родителей попросили сообщить, получали ли дети лечение (тревожный сигнал ночного недержания мочи или лекарства) от недержания мочи в возрасте 7 и 9 лет. Лишь небольшая часть детей (0,2–0,4%) получали лечение, и не было информации о начале или продолжительности лечения.
Это исследование показало, что стойкое недержание мочи было связано с гораздо большей вероятностью недержания мочи у подростков, чем только ночное недержание мочи.Поперечные исследования показывают, что частое ночное недержание мочи в детстве имеет тенденцию быть рефрактерным и часто сопровождается основной дисфункцией мочевого пузыря (включая дневное недержание мочи) 1, 28 и что ночное недержание мочи с симптомами ГАМП уменьшается с возрастом медленнее, чем ночное недержание мочи без ГАМП. 29 к повышенной распространенности НМ в детстве, 12–18, что свидетельствует о том, что повышение зрелости не гарантирует решения этих проблем. Было обнаружено, что подтип постоянного и частого UI чаще встречается среди взрослых с UI, сохраняющимся с детства.12, 30 Имеются данные об этиологических различиях между детьми, которые мочатся в постель и имеют дневные симптомы (NMNE) 9, и детьми, которые мочатся в постель и не имеют дневных симптомов (MNE) 11. ночная полиурия, сон и / или задержка созревания в нервной системе, 11 Считается, что ГАМП вовлечены в патофизиологию ночного недержания мочи с дневным недержанием мочи.9, 31 Класс стойкого недержания мочи имел повышенные шансы на позывы в 14 лет, что указывает на вероятное ассоциация синдрома ГАМП, поскольку неотложные позывы являются кардинальным симптомом.10 Устойчивое недержание мочи в детстве также было связано с повышением вероятности дневного недержания мочи в подростковом возрасте, но эта связь была не такой сильной, как при ночном недержании мочи у подростков. Предыдущие исследования показали, что дневное недержание мочи уменьшается с детства до подросткового возраста.6, 7 По мере взросления детей и развития их социальной и телесной осведомленности принятие стратегий по предотвращению дневного недержания мочи может привести к исчезновению дневных симптомов, но ночное недержание мочи может сохраняться. Устойчивое недержание мочи также было связано с повышенным риском никтурии в подростковом возрасте (эта связь сохранялась после исключения тех, кто имел какое-либо недержание мочи в 14 лет — доступно по запросу), что позволяет предположить, что дети, у которых ночное недержание мочи проходит к подростковому возрасту, остаются в группе риска никтурии.В долгосрочном последующем исследовании были обнаружены доказательства связи между ночным недержанием мочи в детстве и никтурией в подростковом и юношеском возрасте (наличие никтурии было связано с NMNE в детстве и в более позднем возрасте для достижения контроля над мочевым пузырем в ночное время) 17.
29 к повышенной распространенности НМ в детстве, 12–18, что свидетельствует о том, что повышение зрелости не гарантирует решения этих проблем. Было обнаружено, что подтип постоянного и частого UI чаще встречается среди взрослых с UI, сохраняющимся с детства.12, 30 Имеются данные об этиологических различиях между детьми, которые мочатся в постель и имеют дневные симптомы (NMNE) 9, и детьми, которые мочатся в постель и не имеют дневных симптомов (MNE) 11. ночная полиурия, сон и / или задержка созревания в нервной системе, 11 Считается, что ГАМП вовлечены в патофизиологию ночного недержания мочи с дневным недержанием мочи.9, 31 Класс стойкого недержания мочи имел повышенные шансы на позывы в 14 лет, что указывает на вероятное ассоциация синдрома ГАМП, поскольку неотложные позывы являются кардинальным симптомом.10 Устойчивое недержание мочи в детстве также было связано с повышением вероятности дневного недержания мочи в подростковом возрасте, но эта связь была не такой сильной, как при ночном недержании мочи у подростков. Предыдущие исследования показали, что дневное недержание мочи уменьшается с детства до подросткового возраста.6, 7 По мере взросления детей и развития их социальной и телесной осведомленности принятие стратегий по предотвращению дневного недержания мочи может привести к исчезновению дневных симптомов, но ночное недержание мочи может сохраняться. Устойчивое недержание мочи также было связано с повышенным риском никтурии в подростковом возрасте (эта связь сохранялась после исключения тех, кто имел какое-либо недержание мочи в 14 лет — доступно по запросу), что позволяет предположить, что дети, у которых ночное недержание мочи проходит к подростковому возрасту, остаются в группе риска никтурии.В долгосрочном последующем исследовании были обнаружены доказательства связи между ночным недержанием мочи в детстве и никтурией в подростковом и юношеском возрасте (наличие никтурии было связано с NMNE в детстве и в более позднем возрасте для достижения контроля над мочевым пузырем в ночное время) 17. Исследование показало, что у трети детей, у которых ночное недержание мочи было успешно вылечено с помощью тревожной сигнализации, развилась никтурия 32. Вероятность прохождения твердого стула в 14 лет была выше у детей с постоянным недержанием мочи в детстве и с однодневным недержанием мочи.Подростки с дисфункцией мочевого пузыря часто сообщают о кишечных симптомах и, в частности, о запоре.8, 33 Задержка стула в прямой кишке может сдавливать мочевой пузырь, что приводит к сокращению мочевого пузыря (ГАМП) или затруднениям опорожнения, 19 но в равной степени подростки могут пить меньше, чтобы минимизировать симптомы ГАМП и часто сокращают тазовое дно в ответ на сверхактивные сокращения, что может вызвать запор.
Исследование показало, что у трети детей, у которых ночное недержание мочи было успешно вылечено с помощью тревожной сигнализации, развилась никтурия 32. Вероятность прохождения твердого стула в 14 лет была выше у детей с постоянным недержанием мочи в детстве и с однодневным недержанием мочи.Подростки с дисфункцией мочевого пузыря часто сообщают о кишечных симптомах и, в частности, о запоре.8, 33 Задержка стула в прямой кишке может сдавливать мочевой пузырь, что приводит к сокращению мочевого пузыря (ГАМП) или затруднениям опорожнения, 19 но в равной степени подростки могут пить меньше, чтобы минимизировать симптомы ГАМП и часто сокращают тазовое дно в ответ на сверхактивные сокращения, что может вызвать запор.
Дневное недержание мочи в детстве было тесно связано с дневным недержанием мочи у подростков.Большинство детей с дневным недержанием мочи имеют ту или иную форму функционального недержания мочи, причем в большинстве случаев это связано с ГАМП, отсрочкой мочеиспускания или дисфункциональным мочеиспусканием (характеризующимся напряжением и прерыванием мочеиспускания — не оценивалось в текущем исследовании) 25. Это исследование показало повышенные шансы на мочеиспускание. отсрочка в подростковом возрасте у тех, у кого только дневное недержание мочи и задержка достижения контроля над мочевым пузырем, но не с симптомами ГАМП. Отсутствие ассоциации с симптомами ГАМП может быть связано с низкой распространенностью этих симптомов или ограничениями использования самоотчетов по частоте и объему.Кроме того, «только дневное недержание мочи» является наименьшим классом, что может привести к неточности в наших оценках связи с симптомами подросткового возраста. Повышенная вероятность недержания мочи в подростковом возрасте также наблюдалась у лиц с задержкой в достижении контроля над мочевым пузырем в детстве. Отсроченная траектория включает детей с отсроченным достижением контроля над мочевым пузырем в ночное время (очень низкая вероятность ночного недержания мочи к 9 годам) и любого дневного недержания мочи; следовательно, можно было ожидать, что ночное недержание мочи исчезнет к подростковому возрасту. Задержка развития контроля над мочевым пузырем в ночное время была связана с генетической предрасположенностью и общей задержкой созревания, 34 и есть свидетельства того, что эти дети могут быть более подвержены рецидивам ночного недержания мочи при стрессе35. повторное появление ночного недержания мочи в подростковом возрасте.
Задержка развития контроля над мочевым пузырем в ночное время была связана с генетической предрасположенностью и общей задержкой созревания, 34 и есть свидетельства того, что эти дети могут быть более подвержены рецидивам ночного недержания мочи при стрессе35. повторное появление ночного недержания мочи в подростковом возрасте.
Осведомленность о долгосрочных исходах недержания мочи у детей важна в клинической практике, поскольку это означает, что некоторых детей необходимо регулярно обследовать и определять приоритетность лечения.Из-за хорошо задокументированных экономических и социальных последствий недержания мочи, существует потребность в выявлении моделей недержания мочи у детей, которые с меньшей вероятностью исчезнут с возрастом. Недержание мочи становится все труднее лечить по мере того, как дети становятся старше36 и становятся более социально неприемлемыми, что приводит к значительному влиянию на качество жизни.37 Подгруппы UI клинически полезны, потому что они обеспечивают руководство по соответствующим вмешательствам9, 38 и выявляют траектории недержания мочи в детстве, которые требуют раннего вмешательства .В этом исследовании у детей с отсроченным достижением контроля над мочевым пузырем, у детей с однодневным недержанием мочи и у детей с постоянным недержанием мочи в подростковом возрасте наблюдались повышенные уровни дневного недержания мочи. Хотя шансы дневного недержания мочи у подростков были самыми высокими среди тех, у кого только дневное недержание мочи было в детстве, КИ совпадали с другими классами. Поразительный результат этого исследования заключается в том, что у детей с постоянным (дневным и ночным) недержанием мочи в подростковом возрасте вероятность ночного недержания мочи была намного выше, чем у детей с задержкой в достижении контроля над мочевым пузырем или только с ночным недержанием мочи.Это открытие может означать, что особое внимание следует уделять стойкому ночному недержанию мочи с сопутствующим ему дневным недержанием мочи, потому что у этих детей высока вероятность стать подростками с недержанием мочи и другими симптомами со стороны мочевого пузыря и кишечника./AA013139-56a6fc9d5f9b58b7d0e5dce0.jpg)


