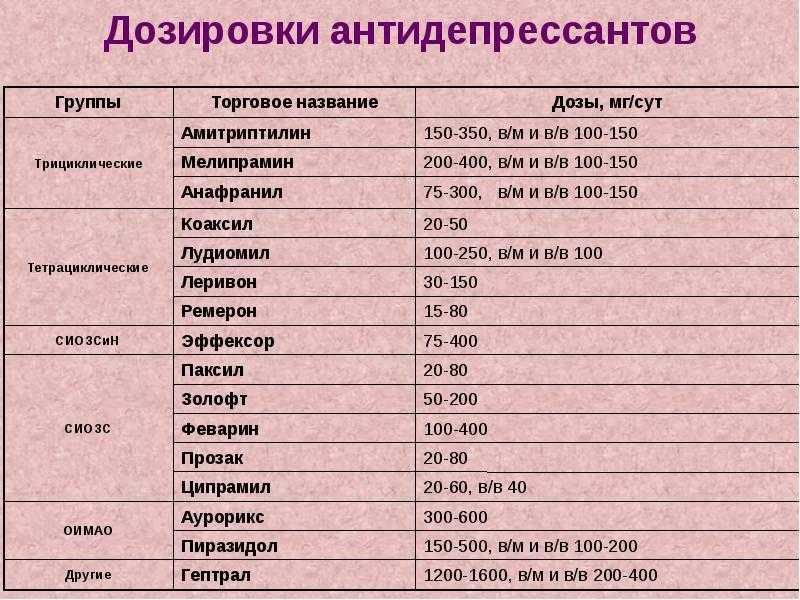
Антидепрессанты при депрессии: Антидепрессанты купить в интернет-аптеке, цены на лекарства от депрессии в Москве
Эксперты изменили принципы лечения депрессии у взрослых » Медвестник
Национальный институт здравоохранения и качества медицинской помощи (NICE) обновил рекомендации по лечению взрослых пациентов с депрессией. Изменения коснулись тактики лечения заболевания, возможности усиления терапии антидепрессантами, способов отмены медикаментозной терапии.
Определение
Депрессия представляет собой психическое расстройство, для которого характерны неспособность получать положительные эмоции (потеря интереса и получения удовольствия от обычных вещей и занятий), сниженное настроение и широкий спектр сопутствующих эмоциональных, когнитивных, соматических и поведенческих симптомов, указано в документе NICE.
Принципы ведения пациентов
При оказании помощи пациенту с депрессией специалист должен стремиться создать доверительные отношения. Общаться с пациентом необходимо открыто, не осуждая его, избегая стигматизации и дискриминации, соблюдая конфиденциальность, приватность и уважение к его личности. Пациенту необходимо предоставить полный доступ к современным, доказательно обоснованным рекомендациям по лечению депрессии, а также информацию о локальных группах взаимопомощи.
Пациенту необходимо предоставить полный доступ к современным, доказательно обоснованным рекомендациям по лечению депрессии, а также информацию о локальных группах взаимопомощи.
На первой встрече с пациентом необходимо уточнить историю заболевания, сопутствующую психическую и соматическую патологию, наличие эпизодов повышенного настроения (для дифференциальной диагностики с биполярным расстройством), предшествующую терапию и ответ на нее. Важно узнать сильные стороны пациента, его личностные ресурсы, трудности в отношениях с людьми, образ жизни (например, диеты, физическая активность, сон), наличие стрессовых или травмирующих жизненных событий, текущих или прошедших (развод, потеря близкого человека, травма), условия жизни, имеется ли у него злоупотребление наркотиками или алкоголем. У пациента с депрессией обязательно следует поинтересоваться о наличии суицидальных мыслей и намерений.
При выявлении суицидального риска следует незамедлительно направить пациента к психиатру.
Периоды повышенного риска
При работе с депрессивными пациентами следует соблюдать особую осторожность в периоды повышенного риска: при начале и смене терапии, при усилении стресса. Необходимо рекомендовать пациенту и его близким обращать внимание на смены настроения, тревожность, негативные чувства и ощущение безнадежности, появление суицидальных мыслей.
Необходимо рекомендовать пациенту и его близким обращать внимание на смены настроения, тревожность, негативные чувства и ощущение безнадежности, появление суицидальных мыслей.
Следует помнить, что антидепрессанты в больших дозах могут быть токсичными, поэтому пациентам с суицидальным риском следует ограничивать количество выдаваемых одномоментно на руки лекарств.
Риск возникновения суицидальных мыслей, вероятность самоповреждений и суицида повышаются в первые недели терапии антидепрессантами.
Лечение
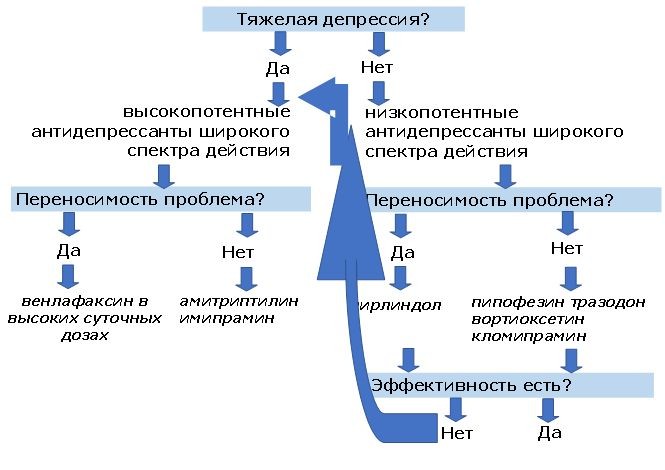
При подпороговой и легкой депрессии терапия антидепрессантами не должна быть приоритетным выбором. Пациенту можно предложить широкий спектр терапевтических методик: группы взаимопомощи, когнитивно-поведенческую терапию, поведенческую активацию, межличностную психотерапию, краткосрочную психодинамическую психотерапию, групповые занятия физической культурой, специально разработанные для пациентов с депрессией, когнитивную терапию на основе осознанности и медитаций.
При работе с пациентами с депрессивными расстройствами средней и тяжелой степени помимо немедикаментозных методик может потребоваться терапия антидепрессантами.
При предложении пациенту медикаментозной терапии следует обсудить причины назначения лекарств, возможные препараты, дозировку и варианты ее изменения, ожидаемые улучшения при приеме терапии, возможные побочные эффекты и синдром отмены.
Выписывая антидепрессант, врач должен объяснить пациенту возможные эффекты при начале лечения, сроки ответа на терапию (как правило, 4 недели), а также необходимость приема препаратов минимум 6 месяцев после наступления ремиссии.
Повторную встречу следует назначить через 2 недели либо через 1 неделю — при наличии суицидального риска или при возрасте пациента от 18 до 25 лет.
Принципы отмены антидепрессантов и снижения дозы
Пациент должен знать, что отмена антидепрессантов происходит поэтапно, плавно и в большинстве случаев успешно. При резкой отмене терапии, пропуске дозировки или приеме неполной дозы может возникнуть синдром отмены: головокружение, сенсорные нарушения (например, чувство покалывания), психические изменения (раздражительность, тревожность, беспокойство, пониженное настроение, плаксивость, панические атаки, страхи, спутанность сознания, изредка суицидальные мысли), нарушение сна, потливость, нарушения со стороны ЖКТ (например, тошнота), пальпитация, усталость, головные боли, боли в суставах и мышцах.
При резкой отмене терапии, пропуске дозировки или приеме неполной дозы может возникнуть синдром отмены: головокружение, сенсорные нарушения (например, чувство покалывания), психические изменения (раздражительность, тревожность, беспокойство, пониженное настроение, плаксивость, панические атаки, страхи, спутанность сознания, изредка суицидальные мысли), нарушение сна, потливость, нарушения со стороны ЖКТ (например, тошнота), пальпитация, усталость, головные боли, боли в суставах и мышцах.
Чаще всего синдром отмены мягкий и длится от 1 до 2 недель, иногда он может протекать тяжелее и длиться несколько недель, в редких случаях — месяцев. Изредка синдром отмены может протекать тяжело, особенно при резкой отмене терапии.
При отмене антидепрессантов следует поэтапно снижать дозу, например, на 50%. После этого снизить еще на 25%, при достижении маленьких доз возможен переход на жидкие формы препаратов.
Перед каждым этапом следует убедиться в отсутствии или минимальных проявлениях синдрома отмены.

Препараты с коротким периодом полувыведения следует отменять медленнее. Отмена флуоксетина, учитывая его пролонгированное действие, может выполняться с переходом на прием препарата через день.
Успешная отмена антидепрессантов может занять от нескольких недель до нескольких месяцев. При тяжелом синдроме отмены следует возобновить прием антидепрессанта в полной дозировке и снижать дозировку медленнее после исчезновения симптомов.
Аугментирующая терапия
В качестве аугментирующей терапии при депрессии может применяться литий. После назначения и затем каждые 6 месяцев необходимо выполнять контроль веса, оценивать функцию почек и щитовидной железы, уровень кальция.
Концентрацию лития в плазме крови следует оценивать через 12 часов после приема первой дозы, затем через 1 неделю, а также через 1 неделю после каждого изменения дозировки; далее лекарственный мониторинг проводится каждые 3—6 месяцев в зависимости от состояния здоровья пациента.
Концентрация лития в плазме крови не должна превышать 1,0 ммоль/л (уровень, необходимый для достижения терапевтического эффекта — от 0,4 ммоль/л).
Отмена лития производится в течение 1—3 месяцев под контролем психиатра.
Для аугментации терапии также могут применяться нейролептики, при этом следует обращать внимание на возможные побочные эффекты (экстрапирамидная симптоматика [например, тремор, паркинсонизм], повышение уровня пролактина в плазме крови).
При назначении нейролептиков необходимо в динамике контролировать клинический анализ крови и мочи, концентрацию электролитов, пролактина, глюкозы и печеночных ферментов в крови спустя 6, 12 недель и 1 год от начала терапии, а затем ежегодно, а также выполнять контроль ЭКГ.
Отсутствие ответа на терапию
При отсутствии ответа на антидепрессанты спустя 4 недели после начала терапии возможны следующие варианты дальнейшего лечения: комбинация медикаментозной с психотерапией или занятиями физической культурой, повышение дозировки или замена антидепрессанта на другой.
При особо резистентных формах возможна комбинация с антидепрессантом другого класса, нейролептиками второго поколения или литием.
Нельзя комбинировать селективные ингибиторы обратного захвата серотонина, селективные ингибиторы обратного захвата серотонина-норэпинефрина и трициклические антидепрессанты с ингибиторами моноаминооксидазы.
При депрессии тяжелой степени, необходимости срочного ответа на терапию (например, если пациент не ест или не пьет), при фармакорезистентности может быть назначена электросудорожная терапия.
Депрессия: причины, симптомы, лечение
Автор:
Шайдеггер Юлия Михайловна – врач психиатр, психиатр-нарколог, млад. науч. сотр. отдела психотерапии и медицинской реабилитации ННЦ наркологии филиала ФГБУ НМИЦПН им. В. П. Сербского.
Содержание статьи:
- Эпидемиология депрессии
- Сложности диагностики депрессии
- Виды депрессии
- Варианты течения депрессии
- Гипотезы о причинах возникновения депрессии
- Нейрохимические механизмы депрессии
- Каким образом антидепрессанты способны помогать при депрессии?
- Излечима ли депрессия?
- Почему важно и нужно лечить депрессию?
- Может ли сформироваться «зависимость» от антидепрессантов?
- Почему антидепрессанты могут быть неэффективными и как этого избежать
Практически все мы в течение жизни неоднократно сталкиваемся с негативными событиями и обстоятельствами тяжелого психотравмирующего характера, которые оказывают заметное влияние на нашу дальнейшую жизнь. Боль утраты, страх, тревога, реакции горевания, смятение, тоска, чувства безнадежности и безысходности, снижение работоспособности, потребность уединения, нарушения сна и аппетита и прочие другие многочисленные проявления наших переживаний являются физиологической реакцией в ответ на определенные стрессовые факторы. Однако, когда сила и выраженность, а также длительность переживаний не вполне соответствует интенсивности и продолжительности воздействия стрессового фактора, есть повод задуматься о манифестации (или рецидиве – то есть повторном эпизоде) аффективного расстройства.
Боль утраты, страх, тревога, реакции горевания, смятение, тоска, чувства безнадежности и безысходности, снижение работоспособности, потребность уединения, нарушения сна и аппетита и прочие другие многочисленные проявления наших переживаний являются физиологической реакцией в ответ на определенные стрессовые факторы. Однако, когда сила и выраженность, а также длительность переживаний не вполне соответствует интенсивности и продолжительности воздействия стрессового фактора, есть повод задуматься о манифестации (или рецидиве – то есть повторном эпизоде) аффективного расстройства.
По данным ВОЗ, аффективные расстройства, к которым относится депрессия, являются не только наиболее часто встречающейся психической патологией (по некоторым оценкам, во всем мире от депрессии страдает до 5% взрослого населения), но и наиболее распространенной причиной нетрудоспособности и инвалидизации среди современного населения1.
Сложности диагностики депрессииДепрессия – это не просто «хандра», «грусть», «плохое настроение», «лень», но серьезная многоликая патология, которая, помимо сниженного настроения – то есть непосредственно аффективных симптомов – включает в себя:
- нарушения в волевой, идеаторной (мыслительной), двигательной (моторной), когнитивной, сексуальной, соматовегетативной, эндокринных сферах
- «поломки» в регуляции циклов «сон-бодрствование»
- изменение болевой чувствительности
- нарушение аппетита
- изменение пищевого поведения
- ухудшение системы адаптации и стрессоустойчивости
Это делает организм еще менее устойчивым к негативным внешним воздействиям, замыкая тем самым «порочный круг» и создавая основу для возникновения суицидальных мыслей и суицидальных попыток2.
Такая множественность поражений в различных органах и системах часто затрудняет диагностику депрессии, особенно когда нарушения настроения не столь явны, а на первый план выходят, например, нарушения сна или длительно сохраняющаяся, не имеющая видимых причин и не поддающаяся стандартным схемам лечения болевая симптоматика; нарушается пищевое поведение; беспокоит постоянная усталость, повышенная утомляемость; страдает нейрокогнитивная сфера (снижается концентрация внимания, ухудшается память). В таких случаях говорят о соматизированной депрессии, которая словно «надевает маску» другого соматического или неврологического заболевания, заставляя пациентов проходить множество исследований, безуспешно менять врачей различных специальностей, и так и не получать адекватной помощи3.
Виды депрессииВ соответствии с ныне действующей международной классификацией болезней 10-го пересмотра (МКБ-10)4 расстройства настроения представляют собой большую группу гетерогенных психических расстройств, основными проявлениями которых являются изменение эмоций и настроения в сторону депрессии (с тревогой или без нее) или в сторону мании (приподнятого настроения).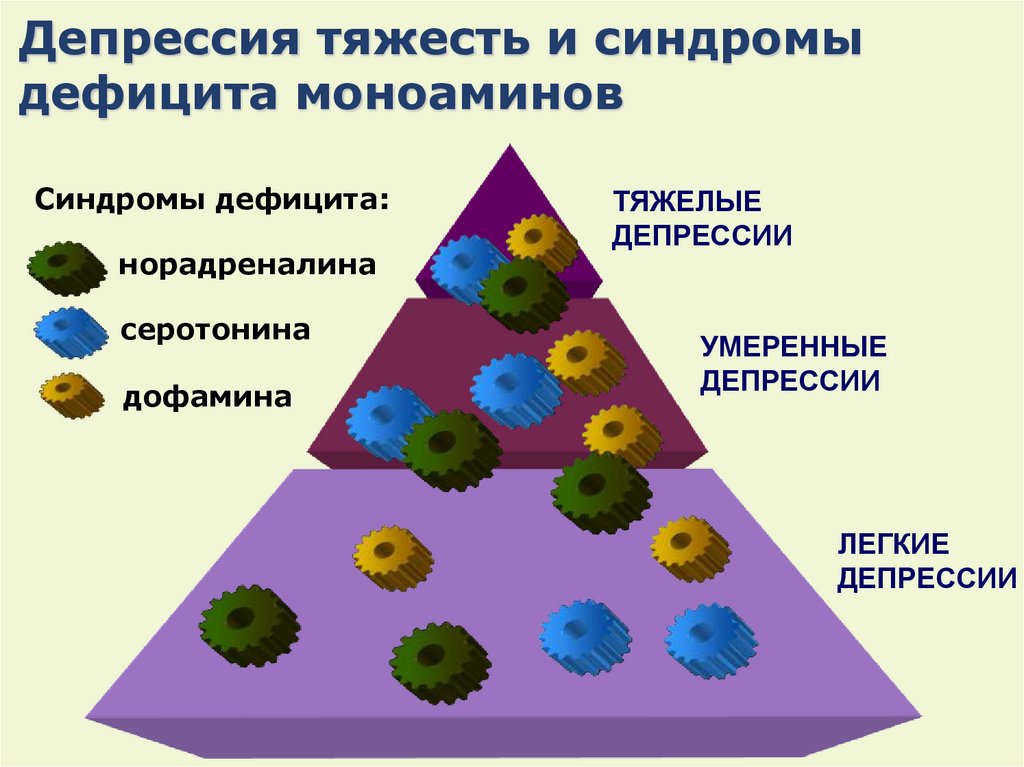
Аффективные нарушения кодируются как F30-F39. Наиболее частыми вариантами являются:
- F32 – Депрессивный эпизод
- F33 – Рекуррентное депрессивное расстройство
- F34 – Устойчивые расстройства настроения (аффективные расстройства)
Доклиническим проявлением депрессии может быть так называемый депрессивный темперамент. Темперамент — это тип реагирования на внешние раздражители, определенные характерологические особенности, которые могут быть заметны уже в раннем детском возрасте и которые сохраняются на протяжении всей жизни и проявляются во всех сферах жизнедеятельности. Несмотря на то, что люди с депрессивным темпераментом и «пессимистическим восприятием мира» зачастую меланхоличны, негативистичны и апатичны, данные характерологические особенности не вызывают их значимой социальной дезадаптации и серьезных функциональных нарушений. Тем не менее, люди с подобным темпераментом наиболее уязвимы для последующего развития аффективных расстройств5.
Тем не менее, люди с подобным темпераментом наиболее уязвимы для последующего развития аффективных расстройств5.
В некоторых случаях возможно развитие единственного депрессивного эпизода, хотя аффективные нарушения, как правило, имеют тенденцию к рецидивированию6.
Чаще всего первый эпизод депрессии (дебют) бывает спровоцирован какими-либо внешними объективными причинами, перенесённым стрессом, травматическим событием. Однако в дальнейшем каждый последующий эпизод может провоцироваться все менее значимыми событиями или совсем терять связь с внешними провоцирующими факторами, приобретая внутренние (аутохтонные) механизмы возникновения или усугубления симптоматики2.
Гипотезы о причинах возникновения депрессииБольшую роль в возникновении нарушений настроения играют генетические факторы, причем риск развития аффективных нарушений может зависеть от множества вариантов наборов генов. Таким образом, предсказать наверняка, в каком случае и у какого индивида может потенциально развиться аффективное нарушение, не представляется возможным.
Таким образом, предсказать наверняка, в каком случае и у какого индивида может потенциально развиться аффективное нарушение, не представляется возможным.
Однако в некоторых случаях прослеживается более четкая связь между определенным вариантом гена «уязвимости» и повышенным риском развития депрессии, как, например, в случае полиморфизма генов, кодирующих переносчик серотонина SERT. У носителей определенного варианта гена SERT не только повышена уязвимость перед стрессовыми факторами, и, соответственно увеличиваются риски развития депрессии, но и снижена чувствительность к действию антидепрессантов группы СИОЗС (селективных ингибиторов обратного захвата серотонина)5.
Также важную роль в развитии аффективных нарушений могут играть «надгенетические» или эпигенетические факторы, которые, в ответ на определенные внешние стимулы, способны «включить» или, наоборот, ослабить активность определенных генов. Так, в частности, одним из эпигенетических факторов может явиться стресс или неблагоприятные события в раннем детском возрасте, которые способны привести к выраженному истощению «депо» нейромедиаторов, отвечающих за настроение, вызвать атрофию нейронов в определенных зонах головного мозга и сделать их еще более уязвимыми при встрече с новыми стрессовыми факторами. В дальнейшем у людей с негативным ранним опытом шансы развития аффективных нарушений заметно выше, чем у людей, выросших в более благоприятных условиях5.
В дальнейшем у людей с негативным ранним опытом шансы развития аффективных нарушений заметно выше, чем у людей, выросших в более благоприятных условиях5.
Помимо этого, в развитии депрессии определенный вклад вносят и средовые факторы.
Роль стрессов и жесткого обращения в раннем детском возрасте, предрасполагающих к развитию аффективных (а также постстрессовых, тревожно-фобических и прочих других) расстройств уже былa рассмотрена выше. Однако, к средовым можно отнести и культуральные и социально-экономические условия.
Так, например, показатели выявляемости (и, вероятно, и реальной заболеваемости) аффективных расстройств в быстро развивающихся странах с невысоким доходом населения (например, Индия, некоторые страны Юго-восточной Азии) относительно невысоки. Это может объясняться, вероятно, сохраняющимся традиционным укладом жизни, устойчивостью семейных и других микросоциальных связей, способных оказать всестороннюю поддержку в сложных жизненных ситуациях2.
В патогенез аффективных нарушений вовлечены три основных нейромедиатора (моноамина):
- Серотонин
- Норадреналин
- Дофамин
Если ранее предполагалось, что развитие депрессии связано с дефицитом серотонина, то согласно современным данным, нарушенный обмен любого из трех моноаминов способен вызывать аффективные нарушения. В зависимости от того, обмен какого из моноаминов нарушен в большей степени, могут различаться симптомы и проявления аффективного расстройства.
Так, например, при дефиците дофамина преобладают симптомы «снижения позитивного аффекта», к которым относятся:
- Сниженное настроение
- Ангедония (отсутствие чувства удовольствия)
- Апатия (отсутствие интересов)
- Абулия (отсутствие побуждений что-либо делать)
- Снижение самооценки
- Снижение энергетического потенциала
При дефиците серотонина отмечается «увеличение негативного аффекта», а именно:
- повышенная тревожность, враждебность, раздражительность, вспыльчивость
- чувство вины, идеи самообвинения
- сниженное настроение
Дефицит норадреналина вызывает:
- Трудности в концентрации внимания
- Замедление информационных процессов
- Моторную заторможенность
- Снижение энергетического потенциала
В зависимости от степени дефицита того или иного нейромедиатора или их сочетаний выделяется множество клинических форм депрессий, например:
- Апатические, ангедонические
- Тревожные, дисфорические
- Тоскливые, тревожно-апатические, тревожно-ангедонические
- Астенические, адинамические и прочие5, 7
Большинство известных антидепрессантов воздействуют на моноаминовые системы, повышая содержание нейромедиаторов в определенных зонах головного мозга. Наиболее известным механизмом повышения концентрации моноаминов является замедление (ингибирование) их обратного захвата белками-переносчиками.
Наиболее известным механизмом повышения концентрации моноаминов является замедление (ингибирование) их обратного захвата белками-переносчиками.
Почему важно и нужно лечить депрессию?
Вопрос о прогрессировании (или о прогредиентном течении) депрессии на сегодняшний день остается открытым. Существует точка зрения, что своевременное адекватное комплексное медикаментозное и психотерапевтическое лечение аффективных нарушений может предотвратить или замедлить прогрессирование заболевания, модифицировать его течение. В настоящее время подходы к медикаментозной терапии депрессии заметно изменились: так, если раньше достижимой целью лечения депрессии считалось снижение выраженности болезненных симптомов на 50%, то в настоящее время клиницисты ставят перед собой более амбициозные задачи – полная редукция всех симптомов депрессии. Также в настоящее время клиницисты предпочитают назначать лекарственную терапию – то есть антидепрессанты — как можно раньше. Такая концепция «агрессивной ранней терапии» объясняется тем, что адекватное лечение не только способствует объективному облегчению состояния пациента и улучшению качества его жизни, но и препятствует хронизации болезненного процесса, формированию резистентных к лечению форм депрессии, модифицируя как течение заболевания, так и его возможные исходы (например, снижая риски суицидального поведения, уменьшая количество дней нетрудоспособности и прочее). Считается, что достижение полной симптоматической ремиссии при аффективном эпизоде позволит избежать возобновления симптомов депрессии в последующем5.
Такая концепция «агрессивной ранней терапии» объясняется тем, что адекватное лечение не только способствует объективному облегчению состояния пациента и улучшению качества его жизни, но и препятствует хронизации болезненного процесса, формированию резистентных к лечению форм депрессии, модифицируя как течение заболевания, так и его возможные исходы (например, снижая риски суицидального поведения, уменьшая количество дней нетрудоспособности и прочее). Считается, что достижение полной симптоматической ремиссии при аффективном эпизоде позволит избежать возобновления симптомов депрессии в последующем5.
Существуют гипотезы, что назначение антидепрессантов не только «выравнивают» нарушенный баланс нейромедиаторов, отвечающих за настроение, мотивацию, чувства удовольствия, энергетический потенциал, но и «исправляют» те нейрофизиологические «поломки», которые привели к нарушенному обмену моноаминов. Так, например, при назначении антидепрессантов происходит не только облегчение выброса нейромедиаторов, но и нормализуется количество рецепторов к ним, повышается чувствительность этих рецепторов. Если облегчение выброса серотонина является наиболее быстрым, но непродолжительным и обратимым эффектом назначения антидепрессанта (после отмены препарата выброс нейромедиаторов вновь возвращается к исходному уровню и быстро наступает рецидив заболевания), то качественные и количественные адаптивные изменения на уровне рецепторов к нейромедиаторам, запускаемые после назначения препаратов, являются более долгосрочными, т.к. являются, вероятно, следствием изменения экспрессии генов, кодирующих белки рецепторов. Также антидепрессанты могут повышать концентрацию трофических факторов, в том числе нейротрофического фактора мозга (BDNF), с помощью которых становится возможным восстановление поврежденных синапсов и утраченных нейронов. В этом заключается так называемая нейропластическая функция антидепрессантов5.
Если облегчение выброса серотонина является наиболее быстрым, но непродолжительным и обратимым эффектом назначения антидепрессанта (после отмены препарата выброс нейромедиаторов вновь возвращается к исходному уровню и быстро наступает рецидив заболевания), то качественные и количественные адаптивные изменения на уровне рецепторов к нейромедиаторам, запускаемые после назначения препаратов, являются более долгосрочными, т.к. являются, вероятно, следствием изменения экспрессии генов, кодирующих белки рецепторов. Также антидепрессанты могут повышать концентрацию трофических факторов, в том числе нейротрофического фактора мозга (BDNF), с помощью которых становится возможным восстановление поврежденных синапсов и утраченных нейронов. В этом заключается так называемая нейропластическая функция антидепрессантов5.
Нет, не может. Формирование физической и/или психической зависимости связано, как правило, с теми субстанциями, которые способствуют повышенному, нефизиологическому выбросу нейромедиаторов (прежде всего дофамина) из синаптической щели, что и вызывает эйфорию, возбуждение, двигательную и мыслительную активность, чувство эмпатии, причастности, взаимопонимания с окружающими, ощущения уверенности в себе, желание общаться и/или двигаться и прочее, с последующим истощением депо этих нейромедиаторов.
Это, в свою очередь, вызывает целый спектр психических и физических страданий, вынуждая человека вновь принимать данное психоактивное вещество – на первых порах «для удовольствия», а в дальнейшем – во избежание неприятных последствий его отмены. Современные антидепрессанты по механизму своего действия являются ингибиторами обратного захвата нейромедиаторов (серотонина, норадреналина), они не способствуют выбросу «запредельного» количества моноаминов, истощая их запасы, а лишь облегчают выброс и продлевают срок действия привычных, физиологических доз нейромедиаторов, модулирующих эмоциональный фон. В связи с этим антидепрессанты, в отличие от психоактивных веществ, не оказывают немедленного, субъективно приятного, эйфоризирующего эффекта и не могут быть объектом злоупотребления в так называемых рекреационных (то есть развлекательных) целях.
Также некоторые пациенты под «развитием зависимости от антидепрессантов» подразумевают ухудшение их психического состояния при попытке отмены препарата. В данном случае речь, скорее всего, идет о рецидивировании заболевания и о необходимости длительного приема поддерживающей терапии, как и при любом другом хроническом заболевании.
В данном случае речь, скорее всего, идет о рецидивировании заболевания и о необходимости длительного приема поддерживающей терапии, как и при любом другом хроническом заболевании.
Пациенты в возрасте от 25 до 64 лет, как правило, хорошо и быстро отвечают на адекватную психофармакотерапию антидепрессантами. У пациентов старше 65 лет ответ на терапию действительно может быть более отсроченным и не таким явным, как в более молодом возрасте, а также нарастают риски развития нежелательных явлений. Однако и в пожилом возрасте возможно и можно подобрать «подходящие» антидепрессанты с лучшим профилем нежелательных явлений и высокой эффективностью.
Помимо фактора возраста пациента на эффективность действия антидепрессантов оказывает фактор длительности приема терапии. Так, например, при назначении антидепрессантов группы СИОЗС, первые эффекты после назначения препарата можно оценить лишь спустя 10-14 дней, что связано с адаптивным изменением чувствительности рецепторов в ответ на резкое повышение выброса серотонина.
Также одним из основных факторов эффективности действия антидепрессанта является комплаентность, то есть соблюдение пациентами рекомендаций врача, режима и дозы приема препаратов. Около трети пациентов при назначении им антидепрессантов не соблюдают предписаний врача и произвольно меняют дозировку, режим приема препарата, пропускают приемы, продолжают употреблять спиртные напитки или параллельно заниматься самолечением.
Помимо этого, антидепрессанты могут быть несколько более эффективны при одной группе симптомов и в меньшей степени воздействовать на другую симптоматику. Есть наблюдения, что большинство современных антидепрессантов хорошо справляются с выравниванием настроения, повышением активности, снижением уровня тревожных переживаний в структуре аффективных нарушений и способствуют снижению суицидального мышления. Однако такие симптомы, как бессонница, повышенная утомляемость, ангедония (отсутствие/снижение чувства удовольствия), нейрокогнитивное функционирование часто сохраняются на более длительное время, затрудняя достижение полной ремиссии5.
Таким образом, при назначении антидепрессантов необходимо четко выполнять указания врача, информировать его о появлении или уменьшении тех или иных симптомов, сообщать о параллельном приеме других препаратов, избегать употребления алкоголя. При назначении некоторых групп антидепрессантов выводы об их эффективности или неэффективности можно делать лишь спустя 2-3 недели.
Источники
-
Данные ВОЗ [Электронный ресурс]: https://www.who.int/ru/news-room/fact-sheets/detail/depression (дата обращения 16.12.2021)
- Краснов В.Н. Расстройства аффективного спектра. Москва, «Практическая медицина», 2011.
- Смулевич А.Б. Маскированные депрессии //Психические расстройства в общей медицине. 2012. № 3. С. 4–7.
- МКБ-10. [Электронный ресурс]: https://classinform.ru/mkb-10/f16.html. (дата обращения 16.12.2021)
- Стал С.М. Основы психофармакологии. Теория и практика. ГЭОТАР-Медиа. 2019
- Психиатрия. Cправочник практического врача (2-е издание, переработанное) / под редакцией А.
 Г. Гофмана. Москва. 2010.
Г. Гофмана. Москва. 2010. - Дробижев М.Ю., Овчинников А.А., Кикта С.В. Механизмы действия антидепрессантов и патогенез психических расстройств. В чем соответствия? // Социальная и клиническая психиатрия. 2017. №3. URL: https://cyberleninka.ru/article/n/mehanizmy-deystviya-antidepressantov-i-patogenez-psihicheskih-rasstroystv-v-chem-sootvetstviya (дата обращения: 16.12.2021).
- Маслов К.А. Антидепрессанты в России в современной клинической практике врача-психиатра. Вопросы прикладного практического применения // Психиатрия и психофармакотерапия. 2020. № 22 (1). С. 16–22.,
- Fagiolini A., Comandini A., Catena Dell’Osso M., Kasper S. Rediscovering trazodone for the treatment of major depressive disorder //CNS Drugs. 2012. № 26(12). P. 1033‐1049.
- Hrenchir T. 10 Most-Prescribed Antidepressant Medications. http:// www.newsmax.com/Health/Health-Wire/most-prescribed-antidepressant-medications/2015/09/02/id/673123/
Все статьи: Психическое здоровье
Что это такое, применение, побочные эффекты и типы
Обзор
Что такое антидепрессанты?
Антидепрессанты — это лекарства, отпускаемые по рецепту, которые помогают лечить депрессию. Медицинские работники назначают их и для лечения других заболеваний.
Медицинские работники назначают их и для лечения других заболеваний.
Депрессия — это расстройство настроения, которое вызывает стойкое чувство грусти и потерю интереса к вещам и занятиям, которыми вы когда-то наслаждались. Это также может вызвать трудности с мышлением, памятью, мотивацией, приемом пищи и сном.
Существует несколько типов депрессивных расстройств, некоторые из которых включают:
- Клиническая депрессия (большое депрессивное расстройство).
- Биполярная депрессия.
- Стойкое депрессивное расстройство (PDD).
- Предменструальное дисфорическое расстройство (ПМДР).
- Атипичная депрессия.
- Сезонная депрессия (сезонное аффективное расстройство).
Антидепрессанты являются одним из видов лечения депрессии. Хотя они могут лечить симптомы депрессии, они не всегда устраняют ее причины. Вот почему медицинские работники часто рекомендуют психотерапию (разговорную терапию) в дополнение к лекарствам от депрессии.
Антидепрессанты были изобретены в 1950-х годах. С тех пор исследователи разработали несколько различных типов лекарства. Сегодня антидепрессанты являются одним из наиболее часто назначаемых лекарств в Соединенных Штатах.
Какие заболевания помогают лечить антидепрессанты?
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило использование антидепрессантов при следующих состояниях:
- Клиническая депрессия и другие депрессивные расстройства (наиболее распространенное применение антидепрессантов).
- Биполярная депрессия.
- Булимия.
- Генерализованное тревожное расстройство (ГТР).
- Обсессивно-компульсивное расстройство (ОКР).
- Паническое расстройство.
- Посттравматическое стрессовое расстройство (ПТСР).
- Социальное тревожное расстройство (социальная фобия).
Медицинские работники иногда назначают антидепрессанты при других состояниях. Это считается использованием препарата не по прямому назначению или не одобренным FDA. Например, врачи иногда назначают трициклические антидепрессанты при хронической боли, бессоннице и мигрени.
Это считается использованием препарата не по прямому назначению или не одобренным FDA. Например, врачи иногда назначают трициклические антидепрессанты при хронической боли, бессоннице и мигрени.
Какие существуют типы антидепрессантов?
Существует несколько типов (классов) антидепрессантов, включая:
- Селективные ингибиторы обратного захвата серотонина (СИОЗС). Это наиболее распространенный тип прописываемых антидепрессантов.
- Ингибиторы обратного захвата серотонина/норэпинефрина (СИОЗСН).
- Трициклические антидепрессанты (ТЦА). ТЦА представляют собой более старый класс антидепрессантов, часто предназначенный для лечения резистентной депрессии и тревоги из-за повышенной частоты побочных эффектов.
- Атипичные антидепрессанты.
- Модуляторы серотонина.
- Ингибиторы моноаминоксидазы (ИМАО). Это самые старые антидепрессанты. Хотя они очень эффективны, они часто используются при устойчивой к лечению депрессии и тревоге.
 Это связано с тем, что прием MAIO требует диетических изменений, чтобы избежать гипертензивных реакций, вызванных взаимодействием с аминокислотой тирамином, которая присутствует в больших количествах в некоторых продуктах.
Это связано с тем, что прием MAIO требует диетических изменений, чтобы избежать гипертензивных реакций, вызванных взаимодействием с аминокислотой тирамином, которая присутствует в больших количествах в некоторых продуктах. - Антагонисты N-метил-D-аспартата (NMDA).
В каждом классе есть также несколько видов лекарств (и торговых марок).
Как часто используются антидепрессанты?
Антидепрессанты — очень часто используемые лекарства, отпускаемые по рецепту. Их принимает более 1 из 10 человек в США. Использование антидепрессантов растет во всем мире.
Какой тип антидепрессанта наиболее распространен?
СИОЗС являются наиболее часто назначаемым типом антидепрессантов. Флуоксетин (Прозак®), вероятно, является наиболее известным СИОЗС.
Детали процедуры
Как действуют антидепрессанты?
Как правило, антидепрессанты изменяют способ использования мозгом определенных химических веществ (называемых нейротрансмиттерами), чтобы лучше регулировать ваше настроение и поведение. В частности, они влияют на нейротрансмиссию, включающую серотонин, норадреналин и, реже, дофамин. Различные типы антидепрессантов работают по-разному, чтобы сделать это.
В частности, они влияют на нейротрансмиссию, включающую серотонин, норадреналин и, реже, дофамин. Различные типы антидепрессантов работают по-разному, чтобы сделать это.
Исследования также показывают, что антидепрессанты вызывают нейропластичность — процесс, при котором мозг может изменять свою структуру за счет усиления или ослабления связей между клетками мозга, называемыми нейронами.
Как вы принимаете антидепрессанты?
Антидепрессанты обычно выпускаются в виде таблеток. Вы глотаете таблетки с жидкостью, как вода. Когда вы впервые начнете принимать антидепрессант, ваш лечащий врач, скорее всего, назначит минимально возможную дозу лекарства, которая, по его мнению, необходима для улучшения ваших симптомов. Со временем дозу при необходимости скорректируют.
Может пройти несколько недель, прежде чем вы почувствуете улучшение своих симптомов.
Лечение обычно длится не менее шести месяцев после того, как вы почувствуете себя лучше. Если у вас рецидивирующая, хроническая или тяжелая депрессия, врач может порекомендовать вам принимать антидепрессанты в обозримом будущем.
Риски/выгоды
Насколько эффективны антидепрессанты?
Антидепрессанты являются наиболее эффективными препаратами для лечения симптомов депрессии. Но, как и многие другие лекарства, антидепрессанты могут помочь некоторым людям больше, чем другим.
Исследования показывают, что польза от антидепрессантов обычно зависит от тяжести депрессии — чем тяжелее депрессия, тем больше будет польза или «эффективность». Антидепрессанты обычно эффективны при умеренной, тяжелой и хронической депрессии. Они не помогают при легкой депрессии.
Важно помнить, что психотерапия — еще одна важная часть лечения депрессии. Сочетание психотерапии и лекарств от депрессии обычно приводит к значительному улучшению ваших симптомов.
Каковы побочные эффекты антидепрессантов?
Каждый тип (класс) антидепрессантов и каждая торговая марка имеют различные возможные побочные эффекты. Важно поговорить со своим врачом или фармацевтом о возможных побочных эффектах конкретного лекарства, которое вы принимаете или собираетесь принимать.
Обычно к побочным эффектам антидепрессантов относятся:
- Расстройство желудка.
- Диарея.
- Головная боль.
- Сонливость.
- Сексуальная дисфункция.
Побочные эффекты антидепрессантов обычно слабо выражены и проходят со временем. Поговорите со своим врачом, если у вас возникнут неприятные побочные эффекты. Они могут порекомендовать скорректировать дозу или попробовать другое лекарство.
Вызывают ли антидепрессанты увеличение веса?
Увеличение веса является возможным побочным эффектом некоторых антидепрессантов, хотя некоторые из них связаны с отсутствием увеличения веса или даже с потерей веса. Важно помнить, что несколько факторов могут способствовать увеличению веса. Например:
- Некоторые люди теряют вес из-за потери аппетита, вызванной невылеченной депрессией. Прием антидепрессантов для лечения депрессии может улучшить ваше настроение и аппетит, что может привести к увеличению веса из-за восстановления аппетита.
- Взрослые обычно с возрастом набирают вес.
Если вас беспокоит этот возможный побочный эффект, поговорите со своим врачом. Знайте, что польза от приема антидепрессантов может перевесить возможное увеличение веса. Есть также шаги, которые вы можете предпринять, чтобы управлять своим весом, например, заниматься спортом или корректировать режим питания.
Каковы возможные осложнения при приеме антидепрессантов?
Возможные осложнения, связанные с антидепрессантами, включают:
- Риск суицидальных мыслей или поведения.
- Синдром отмены антидепрессантов.
- Серотониновый синдром.
- Передозировка.
Препараты СИОЗС также связаны с умеренным увеличением риска кровотечения из верхних отделов желудочно-кишечного тракта. Этот риск значительно повышается, когда вы принимаете СИОЗС в сочетании с нестероидными противовоспалительными препаратами (НПВП). Поговорите со своим лечащим врачом об этом риске.
Суицидальные мысли или поведение
В некоторых случаях дети, подростки и взрослые в возрасте до 25 лет могут испытывать усиление суицидальных мыслей или поведения при приеме антидепрессантов, особенно когда они впервые начинают их принимать или принимают другую дозу.
Если у вас или вашего ребенка есть суицидальные мысли или поведение, немедленно позвоните поставщику медицинских услуг, который прописал лекарство. Вы также можете набрать 988 на своем телефоне, чтобы связаться с Suicide and Crisis Lifeline. Кто-то доступен, чтобы помочь вам 24/7.
Синдром отмены антидепрессанта
Синдром отмены антидепрессанта может возникнуть, если вы внезапно прекратите прием антидепрессанта, если вы принимали его в течение как минимум шести недель. Это происходит примерно в 20% таких случаев.
Симптомы синдрома отмены антидепрессантов включают:
- Гриппоподобные симптомы, такие как утомляемость, головная боль, болезненность и потливость.
- Бессонница.
- Тошнота.
- Головокружение и предобморочное состояние.
- Сенсорные нарушения, такие как жжение, покалывание или ощущение шока.
- Беспокойство, раздражительность и возбуждение.
Эти симптомы обычно легкие, но могут быть неприятными. Обычно они длятся от одной до двух недель.
Обычно они длятся от одной до двух недель.
Никогда не прекращайте прием антидепрессантов, не посоветовавшись предварительно со своим лечащим врачом. Безопасное прекращение приема антидепрессантов — это процесс. Обычно требуется не менее четырех недель, чтобы постепенно снизить дозу.
Серотониновый синдром
Серотониновый синдром — чрезвычайно редкая, но потенциально опасная для жизни реакция на лекарство, возникающая из-за слишком большого количества серотонина в организме.
Серотониновый синдром может возникнуть, когда вы принимаете новый антидепрессант или принимаете повышенную дозу. Если ваше тело обрабатывает серотонин по-другому или не может обрабатывать повышенное количество серотонина, может возникнуть серотониновый синдром.
Синдром чаще всего возникает при приеме антидепрессантов и других серотонинергических препаратов, таких как триптановые препараты от мигрени или некоторые опиоиды, такие как меперидин.
Симптомы серотонинового синдрома включают:
- Нервозность.
- Тошнота и рвота.
- Диарея.
- Расширенные зрачки.
- Проблемы с мышцами, такие как подергивания, непроизвольные сокращения, спазмы и ригидность.
- Потливость и дрожь.
- Движения глаз из стороны в сторону.
Тяжелые симптомы включают:
- Спутанность сознания или делирий.
- Учащенное сердцебиение (тахикардия).
- Высокое кровяное давление.
- Лихорадка.
- Судороги.
- Потеря сознания.
Симптомы обычно появляются в течение нескольких часов после приема нового лекарства или увеличения дозы уже принимаемого лекарства.
Немедленно обратитесь за медицинской помощью, если вы испытываете эти симптомы. Серотониновый синдром может привести к летальному исходу, если его вовремя не лечить.
Передозировка
Токсичность антидепрессантов сильно различается. Важно поговорить с вашим лечащим врачом или фармацевтом о риске передозировки. Всегда принимайте лекарства в соответствии с предписаниями и храните их в безопасном месте, недоступном для детей и домашних животных.
Всегда принимайте лекарства в соответствии с предписаниями и храните их в безопасном месте, недоступном для детей и домашних животных.
Трициклические антидепрессанты относятся к классу антидепрессантов с самым высоким риском летального исхода при передозировке. Если вы когда-нибудь подозреваете передозировку — у себя или у близкого человека — немедленно обратитесь за медицинской помощью.
Признаки и симптомы передозировки трициклическими антидепрессантами включают:
- Нарушения сердечного ритма.
- Низкое кровяное давление.
- Сонливость.
- Ригидные мышцы.
- Спутанность сознания.
- Кома.
Другие классы антидепрессантов также могут привести к передозировке, но симптомы могут быть другими. Например, передозировка СИОЗС может вызвать высокое кровяное давление и некоторые виды аритмии.
Восстановление и перспективы
Через какое время начинают действовать антидепрессанты?
Может пройти от четырех до восьми недель, прежде чем антидепрессанты подействуют и симптомы ослабнут. Такие симптомы, как проблемы со сном, аппетит, энергия или концентрация, могут улучшиться до того, как улучшится ваше настроение.
Такие симптомы, как проблемы со сном, аппетит, энергия или концентрация, могут улучшиться до того, как улучшится ваше настроение.
Важно следовать указаниям вашего поставщика медицинских услуг и принимать прописанные лекарства в течение рекомендованного периода времени, прежде чем решить, работают ли они. Не прекращайте прием лекарства, не посоветовавшись сначала со своим врачом.
Когда звонить врачу
Когда мне следует позвонить своему лечащему врачу?
При приеме антидепрессантов вам следует регулярно посещать лечащего врача, чтобы оценить, насколько хорошо они действуют.
В противном случае обратитесь к своему лечащему врачу в следующих ситуациях:
- Если у вас появились неприятные побочные эффекты.
- Если ваши симптомы не улучшаются или они ухудшились.
- Если вы думаете прекратить прием лекарств.
Когда следует обращаться за неотложной помощью?
Если у вас есть симптомы серотонинового синдрома или передозировки, или у вас есть мысли о самоубийстве, позвоните по номеру 911 или обратитесь в ближайшее отделение неотложной помощи.
Часто задаваемые вопросы
Как узнать, какое лекарство от депрессии мне подходит?
Из-за большого разнообразия вариантов лекарств от депрессии может быть сложно понять, с чего начать и какой из них выбрать. Вы будете тесно сотрудничать со своим поставщиком медицинских услуг, чтобы определить, какой из них, скорее всего, подойдет вам лучше всего, исходя из определенных факторов, таких как:
- Ваши конкретные симптомы.
- Возможные побочные эффекты лекарств.
- Взаимодействие с другими лекарствами, которые вы принимаете.
- Другие физические или психические заболевания, которые у вас есть.
- Стоимость и медицинское страхование.
Поиск лучшего антидепрессанта может занять некоторое время. Постарайтесь быть терпеливым. Сообщите своему врачу, если у вас появились неприятные побочные эффекты или нет значительного улучшения симптомов через несколько недель после начала приема лекарств. Они могут порекомендовать изменить дозу, попробовать другой антидепрессант или принимать более одного антидепрессанта одновременно.
Могу ли я принимать антидепрессанты во время беременности?
Существуют определенные риски и преимущества, связанные с приемом лекарств от депрессии во время беременности. Из-за этого вам следует поговорить с вашим лечащим врачом. Они дают рекомендации в каждом конкретном случае, потому что каждый человек и ситуация уникальны.
Основной риск для плода из-за воздействия антидепрессантов — возможность врожденных дефектов (врожденных пороков). Этот риск, как правило, очень низок, но некоторые антидепрессанты вызывают проблемы с большей вероятностью, чем другие.
Однако невылеченная большая депрессия во время беременности может привести к повышенному риску:
- Замедления роста плода.
- Преждевременные роды.
- Низкий вес при рождении (менее 5,5 фунтов).
Невылеченная депрессия во время беременности также может нанести вред беременной женщине и увеличить риск послеродовой депрессии.
Кто может прописывать антидепрессанты?
Врачи первичного звена (PCP) и психиатры обычно назначают антидепрессанты.
PCP — это поставщик медицинских услуг, который помогает вам следить за своим здоровьем. Это первый человек, с которым вы говорите, когда у вас есть проблемы со здоровьем или проблемы со здоровьем, которые не являются неотложными. Поскольку депрессия является распространенным заболеванием, а антидепрессанты являются распространенными лекарствами, врачи первичной медико-санитарной помощи имеют опыт в назначении этих лекарств.
Психиатр — это врач, специализирующийся на диагностике и лечении психических, эмоциональных и поведенческих расстройств. У них есть специальный опыт в области лекарств от психических заболеваний, включая антидепрессанты. Если у вас резистентная к лечению депрессия и/или другие психические расстройства, вам может быть полезно обратиться к психиатру вместо основного лечащего врача для назначения лекарств.
Можно ли пить алкоголь с антидепрессантами?
Медицинские работники обычно не рекомендуют употреблять алкоголь во время приема антидепрессантов. Это связано с тем, что алкоголь (депрессантное вещество) может ухудшить симптомы депрессии. Кроме того, и алкоголь, и антидепрессанты могут сделать вас сонливыми и менее бдительными. Эти эффекты могут усиливаться, когда вы принимаете их вместе.
Это связано с тем, что алкоголь (депрессантное вещество) может ухудшить симптомы депрессии. Кроме того, и алкоголь, и антидепрессанты могут сделать вас сонливыми и менее бдительными. Эти эффекты могут усиливаться, когда вы принимаете их вместе.
Некоторые поставщики медицинских услуг разрешают максимально умеренное употребление алкоголя.
Вызывают ли антидепрессанты привыкание?
Антидепрессанты не вызывают привыкания. Они не вызывают чувства эйфории, не обладают успокаивающим эффектом и не вызывают тяги к большему.
Записка из клиники Кливленда
Антидепрессанты — очень распространенные лекарства, отпускаемые по рецепту, которые помогают лечить депрессию и другие состояния. Может потребоваться время, чтобы найти антидепрессант, который лучше всего подходит для вас. Поговорите со своим лечащим врачом о любых проблемах или вопросах, которые у вас есть. Они готовы помочь.
Отказ от антидепрессантов — Harvard Health Publishing
Прекращение приема лекарств может вызвать отмену антидепрессантов и привести к рецидиву депрессии.

Может ли прекращение приема лекарств вызвать симптомы отмены антидепрессантов (синдром отмены антидепрессантов)? Около 10% женщин в возрасте 18 лет и старше принимают антидепрессанты. Как многие из нас знают, эти лекарства могут быть Божьим даром, когда депрессия лишила жизнь ее радости и мешала собрать энергию и концентрацию для выполнения повседневных задач. Но когда вы начинаете чувствовать себя лучше и хотите двигаться дальше, как долго вы должны продолжать принимать таблетки?
Если вы хорошо себя чувствуете на антидепрессантах и не жалуетесь на слишком много побочных эффектов, многие врачи будут продлевать рецепт на неопределенный срок, полагая, что это защищает от рецидива депрессии. Но побочные эффекты, с которыми вы, возможно, изначально были готовы мириться — сексуальные побочные эффекты (снижение желания и трудности с достижением оргазма), головная боль, бессонница, сонливость, яркие сновидения или просто нечувствие себя — со временем могут стать менее приемлемыми. , особенно если вы считаете, что таблетки вам больше не нужны.
, особенно если вы считаете, что таблетки вам больше не нужны.
Решение отказаться от антидепрессантов должно быть обдуманным и приниматься при поддержке вашего врача или терапевта, чтобы убедиться, что вы не прекращаете принимать антидепрессанты преждевременно, рискуя рецидивом депрессии. После того, как вы решите бросить курить, вы и ваш врач должны принять меры, чтобы свести к минимуму или избежать симптомов отмены, которые могут возникнуть, если такие лекарства отменяются слишком быстро.
Почему синдром отмены антидепрессантов?
Антидепрессанты действуют путем изменения уровня нейротрансмиттеров — химических мессенджеров, которые прикрепляются к рецепторам нейронов (нервных клеток) по всему телу и влияют на их активность. Нейроны в конечном итоге адаптируются к текущему уровню нейротрансмиттеров, и симптомы, которые варьируются от легких до неприятных, могут возникнуть, если уровень меняется слишком быстро — например, из-за того, что вы внезапно перестали принимать антидепрессант. Как правило, они не опасны с медицинской точки зрения, но могут быть неудобными.
Как правило, они не опасны с медицинской точки зрения, но могут быть неудобными.
Среди новых антидепрессантов те, которые влияют на серотониновую систему — селективные ингибиторы обратного захвата серотонина (СИОЗС) и ингибиторы обратного захвата серотонина-норэпинефрина (СИОЗСН), — связаны с рядом симптомов отмены, часто называемых синдромом отмены антидепрессантов или СИОЗС. Прекращение приема антидепрессантов, таких как бупропион (велбутрин), которые не влияют на серотониновую систему (ингибиторы обратного захвата дофамина и норадреналина), в целом представляется менее проблематичным, хотя у некоторых пациентов развивается сильная раздражительность.
Наличие симптомов отмены не означает, что вы зависимы от антидепрессантов. Человек, страдающий зависимостью, жаждет наркотика и часто нуждается во все более высоких дозах. Лишь немногие люди, принимающие антидепрессанты, испытывают тягу или чувствуют необходимость увеличить дозу. (Иногда СИОЗС перестает действовать — явление, называемое «выведением прозака», — что может потребовать увеличения дозы или добавления другого препарата. )
)
Отмена антидепрессантов может выглядеть как депрессияСимптомы отмены могут включать тревогу и депрессию. Поскольку это может быть причиной того, что вам изначально прописали антидепрессанты, их повторное появление может свидетельствовать о том, что у вас рецидив и вам нужно продолжать лечение. Вот как отличить симптомы отмены от рецидива:
Если симптомы сохраняются более месяца и ухудшаются, стоит задуматься о том, нет ли у вас рецидива депрессии. |
Симптомы отмены антидепрессантов
Нейротрансмиттеры действуют по всему телу, и вы можете испытывать как физические, так и психические эффекты, когда прекращаете прием антидепрессантов или слишком быстро снижаете дозу. Общие жалобы включают следующее:
- Пищеварительный тракт. У вас могут быть тошнота, рвота, судороги, диарея или потеря аппетита.
- Контроль кровеносных сосудов. Вы можете сильно потеть, краснеть или плохо переносить жаркую погоду.
- Изменения сна. У вас могут быть проблемы со сном и необычные сны или кошмары.

- Баланс. У вас может начаться головокружение или головокружение, или вы почувствуете, что у вас не совсем «морские ноги» при ходьбе.
- Управление движениями. Вы можете испытывать тремор, беспокойные ноги, неровную походку и трудности с координацией речи и жевательных движений.
- Нежелательные чувства. У вас могут быть перепады настроения или чувство возбуждения, беспокойства, маниакального настроения, депрессии, раздражительности или спутанности сознания — даже параноидальные или суицидальные мысли.
- Странные ощущения. У вас может быть боль или онемение; вы можете стать сверхчувствительными к звуку или почувствовать звон в ушах; вы можете испытать «мозговые удары» — ощущение, похожее на удар электрическим током по голове — или ощущение, которое некоторые люди описывают как «мозговую дрожь».

Какими бы ужасными ни звучали некоторые из этих симптомов, вы не должны позволять им обескураживать вас, если хотите отказаться от антидепрессантов. Многие из симптомов синдрома отмены СИОЗС можно свести к минимуму или предотвратить путем постепенного снижения или снижения дозы в течение недель или месяцев, иногда заменяя препараты более короткого действия препаратами более длительного действия, такими как флуоксетин (прозак). Антидепрессанты, которые чаще всего вызывают неприятные симптомы, — это те, у которых короткий период полураспада, то есть они быстро распадаются и покидают организм. (См. таблицу «Антидепрессанты и их периоды полураспада».) Примеры включают венлафаксин (Эффексор), сертралин (Золофт), пароксетин (Паксил) и циталопрам (Целекса). Версии этих препаратов с пролонгированным высвобождением попадают в организм медленнее, но так же быстро покидают его. Антидепрессанты с более длительным периодом полувыведения, в основном флуоксетин, вызывают меньше проблем при прекращении приема.
Помимо облегчения перехода, снижение дозы снижает риск рецидива депрессии. В исследовании, проведенном Гарвардской медицинской школой, почти 400 пациентов (две трети из них женщины) наблюдались в течение более года после того, как они прекратили принимать антидепрессанты, прописанные при расстройствах настроения и тревожных расстройствах. У участников, которые быстро прекратили прием (от одного до семи дней), вероятность рецидива в течение нескольких месяцев была выше, чем у тех, кто снижал дозу постепенно в течение двух или более недель.
Антидепрессанты и период их полувыведения* |
||
|
Препарат |
Половина вне тела в |
99% вне тела в |
|
Ингибиторы обратного захвата серотонина |
||
|
пароксетин (паксил) |
24 часа |
4,4 дня |
|
сертралин (Золофт) |
26 часов |
5,4 дня |
|
эсциталопрам (лексапро) |
от 27 до 32 часов |
6,1 дня |
|
циталопрам (целекса) |
36 часов |
7,3 дня |
|
флуоксетин (прозак) |
Четыре-шесть дней |
25 дней |
|
Ингибиторы обратного захвата серотонина и норадреналина |
||
|
венлафаксин (Эффексор) |
5 часов |
1 день |
|
дулоксетин (Симбалта) |
12 часов |
2,5 дня |
|
десвенлафаксин (пристик) |
12 часов |
2,5 дня |
|
Ингибитор обратного захвата дофамина и норадреналина |
||
|
бупропион (велбутрин) |
21 час |
4,4 дня |
|
*Симптомы отмены обычно начинаются, когда 90% или более препарата выводится из организма. Источник: адаптировано из Джозефа Гленмуллена, доктора медицины, Антидепрессантное решение: пошаговое руководство по безопасному преодолению отмены антидепрессантов, зависимости и «зависимости» (Free Press, 2006). |
||
Как отказаться от антидепрессантов
Если вы думаете о прекращении приема антидепрессантов, вам следует действовать поэтапно и учитывать следующее:
Не торопитесь. У вас может возникнуть соблазн прекратить прием антидепрессантов, как только ваши симптомы ослабнут, но депрессия может вернуться, если вы прекратите прием слишком рано. Клиницисты обычно рекомендуют продолжать принимать лекарства от шести до девяти месяцев, прежде чем рассмотреть вопрос об отказе от антидепрессантов. Если у вас было три или более рецидивов депрессии, сделайте это как минимум на два года.
Поговорите со своим лечащим врачом о преимуществах и рисках приема антидепрессантов в вашей конкретной ситуации и вместе с ним или с ним решите, следует ли (и когда) прекратить их прием. Прежде чем прекратить, вы должны быть уверены, что у вас все хорошо, что ваши жизненные обстоятельства стабильны и что вы можете справиться с любыми негативными мыслями, которые могут возникнуть. Не пытайтесь бросить курить, когда вы находитесь в состоянии стресса или когда в вашей жизни происходят значительные перемены, например, новая работа или болезнь.
Прежде чем прекратить, вы должны быть уверены, что у вас все хорошо, что ваши жизненные обстоятельства стабильны и что вы можете справиться с любыми негативными мыслями, которые могут возникнуть. Не пытайтесь бросить курить, когда вы находитесь в состоянии стресса или когда в вашей жизни происходят значительные перемены, например, новая работа или болезнь.
Составьте план. Прекращение приема антидепрессантов обычно включает постепенное снижение дозы, с интервалом от двух до шести недель между снижениями дозы. Ваш лечащий врач может проинструктировать вас о снижении дозы и назначить таблетки с соответствующей дозировкой для внесения изменений. График будет зависеть от того, какой антидепрессант вы принимаете, как долго вы его принимаете, от вашей текущей дозы и любых симптомов, которые у вас были во время предыдущих изменений лекарства. Также полезно вести «календарь настроения», в который вы ежедневно записываете свое настроение (по шкале от одного до 10).
Подумайте о психотерапии. Менее 20% людей, принимающих антидепрессанты, проходят психотерапию, хотя это часто важно для выздоровления от депрессии и предотвращения рецидивов. В метаанализе контролируемых исследований исследователи из Гарвардской медицинской школы и других университетов обнаружили, что у людей, которые проходят психотерапию при прекращении приема антидепрессантов, меньше шансов на рецидив.
Менее 20% людей, принимающих антидепрессанты, проходят психотерапию, хотя это часто важно для выздоровления от депрессии и предотвращения рецидивов. В метаанализе контролируемых исследований исследователи из Гарвардской медицинской школы и других университетов обнаружили, что у людей, которые проходят психотерапию при прекращении приема антидепрессантов, меньше шансов на рецидив.
Будьте активны. Поддержите свои внутренние ресурсы с помощью правильного питания, методов снижения стресса, регулярного сна и особенно физической активности. Упражнения обладают мощным антидепрессивным эффектом. Было показано, что у людей гораздо меньше шансов на рецидив после выздоровления от депрессии, если они занимаются спортом три раза в неделю или чаще. Упражнения делают серотонин более доступным для связывания с рецепторами на нервных клетках, поэтому он может компенсировать изменения уровня серотонина при уменьшении дозы СИОЗС и других лекарств, воздействующих на серотониновую систему.
Обратитесь за поддержкой. Оставайтесь на связи со своим лечащим врачом во время прохождения процедуры. Сообщите ей или ему о любых физических или эмоциональных симптомах, которые могут быть связаны с прекращением курения. Если симптомы легкие, вы, вероятно, будете уверены, что они временные, результат того, что лекарство очищает вашу систему. (Короткий курс неантидепрессивного препарата, такого как антигистаминный препарат, успокаивающее средство или снотворное, иногда может облегчить эти симптомы.) Если симптомы тяжелые, вам, возможно, придется вернуться к предыдущей дозе и снизить уровень в большей степени. медленно. Если вы принимаете СИОЗС с коротким периодом полувыведения, может помочь переход на препарат более длительного действия, такой как флуоксетин.
Возможно, вы захотите привлечь к планированию родственника или близкого друга. Если люди вокруг вас понимают, что вы прекращаете прием антидепрессантов и иногда можете быть раздражительными или плаксивыми, они с меньшей вероятностью воспримут это на свой счет.