Последствия суицида для общества: Оказание экстренной психологической помощи — Деятельность
социокультуральные и клинические факторы риска
На долю самоубийств приходится 1,4% всех смертей в мире, что делает суицид 17-й среди ведущих причин смерти и второй после дорожно-транспортных происшествий (ДТП) среди смертей, связанных с внешними повреждениями [1]. На риск суицида оказывают влияние многие переменные, такие как пол, этническая принадлежность и многочисленные социокультуральные факторы. К числу наиболее весомых факторов риска относится возраст. В подавляющем большинстве стран опасность совершения самоубийства возрастает после 60 лет, достигая максимума в 85—90 лет [2]. Как и во все другие возрастные периоды, статистические данные о частоте самоубийств всегда остаются ниже реальных показателей, так как учитываются лишь так называемые прямые суициды, исключая, например, ситуации отказа от еды и намеренного несоблюдения предписаний врача [3—5]. Важным представляется тот факт, что, даже при сохранении на прежнем уровне риска самоубийства в старшей возрастной группе, абсолютное их количество увеличится вследствие происходящих демографических изменений.
В дополнение к прогнозируемому увеличению количества суицидов в связи с большей представленностью пожилых лиц в популяции отмечается также тенденция к нарастанию риска самоубийства в следующих поколениях [7], т. е. новые генерации пожилых людей совершают суициды чаще, чем их бабушки и дедушки в том же возрасте [8].
Складывающееся положение делает актуальным разработку системы вмешательств, направленных на снижение частоты самоубийств среди лиц пожилого возраста [9—13], для чего необходимо улучшение нашего понимания роли социальных, культуральных и клинических факторов, участвующих в формировании данного поведения. Практически всеми исследователями отмечается, что риск летального исхода при суицидальной попытке в позднем возрасте существенно превышает таковой в любые другие возрастные периоды. Так, если в популяции молодых людей соотношение попыток к завершенным суицидам составляет 200:1, в зрелом возрасте — 8—15:1, то среди пожилых не превышает 4:1 [14, 15]. Столь высокий показатель суицидальных попыток в молодом возрасте характерен для тех исследований, методология которых не предполагает использования инструментов, позволяющих исключить несуицидальные формы самоповреждающего поведения, достаточно редко встречаемые в позднем возрасте [16]. Однако даже после соответствующей оптимизации дизайна разница между этими возрастными периодами остается очень значительной.
На повышение риска фатального исхода при суицидальной попытке у пожилых влияет достоверно более частое использование ими высоколетальных методов [18, 19]. Данная тенденция прослеживается в странах, различающихся как по этническому составу, так и в отношении культуральных и экономических характеристик.
По данным Y. Koo и соавт. [20], среди пожилых мужчин Австралии, совершивших суицид, наиболее частыми методами было использование огнестрельного оружия и самоповешание. N. Kapusta и соавт. [21], анализируя данные более чем за 30-летний период о самоубийствах в Австрии среди лиц старше 65 лет, сообщают, что самым распространенным способом для обоих полов было самоповешание, а вторым по частоте среди мужчин — использование огнестрельного оружия. Данные о самоубийствах в Турции за 10-летний период, охватывающий конец XX — начало XXI века, также свидетельствуют о том, что наиболее распространенным способом самоубийства среди пожилых лиц обоих полов было самоповешание [22].
Последние исследования показали, что, кроме пола, на выбор конкретного метода самоубийства могут оказывать влияние и другие факторы. Так, к самоповешанию чаще прибегают пожилые люди, имеющие психическое расстройство, в то время как использование огнестрельного оружия чаще встречается у лиц без психической патологии, с первичной суицидальной попыткой, и в случаях, когда значительную роль играют реактивные факторы [28, 29]. Это подтверждается еще и тем, что в случаях использования огнестрельного оружия значительно реже оставляются предсмертные записки [30]. Также значительную роль, особенно в случаях «реактивных» суицидов, играет сиюминутная доступность средства (например, огнестрельное оружие в ряде стран, пестициды из группы органофосфатов в аграрных регионах, концентрированная уксусная эссенция в свободной продаже, упрощенный отпуск барбитуратов) и представленность того или иного метода в медиа-пространстве (например, «бум» отравлений гелием в Нидерландах после выхода телефильма, описывающего метод как «безболезненный», и удушений пакетом в США после публикации книги «Последний выход» Д. Хамфри).
Это подтверждается еще и тем, что в случаях использования огнестрельного оружия значительно реже оставляются предсмертные записки [30]. Также значительную роль, особенно в случаях «реактивных» суицидов, играет сиюминутная доступность средства (например, огнестрельное оружие в ряде стран, пестициды из группы органофосфатов в аграрных регионах, концентрированная уксусная эссенция в свободной продаже, упрощенный отпуск барбитуратов) и представленность того или иного метода в медиа-пространстве (например, «бум» отравлений гелием в Нидерландах после выхода телефильма, описывающего метод как «безболезненный», и удушений пакетом в США после публикации книги «Последний выход» Д. Хамфри).
Вопреки тому, что усредненный показатель ожидаемой продолжительности жизни выше у женщин, большая часть самоубийств в пожилом возрасте совершается мужчинами [18, 29—31]. Гендерное соотношение «поздних» суицидов в развитых западных странах у мужчин и женщин составляет 3:1 соответственно, в то время как в азиатских странах диспропорция хотя и имеет место, однако менее выражена, приближаясь к 2:1 [19].
Сведения о влиянии уровня образования на риск суицида в позднем возрасте остаются противоречивыми. Так, E. Rubenowitz и соавт. [32] сообщают о более низком уровне образования суицидентов данной возрастной группы, в то время как R. Fernquist [33] говорит об обратной зависимости. Стоит отметить, что противоречивость данных о влиянии образования на суицидальный риск характерна и для других возрастных групп и, вероятно, отражает реально существующие различия оказываемого воздействия в зависимости от конкретной этнической и культуральной среды.
Семейное положение, являясь важной предпосылкой социальной интеграции [31, 34, 35], играет значимую роль при прогнозировании суицидального риска у пожилых.

Другим фактором, значительно повышающим риск «позднего» суицида, является проживание в одиночестве [39, 40] и связанные с этим явления практически полной изоляции [41—43]. Это хорошо видно на примере лиц, находящихся в домах престарелых. Даже при полном отсутствии контактов с родственниками взаимодействие с персоналом и совместное проживание снижают риск самоубийства. В таких случаях и при высоком показателе суицидальной идеации частота попыток и завершенных суицидов невысока [44], подавляющее большинство которых приходится на лиц, находящихся в доме престарелых менее 12 мес [45]. Данная тенденция выявляется как в когорте лиц, нуждающихся в постоянном медицинском наблюдении, так и среди получающих помощь только в совладании с повседневными делами.
Некоторые из макросоциальных факторов, являющихся суицидоопасными для молодых, такие как безработица и неуверенность в сохранении рабочего места, теряют свою значимость для пожилых, уступая место другим, таким как геронтофобские установки в обществе [34]. Последствиями данной формы эйджизма являются исключенность из социальной и культурной жизни, недостаточная представленность проблем пожилых людей в медиа-пространстве и их невключенность в социальную жизнь [46, 47]. Возрастная дискриминация особенно суицидоопасна на ранних этапах модернизации общества, когда прогрессивные современные изменения семейного уклада накладываются на сохраняющиеся практики делегирования функций ухода за пожилыми людьми представителям младших поколений. Позитивное восприятие пожилых людей в обществе, сохранение возможности совместного проживания с младшими поколениями семьи являются мощными протективными факторами, что хорошо иллюстрируется снижением риска суицида у мужчин по мере старения в таких странах, как Кувейт, Коста-Рика, Эквадор, Мексика, Мавритания и Таиланд, и противоположной тенденцией в странах с распадающимся патриархальным укладом, таких как Япония, Гонконг и Сингапур [48].
Последствиями данной формы эйджизма являются исключенность из социальной и культурной жизни, недостаточная представленность проблем пожилых людей в медиа-пространстве и их невключенность в социальную жизнь [46, 47]. Возрастная дискриминация особенно суицидоопасна на ранних этапах модернизации общества, когда прогрессивные современные изменения семейного уклада накладываются на сохраняющиеся практики делегирования функций ухода за пожилыми людьми представителям младших поколений. Позитивное восприятие пожилых людей в обществе, сохранение возможности совместного проживания с младшими поколениями семьи являются мощными протективными факторами, что хорошо иллюстрируется снижением риска суицида у мужчин по мере старения в таких странах, как Кувейт, Коста-Рика, Эквадор, Мексика, Мавритания и Таиланд, и противоположной тенденцией в странах с распадающимся патриархальным укладом, таких как Япония, Гонконг и Сингапур [48].
В целом, данные о влиянии модернизации на частоту суицидов остаются противоречивыми [49]. Длительное время считалось, что такие составляющие модернизации, как индустриализация, урбанизация и секуляризация провоцируют всплеск суицидальной активности, в том числе среди лиц пожилого возраста [50—52]. Более поздние исследования, особенно проведенные в экономически развитых странах, выявляют криволинейную корреляцию между индустриализацией и частотой суицидов в пожилом возрасте. Согласно данной гипотезе, с повышенным риском суицида сопряжен лишь начальный этап индустриализации (миграция из сельской в урбанистическую зону) из-за шоковой реакции на разрыв привычных социальных связей. Несколько следующих поколений демонстрируют «суицидальное плато», а в дальнейшем, на отдаленных этапах урбанизации, отмечается снижение уровня «поздних» суицидов [53].
Длительное время считалось, что такие составляющие модернизации, как индустриализация, урбанизация и секуляризация провоцируют всплеск суицидальной активности, в том числе среди лиц пожилого возраста [50—52]. Более поздние исследования, особенно проведенные в экономически развитых странах, выявляют криволинейную корреляцию между индустриализацией и частотой суицидов в пожилом возрасте. Согласно данной гипотезе, с повышенным риском суицида сопряжен лишь начальный этап индустриализации (миграция из сельской в урбанистическую зону) из-за шоковой реакции на разрыв привычных социальных связей. Несколько следующих поколений демонстрируют «суицидальное плато», а в дальнейшем, на отдаленных этапах урбанизации, отмечается снижение уровня «поздних» суицидов [53].
В многочисленных исследованиях [54—57] продемонстрирована связь частоты суицидов у лиц пожилого возраста с такими показателями, как валовой национальный продукт, ожидаемая продолжительность жизни и индекс человеческого развития (Human development index), однако конкретный характер оказываемого влияния указанных переменных варьирует от страны к стране вплоть до совершенно противоположного.
Для большинства стран характерна тенденция параллельного нарастания коэффициентов демографической нагрузки и показателя частоты суицидов среди лиц пожилого возраста [57]. Однако риск самоубийства среди пожилых может быть высоким в странах как с «развитой» экономикой и низким приростом населения, так и «развивающихся» [49]. По мнению A. Shah [57], в первом случае тенденция связана с нарастанием в населении такого показателя, как коэффициент зависимости в связи со старостью (Age dependency ratio), в то время как второй вариант может быть объяснен чрезмерной представленностью в населении определенной когорты лиц при объективном дефиците ресурсов — т. е. формированием ситуации суицидоопасности, которая описана еще E. Durkheim [58]. Другим объяснением может быть то, что показатели развития общества влияют на риск «позднего» суицида опосредованно, через организацию медицинской помощи. Так, вариант, при котором регистрируется низкая частота суицидов среди лиц пожилого возраста в странах с низкими показателями социально-экономического развития, объясняется грубыми дефектами организации лечебной и медико-профилактической служб, приводящими к высокой, в том числе детской, смертности, и низкой ожидаемой продолжительности жизни. В результате этого лишь незначительная часть рождающихся доживает до возраста, в котором они попадают в группу риска «позднего» суицида.
В результате этого лишь незначительная часть рождающихся доживает до возраста, в котором они попадают в группу риска «позднего» суицида.
Другие варианты соотношения экономических показателей и риска «позднего» суицида отражают или асинхронность формирования отдельных служб внутри здравоохранения, или характерное запаздывание развития медицинских служб относительно экономического состояния общества в целом. Так, даже на фоне сохраняющихся общих невысоких показателей развития общества возможны элементарные улучшения организации медицинской помощи, приводящие к снижению детской смертности, повышению выживаемости при различных заболеваниях и травмах. Результатом этого становится увеличение числа лиц, достигающих пожилого и старческого возраста, что при неразвитости суицидологической службы и психиатрической помощи в целом приводит к росту показателя «позднего» суицида.
Повышение доступности для населения психиатрической помощи, проведение мероприятий по вторичной профилактике суицидов являются необходимыми условиями снижения показателей последних. Однако следует учитывать, что результаты таких процессов носят «отсроченный» характер, что приводит к транзиторной диссоциации между относительно высокими показателями «индекса человеческого развития» и высоким уровнем суицида в пожилом возрасте. Закономерным результатом сохраняющегося экономического роста и формирования эффективной системы здравоохранения является, в конце концов, снижение уровня суицидов среди лиц пожилого возраста в развитых странах на отдаленных этапах развития общества.
Однако следует учитывать, что результаты таких процессов носят «отсроченный» характер, что приводит к транзиторной диссоциации между относительно высокими показателями «индекса человеческого развития» и высоким уровнем суицида в пожилом возрасте. Закономерным результатом сохраняющегося экономического роста и формирования эффективной системы здравоохранения является, в конце концов, снижение уровня суицидов среди лиц пожилого возраста в развитых странах на отдаленных этапах развития общества.
Большинством исследователей признается, что особенности физической и культуральной среды потенциально могут как сглаживать, так и усиливать большинство факторов суицидального риска в пожилом возрасте [59]. Это не противоречит данным о вкладе генетических факторов в риск совершения самоубийства. Рассмотрение вклада фактора наследственности в формирование суицидального поведения не входит в задачи данного обзора. Отметим только, что влияние генетических предпосылок на индивидуальном уровне доказывается большим риском суицида у лиц, имеющих самоубийц среди кровных родственников, а на популяционном уровне — нарастанием риска самоубийства параллельно увеличению представленности в населении страны лиц финно-угорской группы [60]. С другой стороны, исследования риска самоубийства у пожилых мигрантов показали, что на него, помимо генетической предрасположенности и самого факта миграции, оказывает влияние уровень суицидов в принимающей стране [61, 62].
С другой стороны, исследования риска самоубийства у пожилых мигрантов показали, что на него, помимо генетической предрасположенности и самого факта миграции, оказывает влияние уровень суицидов в принимающей стране [61, 62].
Некоторые религиозные убеждения, вероятно, могут обладать сдерживающим потенциалом в отношении самоубийства. Так, более низкий уровень суицидов был отмечен среди пожилых ортодоксальных мусульман [63], католиков [64] и иудеев [65].
Значение психологических переменных при прогнозировании риска «позднего» суицида было продемонстрировано в нескольких исследованиях. Такие психологические характеристики, как трудности в установлении и поддержании близких отношений, склонность к быстрому формированию ощущения беспомощности и безнадежности, нетерпимость к ощущению утраты контроля и зависимости от окружающих, существенно повышают риск самоубийства у пожилых людей. При этом остается открытым вопрос о том, в каком проценте случаев это опосредовано развитием аффективных нарушений [66—72].
Многие изменения, связанные со старением, вносят вклад во фрустрацию базовых межличностных потребностей, таких как чувство групповой принадлежности. Роль подобных переживаний в суицидогенезе отмечена T. Joiner и соавт. [73, 74] при исследовании выборки лиц молодого возраста. Исследование, проведенное R. Campos и соавт. [75, 76], показало, что чувство брошенности и восприятие себя в качестве обузы стойко связаны с суицидальной идеацией и у лиц пожилого возраста.
К отличительным особенностям суицидальной мотивации у лиц пожилого возраста относится более частая встречаемость расширенного суицида с «альтруистической» мотивацией, когда наряду с самоубийством совершается убийство близкого человека с целью защиты его от тягот одиночного проживания [77].
По мнению большинства исследователей, медицинские факторы в наибольшей степени определяют риск суицида в пожилом и старческом возрасте. До 2/3 пожилых людей, совершивших самоубийство, в течение последнего месяца обращались в первичное медицинское звено, причем около ½ из них сделали это в последнюю неделю [78 —82].
Соматические заболевания выявляются, по данным разных авторов [32, 69, 82], у 55—84% лиц, совершивших самоубийство в позднем возрасте. Однако эти данные должны интерпретироваться с осторожностью в связи с большей распространенностью среди лиц пожилого возраста соматической патологии вообще. Тем не менее была продемонстрирована связь «позднего» суицида с такими заболеваниями, как ВИЧ/СПИД, злокачественные новообразования, значительное снижение зрения, хронические обструктивные болезни легких [83—87], болезни сердечно-сосудистой системы и патология опорно-двигательного аппарата [88]. При этом выявляется негативный кумулятивный эффект, т. е. количество диагнозов прямо пропорционально суицидальному риску [89]. Вероятно, в части случаев просуицидальный эффект соматических заболеваний опосредуется некупированным болевым синдромом [90—93]. Другой причиной может быть связанная с заболеванием потеря независимости [94], суицидоопасность которой, по данным G. Cheung и соавт. [82], превышает вклад такого фактора, как «терминальная стадия заболевания».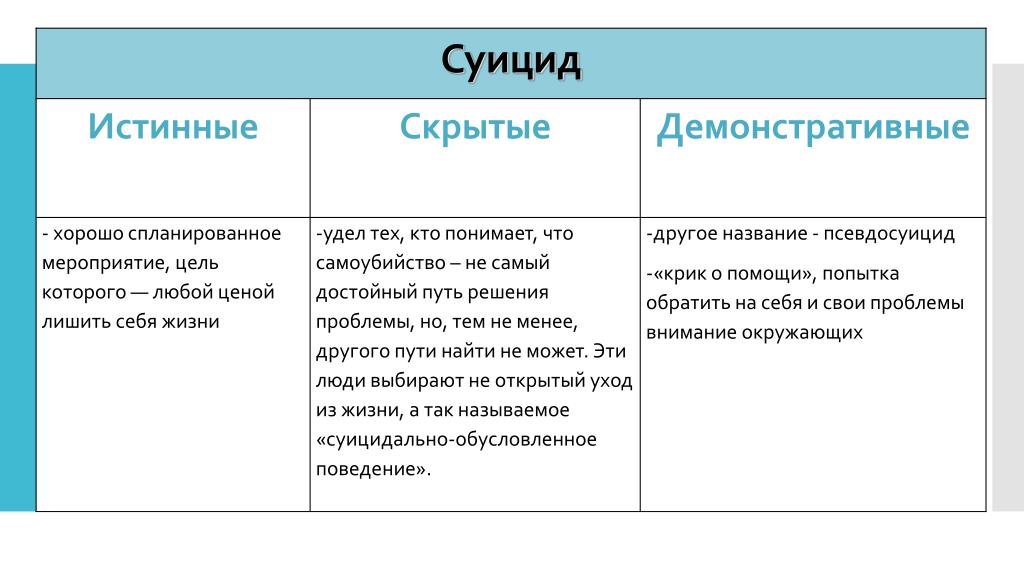
Некоторые неврологические расстройства также являются значимыми факторами суицидального риска у лиц пожилого возраста [95]. Это относится в первую очередь к таким заболеваниям, как эпилепсия [87, 91], боковой амиотрофический склероз [96], цереброваскулярные болезни [87], инсульт [97—99] и деменция, особенно в период, следующий за установлением диагноза [100]. Риск суицида при болезни Гентингтона превышает таковой при дементирующих процессах другой этиологии [101]. Интересно то, что даже в случаях с незначительной клинической выраженностью неврологических расстройств нейровизуализационные методики выявляют отчетливые нарушения, такие как снижение объема белого и серого вещества, особенно в дорсомедиальной префронтальной коре [102]. Данные изменения могут являться, с одной стороны, субстратом нейрокогнитивного дефицита (нарушения исполнительных функций), который облегчает переход от возникающих на фоне аффективных расстройств суицидальных мыслей к поведенческой реализации, а с другой — причиной нарушения импульсного контроля при патологии лобных долей [100, 103, 104].
Признаваемым всеми исследователями фактором риска суицида в позднем возрасте является наличие психического расстройства, особенно сочетанного с суицидальными попытками в прошлом [3, 11, 105—109]. По данным некоторых авторов, частота психических отклонений доходит до 97%, что, вероятно, является завышенным и связано с тем, что суицидальное поведение само по себе расценивается частью исследователей и родственников как признак психического расстройства [110]. Однако даже при использовании более строгих диагностических критериев то или иное психическое расстройство выявляется более чем у ½ пожилых суицидентов.
Вероятность наличия одного из расстройств Оси I (в соответствии с предшествующими пятой версиями DSM) у лиц пожилого возраста, совершивших суицид, существенно выше популяционных показателей [7]. В свою очередь на долю расстройств аффективного спектра, по разным данным [7, 29, 111], приходятся от 54 до 87% всех случаев диагностированного психического расстройства. Кроме так называемой большой депрессии с витальными проявлениями и стойким ощущением безнадежности [68], в 47% случаев выявляется субсиндромальное снижение настроения [82]. Сочетание сниженного настроения с ажитацией, соматической озабоченностью и бессонницей, а также моторным беспокойством, вызванным началом приема ингибиторов обратного захвата серотонина, значительно повышает риск суицида [112]. Значение тревоги в целом не должно недооцениваться, так как тревожные расстройства в качестве основного или сопутствующего диагноза выявляются у каждого 6-го пациента, совершающего самоубийство в позднем возрасте [43]. Косвенным подтверждением роли диссомнии является то, что у лиц, получавших гипнотики, риск суицида был выше вне зависимости от конкретного психиатрического диагноза [113].
Сочетание сниженного настроения с ажитацией, соматической озабоченностью и бессонницей, а также моторным беспокойством, вызванным началом приема ингибиторов обратного захвата серотонина, значительно повышает риск суицида [112]. Значение тревоги в целом не должно недооцениваться, так как тревожные расстройства в качестве основного или сопутствующего диагноза выявляются у каждого 6-го пациента, совершающего самоубийство в позднем возрасте [43]. Косвенным подтверждением роли диссомнии является то, что у лиц, получавших гипнотики, риск суицида был выше вне зависимости от конкретного психиатрического диагноза [113].
Шизофрения, как и другие психотические расстройства у совершивших суицид в позднем возрасте, встречается реже, чем у молодых, что, вероятно, связано с характерным для данного этапа угасанием болезненного процесса и формированием резидуального состояния [114, 115].
Зависимость от алкоголя сохраняет значимость в качестве фактора суицидального риска в пожилом возрасте, а алкогольное опьянение является мощным катализатором реализации суицидальных замыслов [107, 116—118].
Результаты психогериатрических исследований свидетельствуют о том, что вклад личностных расстройств в суицидальное поведение с возрастом уменьшается. Это может быть связано с феноменом спонтанной депсихопатизации вследствие нивелировки дисгармоничных черт нерезко выраженными сосудистыми изменениями [119].
Роль импульсивности в реализации суицидального замысла у пожилых значительно снижается в сравнении с более молодым контингентом, в то время как большее значение приобретают такие черты, как ригидность и закрытость для нового опыта [120]. Соотношение уровня тестостерона с импульсивностью и риском суицида разнится в зависимости от возрастного периода: в молодом возрасте высокий уровень тестостерона прямо коррелирует с импульсивностью и риском суицида, в то время как в пожилом — его пониженный уровень увеличивает суицидальный риск [121]. Последнее, вероятно, реализуется через иные, не связанные с импульсивностью механизмы.
При анализе литературы о суицидальности в позднем возрасте нельзя не затронуть вопрос добровольного ухода из жизни. Эта проблема нередко поляризирует общество, так как в дискуссии неизбежно затрагиваются смежные этические, религиозные и юридические аспекты. В отношении «поздних» суицидов таким «особым» вопросом является возможность их институциализации. На долю лиц без психического расстройства, даже по самым строгим оценкам, приходится не менее 10% всех суицидов позднего возраста, и именно в отношении таких случаев стал применяться термин «рациональный суицид» [122]. Опыт легализации в Нидерландах эвтаназии и ассистированного врачом суицида демонстрирует, что уровень как уходов из жизни при содействии врача, так и собственно самоубийств остается стабильным и довольно низким по сравнению с другими европейскими странами. С другой стороны, не находит подтверждения гипотеза о том, что декриминализация ассистированного врачом суицида приводит к снижению неассистированных суицидов [123, 124]. Примечательно, что этого не происходит даже после последовательного ряда «смягчения» показаний: от терминальной стадии болезни через хроническое неизлечимое заболевание к нарушению психических функций, ставящих вопрос сохранности личности, а затем значительному дистрессу и в конце концов «возрасту старше 70 лет при усталости от жизни».
Эта проблема нередко поляризирует общество, так как в дискуссии неизбежно затрагиваются смежные этические, религиозные и юридические аспекты. В отношении «поздних» суицидов таким «особым» вопросом является возможность их институциализации. На долю лиц без психического расстройства, даже по самым строгим оценкам, приходится не менее 10% всех суицидов позднего возраста, и именно в отношении таких случаев стал применяться термин «рациональный суицид» [122]. Опыт легализации в Нидерландах эвтаназии и ассистированного врачом суицида демонстрирует, что уровень как уходов из жизни при содействии врача, так и собственно самоубийств остается стабильным и довольно низким по сравнению с другими европейскими странами. С другой стороны, не находит подтверждения гипотеза о том, что декриминализация ассистированного врачом суицида приводит к снижению неассистированных суицидов [123, 124]. Примечательно, что этого не происходит даже после последовательного ряда «смягчения» показаний: от терминальной стадии болезни через хроническое неизлечимое заболевание к нарушению психических функций, ставящих вопрос сохранности личности, а затем значительному дистрессу и в конце концов «возрасту старше 70 лет при усталости от жизни». Все это позволяет предположить, что даже самые широкие показания к эвтаназии и ассистированному суициду не позволяют охватить группу суицидентов со значительным участием в суицидогенезе реактивных факторов и импульсивности. Обобщая, можно сказать, что полученные данные, с одной стороны, не поддерживают общие опасения перед легализацией подобных практик, однако, с другой — не оправдывают возлагавшихся на них надежд по уменьшению распространенности суицидов и частоты использования «брутальных» методов. Кроме того, не существует убедительных доказательств того, что сходные результаты будут получены в здравоохранении, организованном отличным от Нидерландов образом [124, 125].
Все это позволяет предположить, что даже самые широкие показания к эвтаназии и ассистированному суициду не позволяют охватить группу суицидентов со значительным участием в суицидогенезе реактивных факторов и импульсивности. Обобщая, можно сказать, что полученные данные, с одной стороны, не поддерживают общие опасения перед легализацией подобных практик, однако, с другой — не оправдывают возлагавшихся на них надежд по уменьшению распространенности суицидов и частоты использования «брутальных» методов. Кроме того, не существует убедительных доказательств того, что сходные результаты будут получены в здравоохранении, организованном отличным от Нидерландов образом [124, 125].
Данные, приведенные выше, убедительно демонстрируют, что суицидальное поведение в пожилом и старческом возрасте имеет существенные отличия от такового в другие возрастные периоды, а на его формирование оказывают влияние разноуровневые переменные. Результаты изучения взаимодействия про- и антисуицидальных факторов в «позднем» возрасте должны способствовать повышению точности прогнозирования суицидального риска, а также разработке эффективных программ превенции данных состояний.
Авторы заявляют об отсутствии конфликта интересов.
*e-mail: [email protected]
как в России лечат после попытки самоубийства — Такие дела
- Ментальное здоровье
- Драмы
- Объяснения
- 21. 06. 2021
Россия на протяжении многих лет занимает верхние позиции в списках стран с наибольшим количеством самоубийств, а примерное количество суицидальных попыток может достигать 430 тысяч в год. При этом в стране не выстроена не только профилактика, но и реабилитация таких пациентов. Подробнее о том, что ждет россиян после попытки суицида, — в репортаже «Таких дел»
При этом в стране не выстроена не только профилактика, но и реабилитация таких пациентов. Подробнее о том, что ждет россиян после попытки суицида, — в репортаже «Таких дел»
По данным Всемирной организации здравоохранения на 2019 год, на 100 тысяч человек в России приходилось 24 самоубийства. Согласно Росстату, в 2019 году было совершено 17 192 самоубийства. Подсчитать количество суицидальных попыток, не завершившихся смертью, сложнее, но американская организация SAVE сообщает, что на каждый совершенный суицид приходится 25 попыток. Если пользоваться этой оценкой, примерное количество суицидальных попыток в России находится на уровне 430 тысяч в год.
Далеко не всегда человек сам обращается за помощью после попытки самоубийства. Еще реже за помощью обращаются на этапе суицидальных мыслей и намерений. А то, что происходит с пациентами, когда их госпитализируют, в России до сих пор сильно зависит от «знакомого врача», который может замолвить словечко, региона проживания и простого везения. Многим не везет.
Многим не везет.
«Единственная травма осталась из-за больницы»
Аля из Москвы решила умереть 14 марта 2021 года. В последние две недели перед попыткой самоубийства она не могла найти в аптеках препараты, которые принимает от рекуррентной депрессии и пограничного расстройства личности.
Это значительно ухудшило ее эмоциональное состояние, и она приняла импульсивное решение в моменте. «Я понимала, что завтра передумаю, — вспоминает она. — Но я решила сразу: все».
Девушка приняла большую дозу разных таблеток и стала описывать свои ощущения в твиттере. «Я просто хотела умереть, не знаю, зачем начала писать в твиттер», — говорит Аля. Записи девушки увидела ее коллега и выехала к ней со своим отцом, они вызвали скорую и пытались выломать дверь. Позже приехали и мама Али с отчимом. Они вызвали специальную службу, чтобы вскрыть дверь. Следом прибыли скорая помощь и полиция.
Алю забрали в реанимацию, откуда вскоре перевели в психосоматическое отделение. Там стало по-настоящему страшно: дверей не было ни в палатах, ни в туалетах, позвонить домой можно было только один раз в день, а вокруг были люди с аналогичным травматичным опытом и другими расстройствами.
В палате лежали шесть человек — ровесницы Али после попытки суицида или передозировки наркотиками и женщина, которая «исправно спрашивала», не собираются ли они расчленить ее семью. «Еще в отделении была женщина, которая размазывала свои экскременты по стенам. А другая молилась, потому что боялась темных демонов», — вспоминает девушка.
Ночью раздавались громкие крики — кричали и плакали пожилые женщины. Их связывали, завязывали им глаза, «чтобы не орали», и многие пациенты просили медсестер сделать им перед сном уколы феназепама (препарат, который подавляет работу центральной нервной системы. — Прим. ТД) — чтобы уснуть.
Узнав о ситуации, отчим Али договорился с заведующим о переводе дочери на лечение в больницу № 20. Но ночью, за день до назначенной даты, за Алей внезапно приехала бригада скорой помощи. Выяснилось, что лечащий врач перенаправил ее в другую психиатрическую больницу.
Але отдали черный пакет с вещами, в которых она поступила в больницу, — одеялом, пропитанным рвотой. Переодеться было не во что, поэтому девушке велели ехать в тапках и больничной ночнушке. Родителей не предупредили о ее переводе — когда мать приехала в отделение с чистыми вещами, Алю уже увезли.
Переодеться было не во что, поэтому девушке велели ехать в тапках и больничной ночнушке. Родителей не предупредили о ее переводе — когда мать приехала в отделение с чистыми вещами, Алю уже увезли.
Как в России лечат после попытки самоубийства. Иллюстрация на тему истории АлиИллюстрация: Мария Венславская-Грибина для ТД
В психиатрической больнице Алю приняли два санитара. Первым делом один из них заметил ее татуировки: мол, это что за АУЕ (признано в России экстремистской организацией. — Прим. ТД).
После этого Аля — без нижнего белья, в тонкой ночнушке — осталась в кабинете с врачом и двумя женщинами, которые заполняли данные истории болезни. Из вопросов девушка узнала, что в психосоматическом отделении ей поставили диагноз «психопатия». Узнав из истории болезни о ее опыте употребления наркотиков (к тому моменту она давно прекратила их употреблять), врач стал агрессивнее. Он начал называть ее наркоманкой. Аля возмутилась. Он ответил, что ее мнение «вообще ничего не решает», отказался предоставить ей согласие на госпитализацию и позвал санитаров.
Он ответил, что ее мнение «вообще ничего не решает», отказался предоставить ей согласие на госпитализацию и позвал санитаров.
Санитары связали Алю, по ее словам, ее опрокинули на пол и стали удерживать. «Я лежала на полу и говорила: можно я сяду? А он [врач] отвечал, что я не заслуживаю сидеть, что я наркоманка, а не человек», — рассказывает девушка.
По ее словам, ее ударили по голове и душили — не в полную силу, чтобы не было следов
«Я ужасно себя чувствовала. Мне пришлось унижаться, просить, чтобы они меня не били, — а я гордый человек, и меня это очень сломало. Единственная травма осталась не из-за того, что я пыталась умереть, а вот из-за этой больницы», — говорит Аля.
Когда санитары и врач прекратили издеваться, девушка разрыдалась. Один из санитаров снова стал дразнить ее — «лошадью», намекая на лишний вес, другой — смеяться, что она валялась голая. Аля крикнула одному из них: «Ты садист», и тот пригрозил ей, что если она будет «тыкать», получит пять уколов аминазина (повышенную дозировку нейролептика. — Прим. ТД).
— Прим. ТД).
Когда женщины в кабинете закончили заполнять бланки, а Алю стали уводить, они с разочарованием сказали ей вслед: «Эх, шоу закончилось».
«Держали как задержанного — выкрутили руки за спиной»После суицидальной попытки россиян не всегда госпитализируют в психиатрическую больницу. Иногда пациенты поступают в стационары другого профиля, например в травматологию, токсикологию или хирургию. Дальше пациента может осмотреть больничный психиатр и вынести решение о переводе в психиатрический стационар. Но важно подписать согласие на госпитализацию. Единой формы нет, но в документе должно быть прописано, что пациент соглашается на психиатрическую помощь, стационарные условия, медикаментозную поддержку.
Принципом информированного согласия часто пренебрегают: россиянам предлагается подписать бумаги не глядя. В качестве альтернативы персонал больниц пугает долгосрочным принудительным лечением по суду: согласно статье 29 ФЗ «О медицинской помощи и гарантиях прав граждан при ее оказании», она возможна в случаях, когда человек представляет опасность для себя или окружающих, недееспособен (то есть не может самостоятельно удовлетворять основные жизненные потребности), а также когда его психическое расстройство «обуславливает существенный вред здоровью, если лицо будет оставлено без психиатрической помощи».
Без согласия, по звонку матери осенью 2017 года в психиатрическую больницу определили и 16-летнего Артема. Медикам хватило слов родительницы, несмотря на то что решения родителей о госпитализации достаточно только до достижения ребенком 15 лет.
Как в России лечат после попытки самоубийства. Иллюстрация на тему истории АртемаИллюстрация: Мария Венславская-Грибина для ТД
Все произошло, когда Артем с матерью поссорились из-за его планов на университет: он хотел изучать физику, а мать настаивала, чтобы он шел на экономический факультет. Молодой человек услышал, как мать стала звонить в скорую психиатрическую помощь и говорить, что сын заперся в комнате и собирается что-то с собой сделать.
У Артема таких намерений вовсе не было. Взбешенный ссорой, он оделся и вышел на прогулку.
Надел куртку — был конец ноября. До июля следующего года домой он вернуться не смог
На лестничной клетке он встретил трех человек в медицинской форме — двух мужчин и одну женщину. Мужчины схватили его в охапку и повели вниз, затолкнув в машину. «Держали как задержанного — выкрутили руки за спиной, — вспоминает Артем. — Я был в таком шоке, что даже пошевелиться не мог».
Мужчины схватили его в охапку и повели вниз, затолкнув в машину. «Держали как задержанного — выкрутили руки за спиной, — вспоминает Артем. — Я был в таком шоке, что даже пошевелиться не мог».
Его отвезли в психоневрологический диспансер напротив дома — дорога заняла около минуты, проводили в комнату для досмотра, где забрали обувь и куртку, затем отвели в наблюдательную палату, выдали постельное белье и сказали застилать себе кровать. «Меня просто там оставили, и все, почему-то больше со мной никто не разговаривал», — говорит Артем.
Никаких бумаг ему подписать не дали — вплоть до определения в палату подросток не понимал, что происходит.
«Ссать ты пойдешь тогда, когда скажу я»
В сентябре 2020 года житель Челябинска Амир Биесов почувствовал, что его эмоциональное состояние резко ухудшилось, и вызвал скорую.
Читайте также «Наличие похожего опыта, скорее, плюс» В России около 900 тысяч детей с психическими расстройствами, но соответствующих специалистов остро не хватает
Бригада приехала через 20 минут: Биесов встретил трех медиков, объяснил, что находится в очень тяжелом состоянии, уже год принимает антидепрессант, который не помогает, а лечащий врач не предлагает новой схемы. Врачи скорой предложили госпитализацию, и Биесов согласился. «Я даже не спрашивал о других вариантах — не думал, что госпитализация будет хуже, чем что-либо еще, — рассказывает он. — Если бы мне сделали укол, выписали таблетки или дали направление на дневной стационар, я бы согласился на это».
Врачи скорой предложили госпитализацию, и Биесов согласился. «Я даже не спрашивал о других вариантах — не думал, что госпитализация будет хуже, чем что-либо еще, — рассказывает он. — Если бы мне сделали укол, выписали таблетки или дали направление на дневной стационар, я бы согласился на это».
Биесова госпитализировали в психоневрологическую больницу на улице Кузнецова, где наблюдаются пациенты со всей области. Расспросили о причинах суицидальных мыслей, жалобах, узнали о текущем лечении. Когда мужчина сказал врачу, что хочет покончить с собой, тот спросил, на каком этаже он живет. «Я отвечаю: на третьем. Спрашивает: а как ты хотел? Говорю: хотел ******», — говорит Биесов, ненадолго замолкает, признается, что вспоминать об этом трудно.
«Врач начал с сарказмом шутить: думаешь, так можно убиться?» — вспоминает мужчина
По его словам, врач начал советовать, какое здание найти, чтобы оттуда ***”. Тон медика стал очень грубым.
Ожидаемой поддержки при обращении к неотложной помощи не получила и Диана (имя изменено по просьбе героини. — Прим. ТД) из Санкт-Петербурга. В 2020 году у нее случился нервный срыв, которому предшествовал длительный эпизод депрессии. Каждый день она жила с ощущением, что вот-вот бросится под *****. В один из дней она вышла от своего психотерапевта, зашла в бар, выпила несколько шотов и осознала, что, если сейчас зайдет в метро, то точно *******, а значит, ехать никуда нельзя и нужно обратиться за помощью прямо сейчас.
— Прим. ТД) из Санкт-Петербурга. В 2020 году у нее случился нервный срыв, которому предшествовал длительный эпизод депрессии. Каждый день она жила с ощущением, что вот-вот бросится под *****. В один из дней она вышла от своего психотерапевта, зашла в бар, выпила несколько шотов и осознала, что, если сейчас зайдет в метро, то точно *******, а значит, ехать никуда нельзя и нужно обратиться за помощью прямо сейчас.
Было около десяти часов вечера. Диана позвонила своему молодому человеку. Он приехал в тот же бар, и они вместе стали звонить в скорую помощь, объяснили, что у девушки суицидальные мысли и срочно нужна помощь специалиста. К ним отправили бригаду скорой помощи и уверили, что все будет в порядке: с Дианой поработает психиатр.
Когда приехала скорая, Диану сразу спросили, пила ли она алкоголь. Она сказала, что пила. Врачи ответили: «А, ну ясно», объяснили, что раз уж они вызвали скорую, то ей придется с ними ехать и отдали ее молодому человеку ее паспорт и мобильный телефон.
Девушку доставили в одну из старейших городских больниц, сняли с нее сережки и шнурки, вынули шнурок из толстовки. Затем ее завели в маленькое помещение — размером примерно шесть на шесть квадратных метров. Там лишь стояла маленькая скамейка, на которой можно было лечь, лишь согнув колени. Крошечное окно в палате едва пропускало свет. Соседями оказались алкозависимые люди.
Диане не разрешали никому звонить и выходить из «бункера». Когда она захотела в туалет, охранник ее не пустил со словами: «Ссать ты пойдешь тогда, когда скажу я» и рекомендовал ей писать в свои кроссовки.
«Через час я уже была к этому готова. Он заглянул в окно прямо в тот момент, когда я начала снимать штаны. Это был самый унизительный момент в моей жизни», — вспоминает девушка.
После этого охранник вывел девушку в туалет. По дороге она снова расплакалась и попросила его позвать врача. Тогда охранник, продолжает она, ударил ее по шее и, закинув обратно в «бункер», закрыл дверь со словами, что все пациенты — «алкаши и психопаты ненормальные».
Как в России лечат после попытки самоубийства. Иллюстрация на тему истории АмираИллюстрация: Мария Венславская-Грибина для ТД
Когда к девушке, наконец, зашел психиатр, он застал ее в слезах. Врач сказал Диане, что не вернется, пока она не «начнет себя нормально вести». «Соседи из соседней “камеры” услышали, что я плачу, спросили, как я себя чувствую. Один из них дал мне кнопочный мобильный телефон. Тогда я смогла дозвониться до мамы и молодого человека, рассказать им, что происходит», — продолжает Диана. Родственникам объяснили, что девушку продержат там двенадцать часов «как буйную».
В итоге ее действительно выпустили. На приеме у психиатра она пообещала, что больше ничего не хочет с собой сделать: «была готова сказать все, что угодно, лишь бы не возвращаться туда».
«Единственное, что меня хоть как-то спасало, что через это маленькое окошко видела часы, на которых было время. Так можно было хотя бы за чем-то следить, стараться не сойти с ума» — на этих словах Диана начинает горько плакать и не сможет успокоиться до конца нашего разговора.
Когда она поделилась историей со своим психотерапевтом, та ответила: «Надеюсь, теперь ты будешь спокойнее и мы не попадем в такие ситуации». С тех пор она больше не рассказывала о своих двенадцати часах ада никому. «Я не думаю, что со мной происходило что-то страшнее, — говорит она. — Я пережила насилие, ухаживала за тяжелобольным отцом, но это все крохи по сравнению с той ночью».
Где держали Диану эти двенадцать часов, она до сих пор не понимает, а представители больницы на запрос «Таких дел» ответили, что «таких блоков у них нет».
«Когда колют галоперидол, спишь двадцать часов»
После приема и регистрации пациента с суицидальной попыткой или суицидальными намерениями помещают в наблюдательную палату: это необходимо для того, чтобы предотвратить повторную попытку самоубийства и определить остроту состояния перед переводом в другое отделение (например, острое или санаторное). Обычно это занимает до трех суток.
16-летний Артем провел в наблюдательной палате почти полгода.
Его соседи по палате постоянно лежали на «вязках». «Вязки» — это фиксация пациента с помощью веревок или рваных кусков ткани к кровати за руки и ноги. Иногда жгутом фиксируют и шею.
Артему повезло: он был одним из счастливцев в палате, кого не привязывали, — возможно потому, что он вел себя тихо
Вторым был бритый налысо подросток с огромным шрамом на всю голову, оставшимся, по слухам, после удара отца. «Вязок» он избежал, потому что ухаживал за другим больным в палате — мужчиной за сорок после попытки суицида, который сломал себе обе ноги и одну руку и после перевода в психоневрологический диспансер из реанимации все не мог двигаться. За ним нужно было убирать утку.
Читайте также Предотвратить попытку суицида Каждый, кто хочет оказать помощь и вникнуть в ситуацию, в состоянии предотвратить попытку самоубийства
Среди постоянных обитателей палаты был мужчина лет тридцати, который время кричал и угрожал убить соседей по палате. Другой сосед Артема жаловался, что у него в носу постоянно разговаривает Путин. «У нас же еще в общей зоне был все время включен телевизор с Первым каналом — и там тоже все время разговаривал Путин, — рассуждает Артем.— Я и думал: братан, а ты вообще уверен, что с тобой что-то не так?»
Другой сосед Артема жаловался, что у него в носу постоянно разговаривает Путин. «У нас же еще в общей зоне был все время включен телевизор с Первым каналом — и там тоже все время разговаривал Путин, — рассуждает Артем.— Я и думал: братан, а ты вообще уверен, что с тобой что-то не так?»
Правда, в общую зону Артема не пускали — новости Первого канала он слышал только через закрытые двери наблюдательной палаты. На дверях была щеколда и цепь. Лишь в определенное время Артема и соседей по палате выпускали в столовую. Затем загоняли обратно. Но в порядке исключения санитары разрешали Артему покидать палату, чтобы выходить самостоятельно в туалет, а не использовать утку.
В отличие от него Але в наблюдательной палате после издевательств санитаров пришлось спать связанной — «слава богу, связывали только руки».
«Со мной просто не общались»
Аля боялась, что теперь, когда она попала в такое учреждение, ее уволят и отчислят из вуза или поставят на учет. Только потом ей объяснили, что учета как такового нет, и на ее учебе и работе госпитализация не отразится.
Она очень часто плакала. Санитарки заявили ей, что «здесь не любят тех, кто плачет». Когда она не смогла успокоиться после второго предупреждения, ей сделали укол. «Мне уже когда-то кололи галоперидол, и утром я поняла, что это точно он, — рассказывает Аля. — Обычно колют феназепам, но это был точно не он. Когда колют галоперидол, спишь двадцать часов».
Затем из надзорной палаты ее перевели в «острое», и там с ней впервые поговорил психиатр. С момента суицидальной попытки прошло шесть дней. Психиатр упрекал Алю за агрессивное поведение и «драку с санитарами» и стал говорить о диагнозе «психопатия».
«Я рассказала ему про свой настоящий диагноз — пограничное расстройство личности, который стоит у меня с семнадцати лет, — говорит она. — А он мне хотел поставить биполярное. Пришлось объяснять, что такое пограничное. Казалось бы, его в 1980-х лечили уже». Врач назначил Але нейролептики, от которых ей становилось плохо. Среди побочных эффектов было повышение пролактина: из груди шло молоко.
Позже Аля узнала, что у девушки с параноидальной шизофренией из ее палаты было то же лечение, что и у нее. Соседку по палате с биполярным расстройством лечили по такой же схеме.
Артему лечение прописали сразу, правда, без консультаций.
Только на выписке он узнал, что в его схему входили антидепрессант феварин и нейролептик рисперидон.
«Их давали три раза в день, как и всем. Но понятия не имею, почему мне выписали именно эти препараты. со мной не общались»
Амиру Биесову в первый день дали антипсихотики галоперидол и аминазин, притом что у него в анамнезе не было психоза, основного показания для использования подобных препаратов. О том, что именно он принимал, Биесов, как и многие, узнал случайно: о назначаемых препаратах с ним никто не разговаривал.
По словам Биесова, первый месяц он провел «в состоянии овоща»: ему позвонила близкая подруга, а он ее не узнал, а также с трудом узнал мать, когда она приехала его навестить. Тогда, как он узнал позже, к галоперидолу и аминазину добавили акинетон — корректор экстрапирамидных расстройств (тремор, акатизия, тики, паркинсонизм), вызываемых антипсихотиками.
Как в России лечат после попытки самоубийства. Иллюстрация на тему истории ДианыИллюстрация: Мария Венславская-Грибина для ТД
Так называемые типичные антипсихотики — нейролептики прошлого поколения (галоперидол, аминазин) — то, с чем у многих ассоциируются ужасы отечественной психиатрической госпитализации. В некоторых больницах они используются и как универсальное лечение, и как наказание особенно «строптивых» пациентов.
Люди после суицидальных попыток часто рассказывают о применении к ним подобного медикаментозного лечения даже в случаях, когда не было психоза и других показаний к использованию данных препаратов.
Кроме того, известно, что галоперидол может провоцировать депрессию и суицидальное поведение у некоторых пациентов. При этом он никогда не был исследован и одобрен в качестве препарата, предотвращающего суициды. А единственным лекарством, одобренным американской FDA для снижения суицидального риска, остается атипичный антипсихотик клозапин.
Современные исследования также показывают, что у пациентов с историей униполярной депрессии или биполярного расстройства препараты лития снижают риск суицидального поведения. Метаанализ четырех клинических испытаний подтверждает эффективность лития в качестве монотерапии или дополнения к основным препаратам (например, селективным ингибиторам обратного захвата серотонина).
Психиатр Антон Самошкин объясняет, что без назначения старых антипсихотиков, которые принято считать «тяжелыми», иногда не обойтись. «Есть немало стойких галлюцинаторных или бредовых расстройств, когда современные антипсихотики банально не тянут, даже в максимальных дозировках, — говорит Самошкин, — И, чтобы убрать бред или галлюцинации, нам приходится использовать галоперидол и трифтазин. Если же эти препараты назначаются “с нуля”, без современных подходов, — это, конечно, архаизм. Результаты лечения такими “специалистами” могут очень сильно повредить здоровье и социальное функционирование пациента».
«Врач говорит тебе, нормальный ты или нет»
Медикаментозное лечение часто оказывается единственной функцией психиатрической больницы, при этом психотерапия или реабилитационные мероприятия (групповые занятия, спортивные кружки и так далее) доступны далеко не во всех учреждениях. Это особенно касается острых отделений — порой они больше похожи на места лишения свободы, чем на отделение больницы, в котором люди пытаются вернуть себе душевное здоровье.
Это особенно касается острых отделений — порой они больше похожи на места лишения свободы, чем на отделение больницы, в котором люди пытаются вернуть себе душевное здоровье.
Аля рассказывает, что в «остром» звонить можно было только на стационарные телефоны: если у родственников есть только мобильные, ты оказываешься без связи с внешним миром.
В больнице Артема каждый четверг был обход, но конкретно к нему никто не подходил. «Меня никто не спрашивал о моей якобы попытке, — говорит он, — я даже не знал, кто мой лечащий врач. А обращаться к тем, кто ходил на обходах, мне было стремно: любое лишнее слово — это “вязки” или галоперидол».
Однажды сосед Артема со сломанными ногами пожаловался на самочувствие и спросил, когда его уже переведут в травматологию. За это его привязали к кровати, несмотря на то что он был уже фактически обездвижен. Ощущение несправедливости ощущалось молодым человеком тяжелее всего. «Я туда попал ни за что — просто потому, что мама на меня наговорила, — говорит Артем. — А если скажешь: “Это ошибка, я здоров”, врачи скажут: “Ага, произошло ухудшение состояния, продлим вам госпитализацию”».
— А если скажешь: “Это ошибка, я здоров”, врачи скажут: “Ага, произошло ухудшение состояния, продлим вам госпитализацию”».
Биесов описывает похожие ощущения. «Там [в больнице] складывается ситуация полного неравноправия. Тебе дают понять, что ты не можешь быть субъектным — ты больной. И если ты просишься домой, значит, это не с больницей что-то не так, а тебе показалось. Просишься домой, а они делают вывод: “Ага, он сильно тревожный, давайте увеличим дозу и продлим госпитализацию”».
По словам Биесова, внутри психиатрической больницы все интерпретировалось как симптом. «Я когда-то читал работы Фуко про психиатрию — не думал, что испытаю это все на своей шкуре. Врач говорит тебе, нормальный ты или нет, и решает, давать или не давать тебе права».
Как в России лечат после попытки самоубийства. Иллюстрация на тему истории НиныИллюстрация: Мария Венславская-Грибина для ТД
Биесов вышел из больницы в конце ноября 2020 года. После госпитализации ему не стало лучше, а из-за воздействия тяжелых препаратов было сложно вернуться к обычной жизни, и сейчас он продолжает восстанавливаться.
Артем смог выписаться по счастливой случайности: его лечащий врач, с которым он так и не познакомился лично, ушел в отпуск. На замену пришла врач, которая осмотрела карту Артема, изучила историю болезни и посчитала, что «здесь что-то не так». На обходе она заговорила с парнем, и это был его первый настоящий разговор с врачом за полгода госпитализации.
«Она просто спросила: что вообще происходит? И я ей объяснил все честно. Видимо, она мне поверила». На следующий день Артема повели к психологу, и пригласили его мать. Психолог задавала Артему вопросы о жизни, состоянии, отношениях с мамой, а потом поговорила и с ней самой. «И потом у кабинета стояли психиатр, психолог и то ли главврач, то ли ее зам. Я слышал, как психолог кричала на них: “*****, он полностью здоров, его надо выпускать, а мать — лечить”».
Персоналу больницы все же удалось договориться с матерью Артема, и она его забрала. При выписке дали справку о том, что он проходил лечение с диагнозом «здоров».
На следующий день парень уехал к дальней родственнице работать на ферме, пока не скопил денег, чтобы снять квартиру. А через год, когда он вставал на воинский учет, на запрос военкомата в психоневрологический диспансер — проходил ли Артем лечение — пришел ответ, что такого пациента у них не было.
А через год, когда он вставал на воинский учет, на запрос военкомата в психоневрологический диспансер — проходил ли Артем лечение — пришел ответ, что такого пациента у них не было.
«О
стервенела и поняла, что не хочу себя отдавать просто так»У врачей действительно есть право определять, имеется ли опасность для окружающих в силу состояния пациента, но с их решением можно спорить, обжаловать его, замечает вице-президент Адвокатской палаты города Москвы Вадим Клювгант. И если решается вопрос о недобровольной госпитализации, в судебном заседании обязательно должны участвовать защитник или адвокат, представляющие интересы пациенты: нужно использовать любую возможность получения юридической помощи. «Болезнь может делать человека недееспособным, но он никогда не становится бесправным», — убежден Клювгант.
Но основная проблема таких конфликтов — недостаточно серьезное отношение к пациентам с суицидальными намерениями или попытками. «Говорят: вы тут просто хотите внимания, — рассказывает Аля. — Пренебрежение к чувствам. К пациентам с шизофренией лучше относятся там. А такие расстройства не считают болезнью. Если девушки говорили о пережитом насилии перед суицидальной попыткой, санитарки могли начать расспрашивать: «Сколько их было? Один? Ну расслабилась бы и получала удовольствие»».
— Пренебрежение к чувствам. К пациентам с шизофренией лучше относятся там. А такие расстройства не считают болезнью. Если девушки говорили о пережитом насилии перед суицидальной попыткой, санитарки могли начать расспрашивать: «Сколько их было? Один? Ну расслабилась бы и получала удовольствие»».
Но иногда люди с суицидальными намерениями могут получить настоящую поддержку. Так произошло с журналисткой Ниной Абросимовой. Она решила, что она умрет, в марте 2020 года. Незадолго до этого она прекратила принимать терапию тревожно-депрессивного расстройства, которое ей диагностировали более двух лет назад. Психиатр объяснила Абросимовой, что как раз к этому времени прием препаратов можно будет прекращать. А потом случился локдаун.
Абросимова стала испытывать непрекращающуюся тревогу и позвонила врачу. Новый психиатр выписала ей другую схему, и тот шаг оказался критичным: новый антидепрессант повысил тревожность (распространенный побочный эффект препаратов группы селективных ингибиторов обратного захвата серотонина, наблюдающийся в первые недели приема. — Прим. ТД). Абросимова стала замечать, что с ней «что-то не в порядке», она все чаще подходила к окну и балкону и думала о том, что можно завершить все «вот так». В один из дней девушка поссорилась с мамой и сидела в слезах. Тогда она и приняла решение уйти из жизни.
— Прим. ТД). Абросимова стала замечать, что с ней «что-то не в порядке», она все чаще подходила к окну и балкону и думала о том, что можно завершить все «вот так». В один из дней девушка поссорилась с мамой и сидела в слезах. Тогда она и приняла решение уйти из жизни.
Она сказала об этом молодому человеку, но тот всерьез это не воспринял. Когда он ушел в магазин, она приняла большую дозу ***, как бы легла спать, но с четким осознанием: сейчас умрет. Но, вернувшись, мужчина сразу заметил блистеры от таблеток рядом с кроватью и вызвал скорую помощь.
Ей промыли желудок, уточнили, сознательно ли она приняла таблетки или просто что-то перепутала, предоставив выбор: госпитализировать или нет. Она соврала, что перепутала. Но через два дня Абросимова сообщила близким, что повторит попытку — на этот раз другим способом. Тогда всей семьей они приняли решение, что ее необходимо положить в больницу, и выбрали Научный центр психического здоровья.
С терапии, которую назначила девушке предыдущий психиатр, ее сняли и назначили новые препараты. Разговоры с психиатром проходили каждый день, врач просила девушку нарисовать схемы настроения за три года (восстановив по фотографиям), чтобы понять, есть ли биполярное расстройство. А еще в отделении была игровая комната — множество пазлов, «Монополия» и «Имаджинариум», и розетка для подзарядки гаджетов. Соседки по палате организовывали занятия йогой и фитнесом, но Абросимова заскучала по семье и попросила собрать консилиум. Ее психиатру Надежде Сергеевне удалось настоять на продолжении лечения, и в итоге это помогло: журналистка вышла из клиники без депрессии.
Разговоры с психиатром проходили каждый день, врач просила девушку нарисовать схемы настроения за три года (восстановив по фотографиям), чтобы понять, есть ли биполярное расстройство. А еще в отделении была игровая комната — множество пазлов, «Монополия» и «Имаджинариум», и розетка для подзарядки гаджетов. Соседки по палате организовывали занятия йогой и фитнесом, но Абросимова заскучала по семье и попросила собрать консилиум. Ее психиатру Надежде Сергеевне удалось настоять на продолжении лечения, и в итоге это помогло: журналистка вышла из клиники без депрессии.
Положительный опыт госпитализации был и у 28-летней художницы и журналистки Алены Агаджиковой. Агаджикова живет с генерализованным тревожным расстройством много лет. Кроме того, она страдает паническими атаками, клаустрофобией и агорафобией. Суицидальные мысли впервые появились у нее в 26 лет, после расставания с мужем. Одиночество и обостряющиеся симптомы психических расстройств будто «разблокировали красную кнопку под названием “уйти из жизни”».
За помощью она обратилась в кризисное психиатрическое отделение ГКБ имени Ерамишанцева в Москве, основанное в 1981 году Айной Амбрумовой, доктором медицинских наук и основоположницей советской и российской суицидологии.
Девушку приняли на госпитализацию через пять дней после обращения, она пролежала полторы недели и вышла в «суперском состоянии». Но через пару недель стали усиливаться суицидальные мысли. Она приняла решение о повторной госпитализации. Ей скорректировали схему, составили более плавный план выписки: после отмены капельниц Агаджикову наблюдали еще шесть дней, чтобы убедиться, что состояние достаточно стабильно и без них.
Как в России лечат после попытки самоубийства. Иллюстрация на тему истории АленыИллюстрация: Мария Венславская-Грибина для ТД
«Мне очень помогла и первая, и вторая госпитализация, — говорит она, — Особенно то, как там естественным образом создавалась группа людей, которые друг друга подбадривают. Мы подключали ноутбук к телевизору в игровой комнате, смотрели вместе фильмы. Иногда сидели все в обнимку. Это превращалось в такой детский лагерь со своими секретиками. Это невероятно сильно поддерживает». Во время второй госпитализации Алена нашла друзей, один из которых стал для нее особенно близким. После выписки они стали часто проводить время вместе, что очень поддержало ее в адаптационный период после выписки.
Мы подключали ноутбук к телевизору в игровой комнате, смотрели вместе фильмы. Иногда сидели все в обнимку. Это превращалось в такой детский лагерь со своими секретиками. Это невероятно сильно поддерживает». Во время второй госпитализации Алена нашла друзей, один из которых стал для нее особенно близким. После выписки они стали часто проводить время вместе, что очень поддержало ее в адаптационный период после выписки.
Поддержка после выхода из больницы действительно нужна: существует феномен ухудшения состояния сразу после выписки. В 2019 году в журнале Harvard Review of Psychiatry опубликовали результаты исследований статистики суицидов после госпитализации. Цифры оказались довольно высокими: на каждые 415 выписок приходится одно самоубийство, а на каждые 46 выписок — одна суицидальная попытка. Для того чтобы улучшить ситуацию, авторы исследования рекомендуют больницам тщательнее составлять план действий после окончания госпитализации, а также проводить мониторинг недавно выписавшихся пациентов.
«Я знаю по себе, насколько тяжелыми бывают состояния, — говорит Агаджикова. — До последней госпитализации я полгода каждый день уговаривала себя, что надо жить. И в какой-то момент я сказала себе, что буду бороться до самой последней капли терпения. Просто до самого конца я буду идти, и я буду жить. Я остервенела и поняла, что не хочу себя отдавать просто так».
*****
У Али остались фотографии кровоподтеков от следов «вязок». Она нашла истории еще нескольких людей, чей опыт в больнице совпадает с ее, и пытается выйти с ними на связь. Вместе с бабушкой они планируют подать в суд.
Редактриса — Лариса Жукова
Еще больше важных новостей и хороших текстов от нас и наших коллег — в телеграм-канале «Таких дел». Подписывайтесь!
психиатрия психологическая помощь психология россия
О деятельности по предотвращению суицидов от 13.06.13
О деятельности по предотвращению суицидов
За период работы по реализации постановления Правительства Российской Федерации от 26. 10.2012 №1101 «О единой автоматизированной информационной системе «Единый реестр доменных имен, указателей страниц сайтов в информационно-телекоммуникационной сети «Интернет» и сетевых адресов, позволяющих идентифицировать сайты в информационно-коммуникационной сети «Интернет», содержащие информацию, распространение которой в Российской Федерации запрещено» c01.11.2012 по 05.06.2013 (включительно) Роспотребнадзором вынесено 1 864 решений о содержании запрещенной информации о способах совершения самоубийства и (или) призывах к совершению самоубийства и 126 решений об отсутствии запрещенной информации на странице сайта. Из вынесенных решений о закрытии страниц сайтов 1 401 страниц с запрещенной информацией были удалены, и еще 420 страниц сайтов должны быть удалены владельцами соответствующих ресурсов.
10.2012 №1101 «О единой автоматизированной информационной системе «Единый реестр доменных имен, указателей страниц сайтов в информационно-телекоммуникационной сети «Интернет» и сетевых адресов, позволяющих идентифицировать сайты в информационно-коммуникационной сети «Интернет», содержащие информацию, распространение которой в Российской Федерации запрещено» c01.11.2012 по 05.06.2013 (включительно) Роспотребнадзором вынесено 1 864 решений о содержании запрещенной информации о способах совершения самоубийства и (или) призывах к совершению самоубийства и 126 решений об отсутствии запрещенной информации на странице сайта. Из вынесенных решений о закрытии страниц сайтов 1 401 страниц с запрещенной информацией были удалены, и еще 420 страниц сайтов должны быть удалены владельцами соответствующих ресурсов.
Вместе с тем, в сети «Интернет» продолжает распространяться информация, содержащая способы совершения самоубийств и призывы к его совершению. Так, только в сегменте «видео» количество запрещенных роликов, по оценкам экспертов, составляет более 3 500 тысяч.
Указанное свидетельствует, что помимо деятельности по блокированию вредоносного контента на основании обращений граждан и иных заинтересованных лиц, необходимо развивать и иные меры, направленные на предотвращение распространения запрещенной информации.
В частности, еще до внесения Федеральным законом от 28.07.2012 № 139-ФЗ изменений в Федеральный закон «О защите детей от информации, причиняющей вред их здоровью и развитию» и иные законодательные акты Российской Федерации, гражданское общество принимало меры, направленные на профилактику суицидов, в том числе посредством создания ресурсов в сети «Интернет», на которых велась работа, направленная на предотвращение совершения суицида лицами, находящимися в сложной жизненной ситуации. При этом активное участие в такой деятельности принималось специалистами-экспертами в области суицидологии, которые, понимая значимость проблемы, также по своей инициативе вошли и в число экспертов, привлекаемых Роспотребнадзором для оценки материалов в рамках принятия решений, являющихся основанием для внесения интернет-ресурсов в Единый реестр сайтов, содержащих информацию, распространение которой в Российской Федерации запрещено.
Кроме участников интернет-сообщества, экспертов, в процесс, направленный на реализацию законодательства Российской Федерации в этой сфере и профилактику суицидов, включились и иные объединения граждан (родительские комитеты, педагогические коллективы и др.), что демонстрирует потребности общества и свидетельствует о необходимости развития административно-правовых мер по предотвращению суицидов.
В связи с этим, помимо реализации уже имеющихся правовых норм в этой сфере, формирования экспертного состава, привлекаемого к оценке сайтов на предмет содержания на них и призывов и способов совершения самоубийств, Роспотребнадзором подготовлены предложения к актам, регламентирующим деятельность по предотвращению распространения запрещенной информации в сети «Интернет».
В частности, Роспотребнадзором предлагается углубить термины и определения, используемые в законодательстве, предотвратив возможность недобросовестных распространителей информации о суициде прибегать к юридической казуистике.
Также, учитывая приведенные выше оценки в отношении количества распространяемой в сети «Интернет» запрещенной информации о суициде, а также принимая во внимание обращения объединения граждан, поступающих непосредственно в Роспотребнадзор, необходимо из пассивной стадии рассмотрения заявлений и принятия решений перейти к применению полноценного надзора в отношении вредоносной информации и предоставить право уполномоченным органам самостоятельно осуществлять поиск запрещенной Законом информации и принятия мер административного воздействия в установленном порядке.
Правоприменительная практика Роспотребнадзора продемонстрировала также то, что несмотря на неоднократные решения в отношении одного и того же контента, пользователи продолжают их распространение на этих же, либо иных ресурсах. При этом, невзирая на предусмотренные Законом последствия внесения в Единый реестр, владельцы сайтов и провайдеры хостинга, будучи уведомленными о принятых решениях, не предпринимают должных мер по предотвращению повторного распространения запрещенного контента. Так, в отношении одного и того же видео ролика, демонстрирующего групповой суицид девушек – подростков на ресурсе Youtube.com, решение принималось дважды. Подобные примеры можно привести и в отношении ролика «Видео суицида On-line». Решение по указанному материалу принималось Роспотребнадзором трижды, а в отношении видеоролика «Экстрим в суициде» — решение принималось четыре раза.
Так, в отношении одного и того же видео ролика, демонстрирующего групповой суицид девушек – подростков на ресурсе Youtube.com, решение принималось дважды. Подобные примеры можно привести и в отношении ролика «Видео суицида On-line». Решение по указанному материалу принималось Роспотребнадзором трижды, а в отношении видеоролика «Экстрим в суициде» — решение принималось четыре раза.
Указанные примеры, когда пользователь, при попустительстве провайдера хостинга, несмотря на принимаемые ранее решения уполномоченного органа продолжает сознательно распространять запрещенную информацию, свидетельствует о необходимости применения к ним мер и административной ответственности.
При этом законодателем уже принят ряд законов в этом направлении. Так, Федеральным законом от 23.02.2013 № 14-ФЗ изложена в новой редакции часть 3 ст. 6.17 КоАП, предусматривающая ответственность за неприменение лицом, организующим доступ к распространяемой посредством информационно-телекоммуникационных сетей (в том числе сети «Интернет») информации в местах, доступных для детей, административных и организационных мер, технических, программно-аппаратных средств защиты детей от информации, причиняющей вред их здоровью и (или) развитию.
Вместе с тем, создается впечатление, что федеральным органом исполнительной власти, осуществляющим функции по выработке и реализации государственной политики и нормативно-правовому регулированию в сфере информационных технологий, по каким-то причинам затягивается подготовка актов, учитывающих предложения Роспотребнадзора, правоприменительную практику и состояние дел в области совершения суицидов.
Деятельность органов власти по реализации законодательства, направленного на предотвращение суицидов, вызвала наиболее системное противодействие со стороны владельцев сайтов в сети Интернет, имеющих иностранные капиталовложения, прежде всего, со стороны принадлежащей Google(М.Жунич) компании YouTube.
Учитывая изложенное, а также принимая во внимание глобальность проблемы суицидов и требования общества по противодействию этому явлению, Роспотребнадзором продолжается работа не только по реализации имеющих полномочий по принятию решений, являющихся основанием для блокирования сайтов в сети «Интернет», содержащих запрещенную информацию, но и по взаимодействию с гражданским обществом по таким направлениям, как: развитие инструментов саморегулирования интернет-индустрии; формирование интернет-ресурсов антисуицидальной направленности; подготовка совместных предложений по развитию правовых норм, предусматривающих выявление в рамках надзора запрещенной информации, и применение административных мер.
Источник http://rospotrebnadzor.ru
Волновой эффект самоубийства
Сентябрь. 10, 2018
Элана Премак Сандлер, LCSW, MPH
Если вы или кто-то из ваших знакомых переживает кризис психического здоровья, суицида или употребления психоактивных веществ или эмоциональный стресс, звоните круглосуточно и без выходных по телефону 988 Suicide and Crisis Lifeline (ранее известному как Национальной линии спасения от самоубийств), позвонив или отправив текстовое сообщение 988 или воспользовавшись услугами чата на сайте Suicidepreventionlifeline.org, чтобы связаться с обученным кризисным консультантом. Вы также можете получить текстовую поддержку в кризисных ситуациях через Горячую линию, отправив текстовое сообщение NAMI на номер 741741.
«Самоубийство как камешек в пруду. Волны разбегаются наружу».
Много лет назад мой коллега Кен Нортон, LICSW, директор NAMI New Hampshire, поделился этой цитатой, и она запомнилась мне. Визуально, когда вы видите, как галька падает в пруд, это что-то маленькое, что оказывает большое влияние.
Визуально, когда вы видите, как галька падает в пруд, это что-то маленькое, что оказывает большое влияние.
Первые «волны» рядом большие, и по мере их продвижения наружу они становятся все меньше и меньше. Досягаемость волн гальки намного больше, чем размер самой гальки.
Когда кто-то умирает в результате самоубийства, в наибольшей степени страдают самые близкие человека: семья, друзья, коллеги, одноклассники. В результате люди, которые регулярно общались с человеком, который покончил с собой, будут скучать по физическому присутствию этого человека и, как правило, наиболее глубоко переживают потерю.
Но эти люди представляют только первую волну или начальный уровень воздействия. Те люди, которые являются членами индивидуального сообщества, например, члены религиозного сообщества; учителя, персонал и другие учащиеся в школе; или поставщики услуг, также могут быть затронуты суицидом.
Некоторые из этих людей могут ощущать удар так же, как и самые близкие умершего человека. В ситуации, когда человек открыто боролся с проблемами психического здоровья, те, кто знал об этой борьбе, почувствуют боль потери — вероятно, задаваясь вопросом, могли ли они сделать больше.
В ситуации, когда человек открыто боролся с проблемами психического здоровья, те, кто знал об этой борьбе, почувствуют боль потери — вероятно, задаваясь вопросом, могли ли они сделать больше.
Люди, которые, возможно, даже лично не знали умершего человека, также могут быть затронуты. Например, персонал скорой медицинской помощи, правоохранительные органы, духовенство и другие лица, которые реагируют и оказывают поддержку семье и сообществу либо во время смерти, либо после нее.
В конечном счете, подобно тому, как пруд меняется из-за камешка, самоубийца может изменить все сообщество. Согласно исследованию 2016 года, 115 человек подвергались разовому самоубийству, причем каждый пятый сообщил, что этот опыт имел разрушительные последствия или привел к серьезному нарушению жизни.
Итак, что можно сделать, чтобы справиться с последствиями самоубийства и работать над предотвращением в будущем?
Работа по снижению стигмы
Стигма ведет только к молчанию. И молчание о самоубийстве не содержит волнового эффекта — оно просто оставляет людей в изоляции, как будто они переживают эту трагедию в одиночестве. Когда кто-то умирает в результате самоубийства, последствия дают немедленную возможность поговорить о самоубийстве как о проблеме общественного здравоохранения, которая затрагивает всех нас. Мы все должны сыграть свою роль в предотвращении и снижении стигмы, делясь своими историями.
И молчание о самоубийстве не содержит волнового эффекта — оно просто оставляет людей в изоляции, как будто они переживают эту трагедию в одиночестве. Когда кто-то умирает в результате самоубийства, последствия дают немедленную возможность поговорить о самоубийстве как о проблеме общественного здравоохранения, которая затрагивает всех нас. Мы все должны сыграть свою роль в предотвращении и снижении стигмы, делясь своими историями.
Увеличить поддержку сообщества
Последствия самоубийства могут быть огромными, поскольку люди узнают о самоубийствах из пословиц. Следует рекламировать общественные горячие линии и Национальную линию помощи по предотвращению самоубийств (1-800-273-8255), а общественные группы, такие как религиозные сообщества, могут захотеть организовать для людей возможности собраться вместе, чтобы оплакать и получить поддержку. Поддержка сверстников от людей, которые потеряли близкого человека в результате самоубийства, может быть исцеляющей — может быть очень полезно знать, что вы не одиноки, и общаться с другими людьми, которые также пережили самоубийственную потерю. Американский фонд предотвращения самоубийств (AFSP) ведет реестр групп поддержки, включая конкретный список групп поддержки выживших.
Американский фонд предотвращения самоубийств (AFSP) ведет реестр групп поддержки, включая конкретный список групп поддержки выживших.
Для тех, кто реагирует на кризис, предоставление способа справиться с самоубийством отличается, хотя и так же важно, как и поддержка тех, кто больше всего пострадал от смерти. Кризисным службам необходимо место и время для подведения итогов, чтобы иметь возможность продолжать адекватно реагировать, как с точки зрения их собственных реакций, так и с точки зрения того, как они поддерживают тех, кто потерял близкого человека.
Помогите нуждающимся получить доступ к ресурсам по охране психического здоровья
Для тех, кто борется с суицидальными мыслями, доступ к психиатрической помощи может стать ключом к спасению жизни. Если вы лично знаете кого-то, кто испытывает затруднения, поощряя его обратиться за помощью — даже помогая ему добраться до первой встречи — вы показываете, что поддерживаете его.
В целом, пропаганда улучшения страхового покрытия лечения психических заболеваний позволит большему количеству людей получить доступ к профессиональной помощи. Школы, учреждения первичной медико-санитарной помощи и общественные программы, обслуживающие людей из групп риска, могут организовывать программы скрининга при наличии ресурсов, позволяющих эффективно направлять лиц из групп риска на соответствующее лечение.
Школы, учреждения первичной медико-санитарной помощи и общественные программы, обслуживающие людей из групп риска, могут организовывать программы скрининга при наличии ресурсов, позволяющих эффективно направлять лиц из групп риска на соответствующее лечение.
Как мы недавно видели, самоубийство знаменитости может иметь широкомасштабные последствия. Для тех, кто потерял близких из-за самоубийства, известие о другой смерти в результате самоубийства может вызвать эмоциональный стресс. Для людей, которые сами пережили попытки самоубийства, освещение самоубийства в СМИ может усилить их суицидальные настроения. И тем не менее обращение внимания к этим случаям смерти повышает наше коллективное осознание самоубийства как проблемы и подчеркивает необходимость предотвращения самоубийств.
Когда мы скорбим вместе, мы осознаем влияние одной единственной жизни — одного камушка в пруду.
Элана Премак Сандлер, LCSW, магистр здравоохранения, доцент практики и помощник директора по обучению на местах с [email protected]. с акцентом на пересечение психического здоровья и социальных сетей.
с акцентом на пересечение психического здоровья и социальных сетей.
Мы всегда принимаем материалы для блога НАМИ! Мы рассказываем о последних исследованиях, историях выздоровления, способах покончить со стигмой и стратегиях, позволяющих жить с психическими заболеваниями. Самое главное: У нас есть ваши голоса .
Ознакомьтесь с нашими Правилами отправки для получения дополнительной информации.
Мы всегда принимаем заявки на блог НАМИ! Мы рассказываем о последних исследованиях, историях выздоровления, способах покончить со стигмой и стратегиях, позволяющих жить с психическими заболеваниями. Самое главное: мы показываем ваши голоса.
Для получения дополнительной информации ознакомьтесь с нашими Правилами подачи заявок.
УЗНАТЬ БОЛЬШЕ
Воздействие самоубийств: Всемирный день предотвращения самоубийств и почему так важна осведомленность о самоубийствах
Каждый год более миллиона человек во всем мире умирают от самоубийства. В Соединенных Штатах около 42 000 человек ежегодно умирают от самоубийства, причем самоубийство происходит каждые 12,3 минуты. Это 10-я ведущая причина смерти в целом и 2-я ведущая причина смерти среди молодежи в возрасте до 24 лет. Во Всемирный день предотвращения самоубийств мы хотели бы рассказать вам, почему это важно для нас и почему это должно иметь значение для вас. .
В Соединенных Штатах около 42 000 человек ежегодно умирают от самоубийства, причем самоубийство происходит каждые 12,3 минуты. Это 10-я ведущая причина смерти в целом и 2-я ведущая причина смерти среди молодежи в возрасте до 24 лет. Во Всемирный день предотвращения самоубийств мы хотели бы рассказать вам, почему это важно для нас и почему это должно иметь значение для вас. .
Несколько вещей, которые мы слышали:
- От одноклассника из школы: «Я не мог вспомнить вашу электронную почту, поэтому быстро поискал в Google и прочитал ваш профиль. Я хотел сказать, как я уважаю вашу работу
по предотвращению самоубийств. Мой младший брат покончил с собой 2,5 года назад, и я знаю, что есть так много людей, которые потеряли любимого человека или знают кого-то, кого это затронуло». - От коллеги: «Кажется, я не говорил вам раньше, но мой брат покончил с собой около 10 лет назад».
- От давнего друга семьи: «Хотел бы я попасть на презентацию, которую вы проводите.
 Моя мама покончила с собой, и я идентифицирую себя как пережившую потерю».
Моя мама покончила с собой, и я идентифицирую себя как пережившую потерю».
Когда кто-то умирает в результате самоубийства, его семья, близкие и общество часто меняются навсегда. Давнее общепринятое мнение состоит в том, что самоубийство действительно влияет только на близких членов семьи, и, как правило, после самоубийства только те, кого считают ближайшими родственниками, получают сочувствие и соболезнования. Долгое время считалось, что это всего шесть человек. Это #не6. Те, кто не входит в круг ближайших родственников, часто забываются как скорбящие после самоубийства, но появляется все больше свидетельств того, что школы, рабочие места, места отправления культа и сообщества также потрясены самоубийствами.
Мы разработали новую континуальную модель, которая показывает, что большая часть населения подвергается самоубийству, а это означает, что они лично знают кого-то, кто умер в результате самоубийства. На самом деле, наши исследования показывают, что почти половина людей сообщают, что в течение жизни подвергались суициду — они лично знают по крайней мере одного человека, который покончил жизнь самоубийством. Из тех, кто подвергся самоубийству, некоторые испытают незначительное влияние самоубийства на свою жизнь, в то время как дальше по континууму воздействия другие продолжат испытывать краткосрочную или долгосрочную тяжелую утрату, когда смерть повлияет на их жизнь разрушительным образом.
Из тех, кто подвергся самоубийству, некоторые испытают незначительное влияние самоубийства на свою жизнь, в то время как дальше по континууму воздействия другие продолжат испытывать краткосрочную или долгосрочную тяжелую утрату, когда смерть повлияет на их жизнь разрушительным образом.
В Соединенных Штатах около 42 000 человек ежегодно умирают в результате самоубийства, причем самоубийство происходит каждые 12,3 минуты.
Каждое самоубийство оставляет после себя до 130 человек, которые сообщают, что знали этого человека напрямую. Это означает, что на каждого самоубийцу, вероятно, приходится до 25 человек, которые испытывают сильный стресс после самоубийства и, вероятно, нуждаются в услугах, чтобы справиться с сильными эмоциями. В США это составляет 4,7 миллиона человек ежегодно, подвергающихся суициду. Среди ближайших родственников, проживающих в Америке, насчитывается около 20,65 миллиона человек, переживших самоубийство (1 из каждых 15 американцев).
Влияние подверженности суициду на смертность в различных точках континуума все еще в значительной степени неясно. Что мы знаем, так это то, что самоубийство — это клейменная смерть, и что многие пережившие утрату борются с последствиями смерти. Стигма самоубийства может означать, что традиционные источники поддержки и утешения лишаются пережившего потерю, поскольку те, кто обычно оказывает такую поддержку, чувствуют себя некомфортно или не уверены в надлежащем ответе. Пережившие потерю могут также испытывать добровольную изоляцию, частично вызванную страхом осуждения и негативной реакцией со стороны других. В наших сообществах так много людей, которые непосредственно пострадали от самоубийства, но не обсуждают его из-за стыда и стигмы, которые люди часто испытывают по поводу самоубийства. Комментарии выше исходят непосредственно от людей, которых мы знали в наших расширенных личных сетях, которые, возможно, поделились своим опытом потери только потому, что знали, что дверь для разговора открыта. Из-за уникальной природы суицидальной утраты пережившие потерю подвергаются повышенному риску депрессии, тревоги, посттравматического стрессового расстройства и самоубийства.
Из-за уникальной природы суицидальной утраты пережившие потерю подвергаются повышенному риску депрессии, тревоги, посттравматического стрессового расстройства и самоубийства.
Мы также знаем, что суицид затрагивает всех: среди белых мужчин среднего возраста самый высокий уровень самоубийств в США, но самоубийства затрагивают все демографические факторы. Хотя страх перед негативными реакциями может помешать тем, кто подвергся суициду, делиться своим опытом потери, реальность такова, что осознание того, что они не одиноки в потере, чувство связи с другими и понимание того, что их реакция на горе нормальна, являются важными элементами Исцеляющее путешествие для переживших потерю.
Обсуждение воздействия должно включать выживших после попытки самоубийства, тех, кто пережил собственную попытку самоубийства. По оценкам, на каждую смерть от самоубийства приходится 25 попыток самоубийства, что означает 1,1 миллиона взрослых, совершающих попытки самоубийства каждый год. Предыдущая попытка увеличивает риск будущих попыток, хотя важно помнить, что надежда и исцеление возможны. Поскольку число людей, пытающихся покончить жизнь самоубийством, гораздо больше, чем количество самоубийств, даже более половины населения подвергается попыткам самоубийства. Поскольку люди, пережившие попытку самоубийства, все еще с нами, живут в наших домах и сообществах, общение с людьми, пережившими попытку самоубийства, важно для предотвращения самоубийств и помогает предотвратить дальнейшие потери из-за самоубийства. Наша коллега Десе’Рэй Стейдж помогает показать широкий спектр выживших после попытки, и мы работаем с ней, чтобы понять, чему мы можем научиться у выживших после попытки.
Поскольку число людей, пытающихся покончить жизнь самоубийством, гораздо больше, чем количество самоубийств, даже более половины населения подвергается попыткам самоубийства. Поскольку люди, пережившие попытку самоубийства, все еще с нами, живут в наших домах и сообществах, общение с людьми, пережившими попытку самоубийства, важно для предотвращения самоубийств и помогает предотвратить дальнейшие потери из-за самоубийства. Наша коллега Десе’Рэй Стейдж помогает показать широкий спектр выживших после попытки, и мы работаем с ней, чтобы понять, чему мы можем научиться у выживших после попытки.
Что ты умеешь? Сначала поговорим о самоубийстве. Не бойтесь говорить людям, что вы знали или любили кого-то, кто пытался покончить с собой или умер в результате самоубийства. Даже если вы не знаете кого-то лично, не бойтесь говорить с людьми, когда узнаете, что они пережили потерю из-за самоубийства. Их горе, вероятно, тяжелое, и они могут привыкнуть получать обидные ответы или скрывать свою потерю. Открытость и честность в отношении самоубийства помогает людям осознать, что эта основная причина смерти затрагивает очень многих из нас. Это #не6.
Открытость и честность в отношении самоубийства помогает людям осознать, что эта основная причина смерти затрагивает очень многих из нас. Это #не6.
Избранное изображение предоставлено: «Встревоженная девушка» Райана Макгуайра. Общественное достояние через Pixabay.
Как самоубийство влияет на других – пережившие тяжелую утрату в результате самоубийства
Не существует плана того, как мы реагируем на самоубийство и справляемся с ним. У каждого из нас свои отношения с умершим человеком, и все мы скорбим по-своему и в своем темпе.
Когда кто-то скорбит не так, как вы, это не значит, что ему все равно — он просто находит свой собственный способ справиться. Но это может быть сложно, если они ведут себя так, как вы не можете понять. Также может быть трудно выразить свое горе окружающим, если они реагируют по-другому, особенно если эти люди также были в близких отношениях с умершим человеком.
Терпение и понимание полезны, и важно, чтобы вы попытались найти место, где вы можете поделиться своими чувствами. И помните, что есть поддержка со стороны других друзей и семьи – это может дать возможность «быть собой», не беспокоясь о том, как отреагируют другие.
И помните, что есть поддержка со стороны других друзей и семьи – это может дать возможность «быть собой», не беспокоясь о том, как отреагируют другие.
Читайте дальше, чтобы узнать больше о самоубийстве, которое может затронуть тяжелая утрата:
- Партнеры
- Братья и сестры
- Сыновья и дочери
- Бабушки и дедушки
- Расширенное семейство
- Бывшие партнеры
- Друзья и коллеги
- Клиенты, пациенты и заказчики
- Люди, не знавшие умершего
Партнеры
Потеря человека, с которым вы решили разделить свою жизнь, может разрушить ваши надежды и ожидания на будущее. Когда вы теряете партнера из-за самоубийства, нередко вы испытываете сильное чувство отторжения или предательства — чувство, что они нарушили ваши общие обязательства, что они решили уйти от вас или что они не чувствовали, что могут обратиться к вам за помощью.
«Я чувствовал, что недостаточно хорош, чтобы остаться в живых с…».
Скорее всего, у вас были одни из самых близких отношений с умершим — физически и эмоционально. Если не было никаких указаний на их намерения, вы можете спросить себя, как вы могли не заметить или не почувствовать, что они обманули вас, скрывая это. Или, если были признаки, вы можете чувствовать вину за то, что сделали недостаточно. Вы можете обнаружить, что ставите под сомнение другие аспекты ваших отношений и беспокоитесь о том, как другие воспринимают вас как партнера или супруга.
Вполне вероятно, что вы будете скорбеть вместе с биологической семьей вашего партнера, и их реакция может вызвать у вас чувство частичной или полной вины за самоубийство. Это может быть непреднамеренно, но иногда люди прямо говорят, кто, по их мнению, виноват.
«Этого бы не случилось, если бы он(а) не был с тобой…»
Если у вас есть дети, вы можете обнаружить, что вам приходится справляться со своим опытом горя как супруга наряду с поддержкой. ваших детей из-за потери родителей.
ваших детей из-за потери родителей.
В дополнение к эмоциональному воздействию вашей тяжелой утраты у вас могут быть практические проблемы в результате того, что теперь вам приходится в одиночку справляться с финансами, домом и семьей. Возможно, в вашей жизни потребуются серьезные изменения — смена работы или отказ от нее, переезд в более доступный дом или становление родителем-одиночкой.
Вы также можете обнаружить, что это повлияло и на вашу социальную жизнь — мир может внезапно почувствоваться так, как будто он создан для пар. Вы можете обнаружить, что вам трудно думать о развитии новых отношений в будущем.
Вернуться к началу страницы
Братья и сестры
Когда вы теряете брата или сестру, вы теряете кого-то, кто разделил с вами много переживаний и воспоминаний и кого вы, возможно, ожидали провести с вами большую часть своей жизни. Многие братья и сестры разделяют глубокую, защитную связь. Вы можете чувствовать себя очень виноватым из-за того, что не сделали достаточно, чтобы помочь им, или что вы все еще живы, а они нет.
Братья и сестры могут обнаружить, что они становятся изолированными в семье – возможно, потому, что родители стремятся защитить своих оставшихся детей, не делясь с ними опытом и не вовлекая их в него, или может случиться так, что оставшиеся братья и сестры не в полной мере делятся со своими родителями, потому что они не хочу провоцировать беспокойство или страдание.
Братья и сестры также могут чувствовать себя обделенными вниманием родителей:
«Я был совершенно опустошен. Но каждый раз, когда я приезжал в деревню, все без исключения спрашивали меня, как моя мама, как будто я вообще не испытывал к этому никаких чувств».
сложная тема, и поэтому они могут использовать косвенный вопрос, чтобы начать разговор — «как твоя мама?» – что может затем привести к более прямому разговору.
Близнецы могут испытывать еще более сильное чувство утраты – эмоциональной и физической – и могут чувствовать себя еще более изолированными, поскольку лишь немногие разделяют их переживания.
Вернуться к началу страницы
Сыновья и дочери
Смерть наших родителей всегда тяжела, особенно когда они умирают в результате самоубийства. Это может вызвать чувство покинутости или отторжения, когда кто-то, кто играет ключевую заботливую и руководящую роль в нашей жизни, лишает себя жизни. Потеря родителя может оказать особенно разрушительное воздействие на нашу самооценку.
В дополнение к собственному горю и замешательству, вы также можете иметь дело с оставшимся родителем, который скорбит по своему партнеру. Это может быть первый раз, когда вы видите их эмоционально уязвимыми, и это может быть очень неприятно. Если вы ребенок, они могут все еще заботиться о вас, переживая собственную тяжелую утрату; если вы старше, вы можете заботиться о них, когда они скорбят, и что роли меняются местами.
Если вы потеряли родителя в детстве, вы можете обнаружить, что окружающие вас люди пытаются защитить вас и не сообщают вам подробностей о смерти. Возможно, вы не сможете полностью горевать, а чувства могут остаться нерешенными. Эта защита может быть даже настолько экстремальной, что вы можете узнать правду о своей матери или отце, умерших в результате самоубийства, через много лет после этого события, что может привести к большому поиску памяти, допросам и разрушению доверия.
Возможно, вы не сможете полностью горевать, а чувства могут остаться нерешенными. Эта защита может быть даже настолько экстремальной, что вы можете узнать правду о своей матери или отце, умерших в результате самоубийства, через много лет после этого события, что может привести к большому поиску памяти, допросам и разрушению доверия.
Для получения дополнительной информации о поддержке детей, переживших тяжелую утрату в результате самоубийства, нажмите здесь.
Вернуться к началу страницы
Бабушки и дедушки
Бабушки и дедушки могут быть скрытыми горюющими, так как основное внимание уделяется партнеру или родителям, однако отношения очень близкие. Вероятно, вы также очень беспокоитесь о своих детях, родителях умершего и хотите оказать им поддержку. Ваша собственная реакция на горе может остаться незамеченной.
Вернуться к началу страницы
Расширенная семья
Возможно, у вас не было близких родственников, однако вы все еще можете быть глубоко затронуты самоубийством в вашей семье, особенно если у вас были близкие отношения с умершим. Другие члены семьи могут не осознавать всю глубину вашего горя – они могут рассчитывать на вашу практическую помощь и поддержку. Однако может быть очень полезно сообщить им, как любили и ценили умершего, когда вы чувствуете, что пришло время поделиться.
Другие члены семьи могут не осознавать всю глубину вашего горя – они могут рассчитывать на вашу практическую помощь и поддержку. Однако может быть очень полезно сообщить им, как любили и ценили умершего, когда вы чувствуете, что пришло время поделиться.
Вернуться к началу страницы
Бывшие партнеры
Предыдущая разлука или развод не могут ограничить скорбь – вы можете по-прежнему глубоко заботиться о человеке или быть затронуты, даже если ваши отношения не были хорошими. Некоторые аспекты вашей боли могут усилиться — например, вы можете опасаться, что ваше расставание было сопутствующим фактором.
Вы можете чувствовать себя сбитым с толку, особенно если перед смертью вы не были в хороших отношениях. Ваше горе является нормальным, но другие могут не признать этого или предположить, что вы не глубоко затронуты.
Вернуться к началу страницы
Друзья и коллеги
Даже если вы не являетесь родственником, вы все равно можете обнаружить, что вы глубоко потрясены самоубийством друга или коллеги, особенно если вы пережили очень близкие отношения или если вы были частью очень близкого сообщества — возможно, благодаря образованию или работе.
Если бы они были близкими друзьями, вы бы оплакивали их потерю и могли бы задаться вопросом, могли ли вы что-то сделать, чтобы предотвратить их смерть. Если ваши отношения были более формальными (например, они были наемными работниками), вы можете задаться вопросом, не способствовали ли вы каким-то образом их страданиям. Это может повлиять на вашу уверенность и повлиять на вашу способность управлять другими.
Возможно, вы не осознаете, что самоубийство оказало на вас значительное влияние — вы можете подумать, что, поскольку вы не являетесь родственником, вы должны или не должны быть затронуты таким же образом. Однако важно, чтобы вы могли говорить о том, что вы чувствуете, и чтобы вы обращались за поддержкой к своим друзьям, семье, сообществу или где-либо еще.
Вернуться к началу страницы
Клиенты, пациенты и заказчики
Если у вас были профессиональные отношения с умершим, особенно заботливого характера, вы можете испытывать чувство вины, ощущение, что вы подвели их или что вы могли бы сделать что-то другое.


